Первая помощь — это неотложное лечение больного и пострадавшего до того, как ему будет оказана квалифицированная медицинская помощь. Первую помощь оказывают для спасения жизни больного, предотвращения дополнительного травмирования, устранения шока и облегчения боли. При некоторых состояниях, таких как сильное кровотечение или асфиксия, для спасения жизни помощь необходимо оказать незамедлительно.Первая помощь — это неотложное лечение больного и пострадавшего до того, как ему будет оказана квалифицированная медицинская помощь. Первую помощь оказывают для спасения жизни больного, предотвращения дополнительного травмирования, устранения шока и облегчения боли. При некоторых состояниях, таких как сильное кровотечение или асфиксия, для спасения жизни помощь необходимо оказать незамедлительно. В таких ситуациях промедление даже в несколько секунд может стоить пострадавшему жизни. Однако при большинстве травм и других неотложных состояний оказание помощи без угрозы для жизни пострадавшего или больного можно начать через несколько минут, которые необходимы для того, чтобы найти члена команды, владеющего навыками оказания первой помощи, или подобрать необходимые медицинские материалы и оборудование.
Навыками оказания первой помощи должны владеть все члены команды. Они должны обладать достаточными знаниями в этой области, уметь применять меры первой помощи, а также уметь распознать те случаи, когда лечение без опасности для жизни больного или пострадавшего можно отложить, до прибытия более квалифицированного персонала.
Обнаружив пострадавшего : позаботьтесь о собственной безопасности, чтобы не стать очередной жертвой; при необходимости вынесете пострадавшего из опасного места или устраните саму опасность. В тех случаях, когда бессознательное состояние или сильное кровотечение имеет место только у одного пострадавшего, окажите незамедлительную помощь только ему и затем пошлите за помощью.
Если пострадавший находится в замкнутом пространстве, не пытайтесь проникнуть туда самостоятельно. Вызовите помощь и сообщите вахтенному помощнику. Не исключено, что атмосфера в замкнутом пространстве опасна. Члены спасательной бригады должны проникать в такое пространство только в дыхательных аппаратах, такой же аппарат необходимо как можно быстрее надеть и на пострадавшего.
Первую помощь необходимо незамедлительно оказывать для: восстановления дыхания и работы сердца; остановки кровотечения; удаления из организма отравляющих веществ; прекращения дальнейшего воздействия вредных факторов на пострадавшего (например, эвакуация из помещения с высокой концентрацией дыма).
Если возможно, на месте происшествия необходимо быстро обследовать пострадавшего для того, чтобы установить характер травмы и ее тяжесть. Поскольку при этом дорога каждая секунда, одежду следует удалять только с наиболее пострадавших участков тела.
При травме конечности сначала освободите от одежды здоровую конечность, а затем пострадавшую. При необходимости одежду можно разрезать. Нужно определить пульс на запястье или на сонной артерии, которая находится на боковой поверхности шеи. При отсутствии пульса следует прибегнуть к непрямому массажу сердца и искусственному дыханию.
Противошоковое лечение нужно проводить в тех случаях, когда пульс слабый и частый, кожа бледная, холодная и, возможно, влажная, а дыхание частое, поверхностное и неровное. Шок может быть серьезной угрозой жизни и его предупреждение является одной из главных задач первой помощи.
Если пострадавший не дышит, следует незамедлительно начать искусственное дыхание по методу «рот в рот» или «рот в нос».
Нужно остановить кровотечение. Пострадавший должен находиться в положении лежа, и передвигать его можно только при абсолютной необходимости. Пострадавшего нельзя транспортировать при подозрении на повреждение шеи или позвоночника. Переломы следует иммобилизировать до транспортировки пострадавшего. Не нужно пытаться вправить перелом на месте происшествия.
Иммобилизация
– обездвиживание. Главная цель иммобилизации — обеспечить по возможности полный покой поврежденной части тела, что исключает дополнительную травматизацию и уменьшает боль. Раны и большинство ожогов необходимо закрыть для предотвращения попадания в них инфекции.
При необходимости пострадавшего следует защитить от перегрева, помня, что в тропиках открытая стальная палуба, на которой может лежать пострадавший, обычно бывает очень горячей. Пострадавшему нельзя давать алкоголь, в какой бы то ни было форме.
Необходимо всегда очень серьезно относиться к следующим состояниям: отсутствию сознания; предполагаемому внутреннему кровотечению; колотым ранам; ранам в области суставов; возможным переломам; травме глаза.
Никогда не считайте пострадавшего мертвым, если вы не уверены в том, что: у него не прощупывается пульс и не слышно сердцебиения при прикладывании уха к грудной клетке; нет дыхания; зрачки расширены и не реагируют на свет; происходит постепенное остывание тела.
Основы медицинских знаний
Массажа сердца»
Методические указания
Одесса – 2013
Министерство образования и науки Украины
Одесская национальная морская академия
Кафедра «Безопасность жизнедеятельности»
Основы медицинских знаний
«Оказание первой медицинской помощи на судне. Реанимационные мероприятия.
Техника проведения искусственной
Вентиляции легких и непрямого
Массажа сердца»
Методические указания
для выполнения лабораторной работы № 2
Одесса – 2013
Составители: В.В. Голикова, Г.Г. Роман, О.И. Шевченко
© Одесская национальная морская академия, 2013
| Введение …………………………………………………………………… | |
| Оказание первой медицинской помощи на судне…...……………...... | |
| Реанимационные мероприятия ……………………………………….. | |
| Искусственная вентиляция легких ……………………………………. | |
| Непрямой массаж сердца ……………………………………………… | |
| Выполнение сердечно-легочной реанимации одним и двумя лицами | |
| Типичные ошибки при проведении сердечно-легочной реанимации. | |
| Прекращение сердечно-легочной реанимации ………………………. | |
| Контрольные вопросы……………………………………………………... | |
| Список литературы ………………………………………………………... |
Цель изучения дисциплины:
Дать теоретические знания и практические навыки приемов медицинской само- и взаимопомощи.
Сфера компетенции:
Принятие немедленных мер при несчастном случае или в иной ситуации, требующей неотложной медицинской помощи (согласно международным нормативным документам, регламентирующие безопасность мореплавания: таблицы А-VI/1-3, А-VI/1-8 и А-VI/1-9 Кодекса STCW 78/95 с Манильскими поправками 2010 года).
Цель работы: приобрести теоретические знания и практические навыки по восстановлению жизненно важных функций организма, а именно – способы искусственной вентиляции легких и непрямого массажа сердца. Кроме того, необходимо знать: последовательность и содержание безотлагательных мер на месте происшествия; классификацию и основные проявления терминальных состояний; признаки клинической и биологической смерти.
Задание: изучить изложенный материал и составить письменный отчет по лабораторной работе, ответив на контрольные вопросы.
ВВЕДЕНИЕ
Международные нормативные документы, регламентирующие безопасность мореплавания (Конвенция ПДМНВ - 78/95 с Манильскими поправками 2010 г. «О подготовке и дипломировании моряков и несении вахты») и требования к охране здоровья членов экипажей морских судов (Конвенция МОТ «О труде в морском судоходстве», 2006 г. раздел 4 «Охрана здоровья, медицинское обслуживание и защита в области социального обеспечения»), налагают на каждого моряка гуманистический долг - оказание первой помощи любому нуждающемуся в ней человеку, т.е предпринять простейшие срочные и целесообразные меры для спасения жизни человека и предупредить возможные осложнения при травматическом повреждении, внезапном заболевании до прибытия медработника или доставки пострадавшего в лечебное учреждение. По этой причине обучение правилам оказания такой помощи включено в число обязательных элементов на стадии профессиональной подготовки и сертификации моряков.
Упомянутые документы также допускают оказание первой медицинской помощи на борту судна лицами, не имеющими специального медицинского образования, но получившими удовлетворительные знания на курсах теоретической и практической медицинской подготовки по программам, утвержденным компетентными органами власти. При этом уровень знаний у прошедших курс подготовки должен быть достаточным, чтобы принять неотложные эффективные меры при несчастных случаях или заболеваниях, типичных для судовых условий. Эти документы также требуют обязательной сертификации специалистов отдельных категорий по вопросам оказания неотложной помощи и уходу за пострадавшими на борту судна, определяют порядок такой сертификации и устанавливают, как обязательное условие, проведение обучения квалифицированными, специально подготовленными врачами, имеющими опыт плавания на судах.
Цель дисциплины «Основы медицинских знаний», включенная в учебные планы по специальности «Морской и речной транспорт» – дать необходимые знания и привить практические навыки оказания первой помощи при травмах и заболеваниях на судах.
Необходимость изучения этой дисциплины будущими членами судовых экипажей определяется спецификой предстоящей им трудовой деятельности и быта на судах, характеризующейся действием на плавсостав гораздо большего числа вредных и опасных производственных факторов, нередко и некомфортной обитаемости, чем на представителей других профессий и, соответственно, более высоким риском травматизма и заболеваемости. Особую актуальность изучение дисциплины приобрело в последние годы, в связи с сокращением численности экипажей и исключением из их состава медицинских работников.
Порядок изучения дисциплины, предусматривающий сочетание различных форм (лекции, практические занятия, лабораторные и самостоятельные работы), обеспечивает необходимый уровень знаний и практических навыков по оказанию первой помощи при ранениях, кровотечениях и переломах, шоке и др. неотложных состояниях, а также по уходу за пострадавшими, умению получить консультацию медицинских специалистов с использованием телекоммуникационных средств.
Оказание первой медицинской помощи на судне
Первая медицинская помощь – срочные лечебные и профилактические мероприятия при несчастных случаях, отравлениях и внезапных заболеваниях, осуществляемые врачом, средним медицинским работником, а также лицом, не имеющим специального медицинского образования, но обученным правилам само- и взаимопомощи.
Первая медицинская помощь осуществляется в целях предупреждения поражений и заболеваний, временного устранения причин, угрожающих жизни пострадавшего (травмированного, заболевшего), а также снижение тяжести последствий и возможных осложнений.
Первая медицинская помощь включает:
· извлечение пострадавших из труднодоступных мест, зон разрушения металлоконструкций, возгораний, задымлений, поступления воды и т.д., перемещение (оттаскивание) их в безопасное место;
· тушение горящей одежды и попавшего на тело горючего вещества;
· надевание противогаза при нахождении в задымленном (загазованном) помещении. Это выполняют только члены аварийной партии;
· временную остановку наружного кровотечения;
· устранение асфиксии путем освобождения верхних дыхательных путей от слизи, крови, инородных тел, предотвращение западение языка изменением положения тела или его фиксацией с помощью языкодержателя или английской булавки;
· проведение искусственного дыхания методом «изо рта в рот» («изо рта в нос») или с помощью дыхательной трубки – при остановке дыхания;
· проведение непрямого (закрытого) массажа сердца – при остановке сердечной деятельности;
· введение обезболивающего средства;
· наложение асептической повязки на рану или ожоговую поверхность и герметичной окклюзионной повязки при проникающих ранениях грудной клетки;
· иммобилизацию конечностей или отдельных сегментов тела при переломах и обширных повреждениях тканей простейшими способами с использованием табельных и подручных средств;
· укрытие пострадавших в безопасном месте и защиту их от переохлаждения (перегревания) с помощью табельных и подручных средств;
· подготовку пострадавших и транспортирование их к месту оказания медицинской помощи.
При некоторых состояниях, таких как сильное кровотечение или асфиксия (удушье), для спасения жизни помощь необходимо оказать незамедлительно. В таких ситуациях промедление даже в несколько секунд может стоить пострадавшему жизни. Однако при большинстве травм и других неотложных состояниях оказание помощи без угрозы для жизни пострадавшего или больного можно начать через несколько минут, которые необходимы для того, чтобы получить консультацию по радио, подобрать необходимые медицинские материалы, оборудование и др.
Навыками оказания первой медицинской помощи должны владеть все члены экипажа судна. Они должны обладать достаточными знаниями в этой области, уметь применять меры первой помощи, а также уметь распознать те случаи, когда лечение без опасности для жизни больного или пострадавшего можно отложить до прибытия более квалифицированного персонала. Лица, не получившие достаточной подготовки, должны ясно понимать предел своих знаний и навыков. Спасатели не должны пытаться осуществлять такие процедуры, которыми они не владеют, иначе вместо помощи они рискуют причинить вред.
Первую медицинскую помощь необходимо оказывать незамедлительно (по жизненным показаниям) в целях:
· остановки кровотечения;
· восстановления дыхания и работы сердца;
· удаление из организма ядовитых веществ.
Последовательность и содержание безотлагательных мер на месте происшествия.
Обнаружив пострадавшего необходимо:
1. Оценить ситуацию.
2. Позаботиться о собственной безопасности и безопасности окружающих лиц, чтобы не возникло новых жертв.
3. Устранить воздействие повреждающих факторов на организм пострадавшего: извлечь из воды, освободить от сдавливания массивными конструкциями или предметами, устранить воздействие электрического тока, потушить горящую одежду, снять (срезать) пропитавшуюся агрессивным веществом одежду и т.п.
4. Эвакуировать пострадавшего из опасного места, если пребывание на месте несчастного случая недопустимо из-за опасности отравления газами, взрыва, поступления воды и т.п. В тех случаях, когда бессознательное сотояние или сильное кровотечение имеется только у одного пострадавшего (независимо от общего числа пострадавших), следует незамедлительно оказать ему помощь и затем послать за подмогой.
Если пострадавший находится в замкнутом пространстве, не следует пытаться проникнуть туда, если только вы не являетесь членом аварийной партии и не действуете по инструкции. Пошлите за подмогой и поставьте в известность капитана.
Не исключено, что атмосфера в замкнутом пространстве опасна, члены аварийной партии должны проникать туда, используя индивидуальные средства защиты органов дыхания – противогазы фильтрующего и изолирующего типа, специальные дыхательные устройства и аппараты. Такие же средства следует как можно быстрее надеть на пострадавших. Пострадавшего необходимо быстро извлечь из замкнутого пространства и доставить в ближайшее безопасное место, если только характер травм и вероятное время эвакуации не потребуют оказания первой помощи на месте.
5. Быстро обследовать пострадавшего для того, чтобы установить характер и тяжесть травмы. Поскольку при этом дорога каждая секунда, одежду следует удалять только с наиболее пострадавших участков тела. Обследование потерпевших в бессознательном состоянии производить путем последовательного ощупывания от головы до пяток, осторожного сгибания и разгибания конечностей в суставах, следя при этом за реакцией обследуемого, который реагирует на появление или усиление боли при обследовании места повреждения болезненной гримасой, криком, стоном, непроизвольным движением. Пострадавших в сознании необходимо расспросить о причинах и времени возникновения несчастного случая и самочувствии.
При травме конечности следует сначала освободить от одежды здоровую конечность, а затем пострадавшую. При невозможности снятия одежды ее разрезают ножницами или ножом.
При наружном кровотечении произвести временную остановку, путем тугой давящей повязки или жгута, наложить асептическую повязку на рану или ожоговую поверхность и герметичную окклюзионную повязку при проникающих ранениях грудной клетки.
Нужно определить пульс. Если его не удается прощупать на запястье, то следует попытаться определить его на сонной артерии. При отсутствии пульса и дыхания следует незамедлительно начать делать искусственное дыхание по методу «изо рта в рот» или «изо рта в нос» и непрямой массаж сердца.
Пострадавшему нужно придать такое положение, при котором он будет меньше страдать от полученных ран. Обычно это положение лежа с опущенной головой, при котором обеспечивается усиленное кровоснабжение головного мозга.
Пострадавшего нельзя транспортировать при подозрении на повреждения шеи и позвоночника. Переломы следует иммобилизировать (создать неподвижность) до транспортировки пострадавшего. Не следует пытаться вправить перелом на месте происшествия.
При необходимости пострадавшего нужно накрыть одеялом, чтобы он не замерз, или защитить от перегрева, помня, что в тропиках открытая стальная палуба, на которой может лежать пострадавший, обычно бывает очень горячей. Пострадавшему нельзя давать алкоголь в какой бы то ни было форме.
Необходимо помнить, что шок может быть серьезной угрозой для жизни и его предупреждение является одной из главных задач первой помощи. Противошоковое лечение нужно проводить в тех случаях, когда пульс слабый и частый, кожа бледная, холодная, дыхание частое, поверхностное и неровное.
Необходимо всегда очень серьезно относиться к следующим состояниям:
· отсутствию сознания;
· предполагаемому внутреннему кровотечению;
· колотым ранам;
· ранам в области суставов;
· возможным переломам;
· травме глаза.
Примечание. Никогда не считайте пострадавшего мертвым, если вы и другие не уверены в том, что:
· у него не прощупывается пульс и не прослушивается сердцебиение при прикладывании ухом к грудной клетке;
· нет дыхания;
· зрачки расширены и не реагируют на свет;
· происходит постепенное охлаждение тела (этот признак может оказаться непригодным, если температура воздуха близка к нормальной температуре тела).
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://allbest.ru
План
1. Первая помощь на борту судна
2. Судовая аптека
2.1 Основные правила организации работы судовой аптеки
2.2 Обеспечение судов медицинским имуществом, документацией и лекарствами
3. Ожоги. Классификация ожогов. ПМП при термических ожогах
3.1 ПМП при термических ожогах
3.2 Инфицирование ожоговой поверхности
4. Отравления. Виды отравлений. ПМП при пищевых отравлениях
1. Первая помощь на борту судна
Первая помощь -- это лечебные мероприятия, направленные на предотвращение смерти или дальнейшего ущерба здоровью больного или пострадавшего человека, жизнь которого находится под угрозой. Все члены экипажа должны пройти подготовку по оказанию первой помощи.
(а) Если оказание первой помощи сопряжено с опасностью для вас, не оказывайте ее: позовите на помощь или идите за подмогой.
(б) Если пострадавший по-прежнему находится в опасности, устраните источник этой опасности, прежде чем приступить к оказанию первой помощи.
(в) Если очевидцы происшествия находятся в опасности, предупредите их об этом.
Шаг 2: Если вы один, позовите на помощь.
Шаг 3: Выберите наилучшее место для оказания первой помощи.
(а) Оказывать ли помощь на месте несчастного случая?
Нет, если вокруг пожар.
Нет, если в воздухе присутствуют потенциально опасные газы.
Нет, если на месте несчастного случая имеется какая-либо другая опасность.
(б) Оказывать ли помощь в судновом лазарете или в каюте?
Нет, если задержка оказания первой помощи, связанная с переносом пострадавшего, будет представлять угрозу для его жизни.
Шаг 4: Если пострадало несколько человек, определите, кому из них нужно оказать помощь в первую очередь.
(а) Сначала окажите помощь пострадавшему, находящемуся без сознания.
(б) Если в бессознательном состоянии находятся несколько пострадавших:
· проверьте наличие пульса и дыхания у каждого из них;
· начните реанимацию пострадавшего, который не дышит, или у которого не определяется пульс (см. ниже, Сердечно-легочная реанимация ).
(в) Затем окажите помощь пострадавшим, находящимся в сознании:
· остановите кровотечение, надавив на рану;
· займитесь другими повреждениями после того, как пострадавшего перенесут в лазарет, ЗА ИСКЛЮЧЕНИЕМ ТЕХ СЛУЧАЕВ, когда есть подозрение на повреждение спинного мозга (см. ниже, Что делать при повреждении спинного мозга ).
Чего нельзя делать при оказании первой помощи :
НЕ приступайте к оказанию первой помощи, если вы не уверены, что сможете сделать это правильно.
НЕ входите в замкнутое пространство, если вы не уверены, что там безопасно.
НЕ перемещайте пострадавшего, не исключив у него:
· повреждений спинного мозга;
· переломов длинных костей.
НЕ ДАВАЙТЕ ПОСТРАДАВШЕМУ ЕСТЬ И ПИТЬ (особенно алкоголь).
2. Судовая аптека
Все суда, на которые распространяются правила, установленные Международной морской организацией (ИМО) и Международной организацией труда (МОТ), должны иметь на борту достаточный запас медикаментов, которые периодически проверяются, хранятся в надлежащих условиях и всегда готовы для использования.
Количество лекарственных средств, необходимое на судне, будет зависеть от продолжительности рейса и пункта назначения, численности экипажа, а также от характера груза.
Судовая аптека предназначена для хранения ряда лекарственных средств, необходимых для лечения наиболее распространенных неотложных состояний, которые могут возникнуть у членов экипажа на борту судна, на каком бы расстоянии от берега оно не находилось.
В различных сообществах существуют разные методы лечения. Отдельные лекарственные средства, применяемые в соответствии с национальными требованиями и обычаями, могут быть добавлены в перечень рекомендуемых медикаментов и предметов медицинского назначения, представленный в конце данной главы.
Однако добавленные позиции не должны использоваться в качестве замены любого из рекомендованных лекарственных средств или предметов медицинского назначения, включенных в перечень, а должны войти в него вместе с подробной информацией об их действии и побочных эффектах.
Перечень предполагает, что на борту судна медикаменты выдаются офицером, несущим ответственность перед капитаном. Суда, на борту которых находится врач, могут иметь расширенный ассортимент лекарственных средств, медицинского оборудования и материалов.
Некоторые из перечисленных лекарств отпускаются строго по рецепту. Поскольку правила в разных странах отличаются друг от друга, здесь не приводятся какие-либо рекомендации в отношении получения таких лекарств.
2.1 Основные правила организации работы судовой аптеки
Ответственность . Капитан судна несет ответственность за находящиеся на борту медикаменты, хотя он может возложить ответственность за их использование и пополнение их запасов на члена экипажа, подготовленного должным образом. Тем не менее, как бы хорошо не были подготовлены члены экипажа, они не имеют медицинского образования.
Всегда следует проконсультироваться с врачом в случае серьезного заболевания или травмы, или при возникновении любых сомнений относительно правильности проводимого лечения больного.
Ведение учета . На борту судна должен иметься перечень лекарственных средств и предметов медицинского назначения, который следует регулярно обновлять. Перечень должен включать по каждой позиции такие сведения, как срок годности, условия хранения и количества оставшихся после приобретения или использования лекарственных средств.
Запись о проведенном лечении любого лица на борту судна, в том числе о наименовании и количестве любых назначенных лекарств, должна быть внесена в судовой журнал. В некоторых странах ведение такого учета является обязательным.
Кроме того, капитан судна обязан вести специальный журнал учета контролируемых лекарственных средств, который должен храниться в течение двух лет после того, как в нем сделана последняя запись.
Идентификация лекарственных средств . Все лекарства, перечисленные в данном руководстве, идентифицируются по их генерическому или непатентованному названию, так как местные торговые (или патентованные) названия могут различаться в разных странах. Поэтому на коробке или упаковке каждого лекарства должно стоять его генерическое название.
Также на упаковке должны быть четко указаны содержание активного вещества в каждой таблетке, капсуле, флаконе или ампуле, а также срок годности каждого препарата. Если надпись на этикетке неразборчива, этикетка отсутствует или название лекарства в открытой упаковке не может быть установлено, такое лекарство подлежит уничтожению.
Хранение . Выдвижные ящики или шкафчики для лекарств должны быть достаточно большими, с тем чтобы хранимые в них медикаменты и оборудование располагались упорядоченно, легко находились и были доступны для немедленного использования.
Это особенно важно в отношении лекарств и оборудования, используемых в неотложных случаях: они должны храниться отдельно в наиболее доступном месте.
Как правило, лекарства одного вида действия или одной фармакотерапевтической группы должны храниться в коробке, выдвижном ящике или на полке, которые должны иметь соответствующие надписи. Контролируемые лекарственные средства должны храниться отдельно под замком, желательно в сейфе капитана, в помещении, которое запирается, когда в нем никого нет.
Все лекарства должны храниться в надлежащих условиях, быть защищены от повышенной влажности и экстремальных температур. Если не указано иное, они должны храниться при комнатной температуре (15-25 °C). Поблизости должен находиться холодильник для лекарств, которые должны храниться при температуре 2-8 °C. помощь судно ожог аптека
Этот холодильник не следует использовать для каких-либо других целей, и на нем должен быть замок.
Срок годности . Срок годности лекарственных средств соответствует среднему максимальному сроку хранения этих лекарств при соблюдении требований к условиям их хранения.
Лекарства должны регулярно проверяться на предмет истечения их срока годности: препараты с истекшим сроком годности следует заменять, а затем доставлять в аптечное учреждение для утилизации.
Некоторые виды медицинского оборудования также имеют срок годности. Кроме того, некоторые страны налагают штрафы на суда, заходящие на их территорию и при этом имеющие на борту предметы медицинского назначения с истекшим сроком годности.
2.2 Обеспечение судов медицинским имуществом, документацией и лекарствами
Обеспечением судов медицинским имуществом, документацией и лекарствами занимается судовладелец по заявке капитана судна, согласно
· МЕЖДУНАРОДНЫМ МЕДИКО-САНИТАРНЫМ ПРАВИЛАМ (2005 Г.) и
· Международному руководству по судовой медицине 3-издания.
3. Ожоги. Классификация ожогов. ПМП при термических ожогах
Ожог - это поражение тканей (кожи, и кожных покровов) в результате действия высоких температур, химический веществ, электрического тока, радиации, трения.
Наиболее часто ожогам подвергаются руки и ноги, а также глаза. Реже - туловище, голова.
Классификация ожогов производится по следующим показателям воздействия фактора. В зависимости от данных признаков и определяется первая медицинская помощь при ожогах.
Данными признаками являются:
· тип воздействующего фактора
· время воздействия фактора;
· температура фактора;
· степень поражения;
· дислокация ожога (какая часть тела поражена).
3.1 ПМП при термических ожогах
Обратитесь за медицинской консультацией во всех случаях, за исключением небольших поверхностных ожогов.
На борту судна вы можете проводить лечение:
› ›у взрослых пациентов в возрасте до 50 лет,
›› в случае, когда ожог захватывает менее 15% общей площади поверхности тела;
· поверхностных дермальных ожогов:
›› у взрослых пациентов старше 50 лет,
›› в случае, когда ожог захватывает менее 10% общей площади поверхности тела;
· глубоких дермальных ожогов, захватывающих менее 2% общей площади поверхности тела.
Как можно быстрее охладите место ожога проточной холодной водой (морской или пресной), и делайте это как минимум в течение 10 минут; или погрузите пораженный участок тела в емкость с холодной водой.
Если вы не можете охладить ожог на месте происшествия, переместите пострадавшего туда, где это можно сделать.
Постарайтесь аккуратно снять одежду с пострадавшего, но не отрывайте те ее части, которые прилипли к коже.
Наложите на пораженный участок сухую повязку из материала без ворсинок, размеры которой превышают площадь ожога, и зафиксируйте ее.
После охлаждения ожоговой поверхности поместите пациента в теплую каюту, где имеются чистая вода и перевязочный материал.
Для облегчения боли у пациента с небольшими ожогами дайте ему парацетамол или ибупрофен.
Для купирования болевого синдрома у пациента с обширным или глубоким ожогом вводите морфин, начиная с 15-20 мг внутримышечно каждые три-четыре часа:
· не ждите возобновления боли, прежде чем ввести очередную дозу морфина;
· увеличьте дозу морфина в два раза, если пациент все еще испытывает боль через час после введения второй дозы.
Рекомендуйте больному пить раствор солей для пероральной регидратации или горячий сладкий чай; или установите внутривенный катетер и вводите 0,9% раствор хлорида натрия (физиологический раствор) со скоростью 125 мл/ч.
Если пациент ожидает эвакуации, больше ничего не предпринимайте, кроме согревания пациента: проследите за тем, чтобы одеяло не прилипло к ожогам.
Если пациент остается на борту судна, аккуратно промойте ожог питьевой водой с мылом:
· не используйте дезинфицирующие средства, такие как хлоргексидин, так
· как они могут замедлить процесс заживления;
· не обрабатывайте одновременно сразу несколько больших ожоговых
· поверхностей;
· следите за тем, чтобы пациенту было тепло: пациент с дефектом кожных
· покровов подвержен гипотермии;
· используйте стерильные ножницы для удаления отслоившейся мертвой
· кожи, в том числе лопнувших волдырей;
· не трогайте целые волдыри, за исключением случаев, когда:
›› жидкость в них мутная или кровянистая; ИЛИ
›› волдыри располагаются над суставом; ИЛИ
›› они мешают больному спокойно лежать;
В таких случаях используйте стерильные ножницы, чтобы удалить всю верхнюю часть волдыря:
›› не используйте иглу для прокалывания волдырей;
· смажьте ожоговую поверхность медом и закройте ее сначала марлевой салфеткой, пропитанной вазелином, а затем стерильной не прилипающей повязкой; обратите внимание:
›› мед помогает предотвратить развитие инфекции, и, согласно научным исследованиям, является столь же эффективным, как антибиотики, но более безопасным средством;
· наложите на повязку ватную подушечку для впитывания жидкости, просачивающейся из ожога, и закрепите все это с помощью соответствующей повязки, например, с помощью трубчатой повязки или эластического бинта на конечностях, и эластичной сетчатой повязки на других участках тела;
· в случае ожогов стопы или кисти, забинтуйте каждый палец руки или ноги по отдельности, чтобы предотвратить их слипание;
· не накладывайте повязку на поверхностные ожоги кистей и лица или накройте их не прилипающим марлевым тампоном;
· меняйте повязки ежедневно или чаще (особенно в течение первого дня), всякий раз, когда повязка пропитывается просочившейся из ожога жидкостью;
· смойте водой старый слой меда, затем нанесите новый слой и наложите повязку, как описано выше;
· как только ожоговая поверхность покроется новой розовой кожей (обычно этот процесс занимает от одной до трех недель), перестаньте использоватьмед и наложите на место ожога сухую повязку;
· для облегчения зуда, который часто наблюдается при заживлении ожогов, давайте больному по 5-10 мг цетиризина перорально два раза в сутки.
В случае глубокого дермального ожога более 2 см в диаметре или обширного поверхностного дермального ожога больной должен обратиться к специалисту по ожогам в ближайшем порту, где есть хорошо оснащенное медицинское учреждение: может потребоваться пересадка кожи, но лучше всего провести
· эту операцию на восьмой-десятый день после получения ожога.
3.2 Инфицирование ожоговой поверхности
Поскольку ожог сам по себе вызывает боль, покраснение и отек, трудно установить, инфицирована ли область ожога. Лихорадка, увеличение лимфатических узлов или усиление боли в течение первых двух дней после получения ожога позволяют заподозрить инфекцию.
Инфицирование места ожога представляет опасность: инфекция может вызвать заражение крови, а также усугубить повреждение тканей в ране.
Если вы подозреваете инфекцию ожоговой поверхности:
· обратитесь за медицинской консультацией с целью скорейшей эвакуации.
· давайте пострадавшему по одной таблетке препарата амоксициллин +клавуланат, 875/125 мг, два раза в сутки.
4 . Отравления. Виды отравлений. ПМП при пищевых отравлениях
Отравлением называют болезненное состояние всего организма, которое наступило в результате попадания в него ядовитых веществ.
Видов отравлений бывает несколько:
1. пищевые отравления;
2. отравление кислотами и едкими щелочами;
3. отравление снотворными средствами и наркотическими;
4. отравления промышленными ядами;
5. алкогольное отравление;
6. отравление мышьяком;
7. отравление угарным и светильным газом;
8. отравление различными инсектицидами.
4.1 ПМП при пищевых отравлениях
Обратитесь за медицинской консультацией во всех случаях.
1. Очищение организма . Дайте больному 1-2 литра воды, которую нужно выпить большими глотками в положении стоя и вызвать рвоту.
Можно делать 1-3 подхода до тех пор, пока вместе с водой перестанет выходить желчь, пища и другое содержимое желудка.
После этого по возможности сделайте клизму кипяченой водой (отваром ромашки).
2. Следующим шагом будет принятие абсорбентов в любом виде: порошок, таблетки, растворы.
3. Нужно пить большое количество жидкости . Лучше всего подходит минеральная вода без газа или растворы регидратирующих солевых препаратов, которые можно приготовить самостоятельно в домашних условиях.
В острой фазе заболевания воды должно быть не менее 3 литров в сутки, лучше даже больше.
Пить жидкость нужно не один раз в 3 часа 1 литр, а по несколько глотков каждые 15-20 минут.
Исключение - время сна.
4. Голодание . Хотя бы в первые 2 дня лучше совсем отказаться от принятия пищи.
Размещено на Allbest.ru
...Подобные документы
Значение первой медицинской помощи и правила ее оказания. Классификация ран и их осложнения. Понятие о переломах и травматическом шоке. Виды кровотечений и их характеристика. Правила оказания первой помощи при различных повреждениях органов человека.
реферат , добавлен 10.12.2010
Правовые основы оказания первой медицинской помощи. Условия и объем предоставляемой бесплатной и дополнительной медицинской помощи. Первая медицинская помощь при переломе верхнего конца бедра. Меры защиты от отравляющих веществ раздражающего действия.
контрольная работа , добавлен 16.06.2014
Рана как нарушение целостности кожи и слизистых оболочек. Основные причины ранений. Меры асептики и антисептики. Точки остановки артериального кровотечения пальцами. Наложение повязок на разные части тела. Правила оказания первой помощи при ранении груди.
презентация , добавлен 22.04.2012
Основные виды помощи пораженным в очаге или на его границе. Цели, перечень мероприятий первой медицинской помощи, периоды оказания и виды формирований. Организация оказания медицинской помощи в очагах ядерного, биологического и химического поражения.
реферат , добавлен 24.02.2009
Правила и особенности оказания психиатрической помощи. Основные условия, соблюдаемые медицинским персоналом. Изучение мер, принимаемых медицинским персоналом, при оказании экстренной психиатрической помощи. Применение специально разработанной анкеты.
реферат , добавлен 10.08.2010
Типичные признаки отравления, оказание помощи. Признаки артериального, венозного и капиллярного кровотечений. Причины обморока. Виды ожогов и их классификация. Помощь при поражении электрическим током. Судороги, эпилептический статус. Вывихи и переломы.
реферат , добавлен 08.04.2012
Проведение срочных мероприятий на всех этапах оказания медицинской помощи при неотложных состояниях, угрожающих жизни и здоровью пациента. Порядок оказания помощи при кровотечениях, переломах, термических поражениях, солнечных и тепловых ударах.
методичка , добавлен 17.04.2016
Первая помощь при термических ожогах. Народные средства при оказании первой помощи. Электротермический ожог: правила оказания первой помощи. Солнечный и химический ожоги. Профилактика переохлаждения и обморожений. Степени обморожения, первая помощь.
реферат , добавлен 31.08.2010
Необходимость обучения первой медицинской помощи в современных условиях. Принципы оказания первой помощи, особенности ее оказания учителем. Практическое исследование по выявлению знаний учителей средней школы о правилах оказания медицинской помощи.
курсовая работа , добавлен 19.04.2013
Краткая медицинская характеристика и оказание первой медицинской помощи при ранах и кровотечениях, ожогах, электротравмах, обморожениях и отморожениях. Правила транспортировки больного и наложения шины при переломах и синдроме позиционного сдавливания.
Оказание первой медицинской помощи (СОЛАС А - VI/1 - 3)
(Elementary medical first-aid as set out sun table SOLAS A-VI/I-3)
Параграф 13 Приложения к правилу II/2 Конвенции ПДМНВ78|95 (STCW78/95) предъявляет требования к медицинской подготовки плавсостава. Все требования Конвенции учтены в «Международном руководстве по судовой медицине - книге, необходимой на борту каждого судна» (International Medical Guide for Ships), в котором подробно освещены:
Первая помощь пострадавшему, находящемуся без сознания;
Восстановление жизненно важных функций (искусственное дыхание, непрямой массаж сердца);
Первая помощь при наружном кровотечении;
Первая помощь при шоке;
Возгорание одежды, термические ожоги электрические ожоги и травмы;
Химические ожоги;
Переломы;
Травмы головы;
Внутреннее кровотечение;
Асфиксия;
Удушье (недостаток кислорода, дым);
Транспортировка пострадавшего.
Анатомия и физиология человека
Каждому моряку следует иметь представление о строении человеческого организма (анатомии) и его жизнедеятельности (физиологии). Это необходимо для правильного и своевременного оказания первой помощи в случае травмы или болезни во время рейса.
Анатомия - наука, изучающая строение человеческого организма, а физиология - процессы жизнедеятельности в клетках, тканях, системах организма. Оба понятия неразрывно связаны между собой и посредством нервной системы обеспечивают связь организма с окружающей средой.
Организм человека состоит из множества клеток, тканей, органов, составляющих сложные функциональные системы. Существует следующая классификация функциональных систем человека:
1. Костная;
2. Кровообращения;
3. Дыхательная;
4. Мочевыводящая;
5. Нервная
Основными задачами первой медицинской помощи являются:
1. Спасение (сохранение) жизни;
2. Устранение боли;
3. Предупреждение осложнений.
Руководством по диагностике, оказанию первой медицинской помощи и уходу за пострадавшим с учетом ограниченных возможностей на борту судна служит « Международное Руководство по судовой медицине» (International Medical Guide for Ships)
В Международном Руководстве подробно освещены рекомендации по оказанию первой медицинской помощи при всех возможных болезнях.
Существует следующая очередность действий при оказании первой помощи:
Внимательно осмотреть пострадавшего. Обратить внимание на: его реакцию, дыхание, имеется ли кровотечение, находится ли он в состоянии шока или нет. Если пострадавший в сознании, нельзя оставлять его одного, необходимо наблюдать за его самочувствием.
Если пострадавший находится в бессознательном состоянии, то необходимо оказать ему немедленную помощь (искусственное дыхание и непрямой массаж сердца) и послать за подкреплением. Если несколько пострадавших, то необходимо оказывать первую медицинскую помощь пострадавшему, находящемуся в более тяжелом положении;
Если пострадавший находится в закрытом пространстве, не входить во внутрь без соответствующего разрешения.
Послать за помощью и проинформировать капитана. Необходимо всегда помнить, что атмосфера в закрытом помещении является смертельно опасной и вход в него возможен только в специальных дыхательных аппаратах.
Помощь при утоплении.
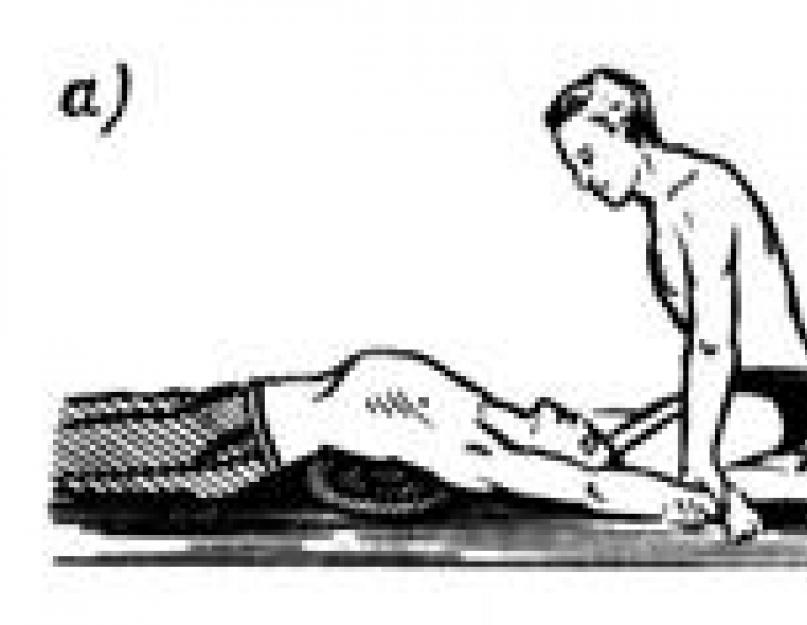
Вытащив из воды пострадавшего, находящегося в бессознательном состоянии, прежде всего необходимо удалить воду из его дыхательных путей и желудка. Для этого нужно встать на одно колено и положить пострадавшего животом на другое свое колено или на банку (в спасательном плоту на надувную поперечную банку), одной рукой надавливать на спину, а пальцами другой руки разжать челюсти пострадавшему. После удаления воды по возможности освободить пострадавшего от одежды и произвести искусственное дыхание. Для этого нужно положить пострадавшего на живот чтобы его левая щека лежала на согнутых в локтях руках, и с частотой - 18 раз в минуту сдавливать и отпускать его грудную клетку.
Очень эффективным и удобным для применения является «контактный» способ искусственного дыхания «рот в рот». После удаления воды из дыхательных путей, пострадавшего нужно уложить на спину, приложиться ртом к его рту и, зажав носовые отверстия, вдувать выдыхаемый воздух в легкие пострадавшему соответственно фазе его вдоха. Выдох происходит пассивно, при спадании грудной клетки. Такие вдохи производятся с частотой собственного дыхания (16--18 раз в минуту).
Искусственное дыхание следует продолжать до появления у пострадавшего признаков жизни. Опасно давать пострадавшему вдыхать нашатырный спирт, пока в его дыхательных путях и в легких имеется вода.
Все меры по оживлению человека можно прекращать только при отсутствии всех признаков жизни и не ранее, чем через час.
Факт смерти человека устанавливают по следующим признакам: не прощупывается пульс на шее и запястье; не запотевает зеркало (или никелированный предмет) при подносе его к открытому рту или носу; зрачки расширены и не реагируют на свет; температура тела понижается по сравнению с окружающей температурой; через 2 ч после наступления смерти тело коченеет.
Особенно сложно в условиях спасательного средства отогревать человека после переохлаждения: достав - человека из воды, необходимо поместить его в термокостюм, мешок, чехол, укутать одеялами; даже если пострадавший в сознании, нельзя оставлять его без постоянного наблюдения, так как через некоторое время холодная кровь от конечностей начнет поступать к сердцу, что может привести к обмороку, остановке дыхания и сердца.
Рис. 45
а) вдох; б) выдох
Рис.46 Искусственное дыхание по Сильвестру
а) вдох; б) выдох


Рис.47
Если жизнь пострадавшего находится в опасности, то применение методов искусственного дыхания и непрямого массажа сердца является моральной обязанностью каждого человека; это должен делать человек, имеющий практические навыки, поэтому программу таких операций проходит каждый моряк.
Оживление пострадавшего требует от окружающих не только определенных знаний, но и настойчивости.
Ранения, переломы, кровотечения. Небольшие раны и ссадины необходимо смазывать настойкой йода и заклеивать лейкопластырем. При больших по размеру ранениях йодом следует смазать только края раны, а на раненую поверхность наложить повязку. При сильном кровотечении, не прекращающемся после тугого бинтования раны, необходимо наложить на конечность жгут выше места ранения. Под жгут следует подложить кусок материи. Нельзя держать жгут затянутым больше двух часов. Если после ослабления жгута кровотечение продолжается, то через несколько минут следует затянуть его снова. При переломах конечностей в качестве шин можно использовать части весел или, одежду, скрученную в плотные жгуты. Голени можно прибинтовать одну к другой в вытянутом положении, верхние конечности -- к туловищу, согнутыми в локтевых суставах. Шину к поврежденной конечности следует прибинтовать на всем протяжении. При открытом переломе до наложения шины необходимо забинтовать рану. При сильных болях раненому нужно дать болеутоляющее. Пострадавшего с повреждением черепа следует уложить так, чтобы голова была выше туловища.
Ожоги, вызванные сухим и влажным жаром, лечат одинаково.
Классификация
Кожа состоит из наружного слоя (эпидермис) и глубокого слоя (дерма). В последнем находятся потовые железы, волосяные фолликулы, а также окончания чувствительных и болевых нервов.
Ожоги первой степени затрагивают только наружный слои кожи, вызывая покраснение, умеренный отек, болезненность при прикосновении и боль.
Ожоги второй степени захватывают более глубокий слой кожи (дерму):
· При поверхностных ожогах второй степени возникает сильное покраснение, образуются волдыри, появляется сильный отек, кожа покрывается мелкими капельками жидкости.
· Глубокие ожоги второй степени не всегда удается отличить от ожогов третьей степени сразу после воздействия на пострадавшего высокой температуры. Из-за повреждения нервных окончаний боль может быть очень сильной.
Ожоги третьей степени поражают кожу на всю ее глубину и могут захватывать подкожную жировую ткань, мышцы и кости. Кожа может быть обуглена, цвет ее в зависимости от причины ожога может быть черным, темно-коричневым или белым. Вследствие полного разрушения нервных окончаний боль может отсутствовать.
Потеря жидкости
Жидкость, которую пострадавший теряет при ожогах, представляет собой бесцветную жидкую часть крови (плазму). Количество теряемой жидкости в большей степени зависит от площади ожога, чем от его глубины. Чем больше потеря плазмы - тем тяжелее шок.
Кроме того, вследствие потери плазмы оставшаяся кровь становится «гуще» и с большим трудом движется по сосудам, в результате чего возрастает нагрузка на сердце.
Ожоги можно лечить на борту судна.
Для этого приготовьте:
· мыло, большое количество теплой кипяченой воды и ватные тампоны;
· несколько стерильных ножниц и пинцетов;
· достаточное количество стерильных салфеток, пропитанных вазелиновым маслом, для закрытия очищенных участков ожога;
· стерильную марлю и вату для наложения прокладки на салфетки, закрывающие участки ожога;
· эластичные сетчатые бинты или трубчатые бинты;
· хирургические маски.
Тщательно вымойте кисти и предплечья и наденьте маску. Удалите повязки, наложенные на месте происшествия, для того, чтобы обнажить один из обожженных участков (при множественных ожогах) или часть одного крупного ожога, например кисть или предплечье. Или участок спины.
Цель таких манипуляций состоит в том, чтобы одновременно был открыт ограниченный участок ожога для уменьшения риска инфекции и снижения потери жидкости.
Очистите кожу вокруг краев ожога, используя мыло, воду и тампоны. Обработку следует проводить в направлении от ожога к здоровой коже.
Нельзя применять вату и иной ворсинчатый материал, так как отдельные ворсинки могут прилипнуть к обожженному участку.
Целые пузыри не трогайте, но срежьте всю мертвую кожу лопнувших пузырей.
Для удаления обрывков тканей обмойте обрабатываемый участок теплой кипяченой водой из чистого сосуда. С помощью тампона, смоченного в теплой кипяченой воде, осторожно удалите из обожженного участка всю оставшуюся грязь и посторонние предметы. Делайте это как можно нежнее, поскольку такие манипуляции неизбежно вызывают у пострадавшего боль.
После этого нанесите на обработанный участок неомициновую и бацитрациновую мазь или закройте его салфеткой, пропитанной вазелиновым маслом; салфетка должна выступать за края ожога на 5-10 см. На салфетку наложите впитывающий материал для всасывания жидкости, вытекающей из ожога, т.е. слой стерильной марли, покрытый слоем стерильной ваты. Закрепите все это с помощью соответствующей повязки - для конечностей подходят трубчатые повязки или повязки из эластичного бинта, а для других участков тела - эластичные сетчатые повязки.
Тщательно вымойте кисти и предплечья, прежде чем приступать к обработке оставшихся участков крупного ожога или другого ожога у пострадавшего с множественными ожогами. При тяжелых ожогах начинайте стандартное лечение антибиотиками.
Повязки не следует менять в течение недели, если только не появляется неприятный запах или они не становятся очень грязными, или же у пострадавшего не поднимается температура.
Перевязки следует делать так же, как и наложение первичной повязки. Ожоги первой степени обычно заживают за 7-10 дней, не оставляя рубца. Ожоги второй степени заживают примерно за три недели, и после них остаются небольшие рубцы.
Гипотермия
Гипотермия - переохлаждение организма человека, находящегося в воде, является одной из основных причин его гибели. Природа наделила человека системой автоматического поддержания внутренней температуры около 37°С.
Однако, если человек находится в воде без защитной одежды, деятельность системы стабилизации температуры нарушается, так как она не в состоянии компенсировать значительные потери теплоты, вызванные большой теплоемкостью воды. Для человека термически нейтральна вода температурой выше 33 --35 °С, однако в большинстве районов даже теплых морей температура воды ниже. Безопасной для жизни человека считается температура воды 26-- 28°С, при понижении ее до 19 -- 21°С начинается интенсивный теплообмен между организмом человека окружающей его водой, который резко возрастает при сильном ветре.
Меры по согреванию пострадавшего необходимо принять сразу же после извлечения из воды. Необходимо поместить его в теплозащитный костюм или чехол, надежно укутать и максимально быстро доставить к месту оказания помощи.
Человека, поднятого из воды в сознании, нельзя оставлять одного без постоянного наблюдения, так как по мере поступления холодной крови от конечностей к сердцу может наступить обморок с остановкой сердца и дыхания -- в этом случае надо немедленно приступить к искусственному дыханию и непрямому массажу сердца.
Опыт морских аварий показывает, что многие пострадавшие, поднятые из воды в сознании, погибают на борту судна-спасателя вследствие нарушения приемов отогревания.
Ни при каких обстоятельствах не давать пострадавшему спиртное, так как алкалоиды воздействуют на центральную нервную систему и нарушают защитные функции организма, что может привести к гибели. Допускается применение спирта для растирания пострадавшего. Это нужно делать ладонями, так как длительное пребывание в воде вызывает обезжиривание и размокание кожи, которую легко повредить мочалкой и грубыми тканями.
Выживание при высоких температурах
При повышении температуры тела человека на 2°С начинается нарушение сердечно-сосудистой деятельности и снижается работоспособность, при повышении температуры на 4--5°С полностью нарушается жизнедеятельность организма. Проблема высоких температур остро встает в тропиках, где солнечная радиация в 2 раза превышает уровень радиации умеренных широт. При этом в спектре солнечных тропических лучей преобладает инфракрасная область, что значительно повышает теплоизлучение.
При длительном пребывании человека под солнечными лучами с непокрытой головой возможен солнечный удар, сопровождающийся сильной головной болью, рвотой и нередко потерей сознания.
Пострадавшего от теплового или солнечного удара необходимо немедленно перенести в тень, обеспечить приток свежего воздуха, дать выпить холодной воды и облить холодной водой голову и грудь, при необходимости -- делать искусственное дыхание. После возвращения сознания дать пострадавшему сердечные капли, крепкий чай или кофе и при возможности направить в медпункт.
При работах на открытых палубах необходимо защитить себя и особенно голову от воздействия прямых солнечных лучей.
При высоких температурах устанавливается специальный питьевой режим, восстанавливающий потерю влаги из организма человека.
Необходимо ограничить, а при возможности полностью исключить большие физические нагрузки в жаркое время суток.
Пищевые токсиоинфекции
Пищевые токсикоинфекции вызываются бактериями и их токсинами при попадании с пищей в желудочно-кишечный тракт человека. В большинстве случаев это сальмонеллы, стафилококки, кишечные палочки, реже палочки ботулизма. Микробы попадают в продукты питания при несоблюдении элементарных санитарных правил обработки, приготовления и транспортировки продуктов питания, а также при несоблюдении сроков реализации, температурного режима в морозильных камерах, правил личной гигиены.
Основным источником сальмонеллезной инфекции являются инфицированные домашние животные (крупный рогатый скот, свиньи, собаки, кошки), грызуны, а также водные птицы и рыбы. Передача инфекции происходит при употреблении в пищу мяса больных животных. Мясо может быть заражено и при разделке туши здорового животного, если при этом не соблюдаются правила его хранения, обработки, температурного режима, гигиенических требований (при хранении мяса в складах, где есть мухи, крысы). Могут представлять опасность и продукты, не подвергшиеся должной термической обработке - плохо прожаренные мясные и рыбные блюда (блинчики с мясом, паштеты и др.). В этих случаях сальмонеллы не только не успевают погибнуть, но даже сохраняют способность к размножению. Иногда продукты питания инфицируются загрязненными инструментами (мясорубки, ножи, разделочные доски), если их используют как для сырого, так и для вареного мяса. Причиной сальмонеллезов могут стать и молочные продукты, яйца, яичный порошок.
Источником стафилококковой интоксикации в основном являются люди, страдающие гнойными кожными заболеваниями, ангиной. Участвуя в процессе приготовления пищи и не соблюдая требований гигиены, они могут заразить молоко, мороженое, майонез, пирожные, кремы, представляющие собой наиболее благоприятную среду для размножения стафилококков.
Первые признаки заболевания проявляются через 2-30 часов после принятия пищи. Болезнь начинается остро, с рвоты, боли в области желудка, озноба, повышения температуры до 38,5-40 градусов С, головной боли. Стул жидкий, водянистый (3-15 раз в сутки). В тяжелых случаях снижается кровяное давление, может развиться коллапс. Если лечение своевременно не начато, больной может умереть.
Ботулизм возникает при употреблении в пищу некачественно приготовленных мясных, рыбных, овощных, грибных консервов, а также копченых мясных продуктов, копченой, соленой, сушеной рыбы (особенно красной рыбы). Заражение рыбы происходит вследствие повреждения кишечника и попадания его содержимого в мясо.
Первые признаки заболевания, в зависимости от дозы токсина, могут проявиться через 2 часа - 2 суток с момента попадания инфекции, а иногда и через 10 дней. Сначала возникает общая слабость, ощущение сухости во рту, вздутие живота, тошнота, рвота. Температура как правило остается нормальной. Через 3-4 часа возникает головная боль, двоение в глазах. При попытке читать больной замечает, что строчки и буквы "разбегаются", двоятся, видны как бы в тумане. Часто больной не может посмотреть в сторону и вверх. При осмотре больного отмечается косоглазие, опущение глазных век, часто неравномерное расширение зрачков. Глотание затруднено, слабеет и сипнет голос, речь становится тихой и невнятной. Больному тяжело держать голову. В тяжелых случаях нарушается дыхание.
Лечение - cрочное промывание желудка до тех пор, пока вода не станет абсолютно чистой. В конце промыть 5% содовым раствором или слабым раствором калия перманганата. Дать внутрь солевое слабительное (сульфат магния). Можно назначить таблетки левомицетина по 0,5 или капсулы интефрикса по одной 4 раза в день. Больного срочно госпитализировать в ближайшем порту.
При лечении других пищевых токсикоинфекций также срочно промывается желудок водой или слабым раствором калия перманганата. Для больного с рвотой полезно и более позднее промывание желудка, даже на 2-5 день заболевания. Для очищения кишечника назначают 25 г сульфата магния (растворить в стакане кипяченой воды и дать выпить), ставят очистительную клизму. После этих процедур больному можно дать чая без сахара, кипяченой воды, несладкого киселя в количестве 2-3 литра в день порциями по 50-100 мл каждые 15-30 минут. Для поддержания температуры больного к конечностям прикладывают грелки. Когда у больного прекращается рвота, но еще держится температура, назначают интефрикс по 1 капсуле 4-6 раз в день или левомицитин в таблетках по 0,5 4 раза в день. Для восстановления солевого баланса рекомендуется теплая минеральная вода или специальные растворы, изготовленные из "Регидрона", "Оралита", "Гастролита".
Больному запрещается черный хлеб, молоко, овощи и фрукты, рекомендуется мясной бульон, кефир, крупяные каши, молотое мясо, печенье.
Вывихи, растяжения.
Чаще всего вывихи возникают в плечевом суставе и в межфаланговых суставах пальцев кисти. Пытаться вправлять такие вывихи следует в тех случаях, когда пострадавший не может получить врачебную помощь в ближайшие 6 ч.
Все остальные вывихи должен лечить врач. Доврачебная помощь должна заключаться в применении обезболивающих средств (Глава 17 Применение анальгетиков (обезболивающих лекарств)
Иногда вывиху может сопутствовать перелом кости, поэтому будьте внимательны и осторожны.
Вывих плечевого сустава
Плечевой сустав болезнен, и пострадавший не может двигать рукой в этом суставе. Разденьте пострадавшего до пояса и сравните контур здорового и вывихнутого плечевых суставов. Обычно при вывихе плечевого сустава на месте головки плечевой кости возникает впадина, а расстояние от верхней части плеча до локтевого сгиба на пораженной стороне увеличивается. Это обусловлено тем, что головка плечевой кости обычно смещается внутрь и вниз. Если вы пришли к выводу, что у пациента имеет место вывих плечевого сустава, введите ему внутримышечно 15 мг морфина сульфата (11/2 ампулы). После того как боль стихнет (примерно через 15-20 мин), уложите пострадавшего лицом вниз на койку или стол, высота которых должна быть достаточной для того, чтобы рука свободно свисала, не касаясь пола. Когда пострадавший ляжет, положите под вывихнутый сустав небольшую подушку или большой валик. Затем медленно опустите вывихнутую руку так, чтобы она свободно свисала вниз. Пострадавший должен находиться в таком положении примерно в течение часа, чтобы вес свисающей руки преодолел спазм мышц, вызванный вывихом. Если к этому времени вывих не вправится, к кисти следует привязать груз массой 5-7 кг. Если вывих вправился, пострадавший должен лечь на здоровый бок и согнуть поврежденную руку в локте, обхватив пальцами здоровый плечевой сустав. После этого ему нужно помочь сесть и подвесить поврежденную руку на косыночную перевязь в наиболее удобном положении. В таком положении рука может находиться до 48 ч. После этого перевязь снимают и больной начинает медленно и осторожно двигать поврежденной рукой. В ближайшем порту следует сделать рентгеновский снимок плечевого сустава. Еcли описанное лечение не приводит к вправлению вывиха, ПОСОВЕТУЙТЕСЬ С ВРАЧОМ ПО РАДИО.
Вывихи межфаланговых суставов пальцев кисти
Такие вывихи обычно удается вправить, если сильно потянуть за палец. Для начала руку следует согнуть в локте под прямым углом. Один человек должен сильно тянуть за палец примерно в течение одной минуты, а второй - оттягивать локоть в противоположном направлении. После вправления поврежденный палец следует иммобилизовать, прибинтовав его к соседнему пальцу. Через 24 ч бинт нужно снять, и пострадавший должен начать медленные и осторожные движения поврежденным пальцем. В ближайшем порту необходимо сделать рентгеновский снимок пальца.
Вывихи обычно возникают в результате резких движений. Как правило, сразу же появляется боль, а позже вследствие кровоизлияния развивается отек.
Исключить переломы костей при растяжениях можно только с помощью рентгенографии, поскольку ни один клинический метод не позволяет этого сделать. Поэтому при сомнении лучше считать, что перелом есть, и проводить соответствующее лечение.
Пострадавшего нужно уложить в постель и, по возможности, придать поврежденной конечности возвышенное положение. После этого следует наложить холодный компресс, зафиксировав его эластичным бинтом. Для уменьшения отека можно приложить мешочек со льдом. Такое лечение должно продолжаться 3-4 ч.
В течение 2-3 дней (а иногда и дольше, в зависимости от тяжести травмы) поврежденная конечность должна находиться в возвышенном положении. Следует продолжать тугое бинтование эластичным бинтом. При необходимости пострадавшему следует давать обезболивающие средства.
Если нет перелома, пострадавший должен делать осторожные движения. Растяжения проходят гораздо быстрее при раннем начале движений поврежденной конечностью. Обычно пострадавший сам решает, когда можно двигать конечностью в полном объеме.
Если боль и отек держатся долго, то в ближайшем порту следует сделать рентгеновский снимок.
Утверждено Ученым советом университета
в качестве учебного пособия
Мурманск
УДК 61:656.6.071.6 (075)
Филатов Н.В. Оказание первой медицинской помощи на судах без медперсонала - Мурманск, 1999, 43 с. - (Мурманский государственный технический университет, Северный центр профессиональной подготовки)
First medical aid on board the ship without medical personnel -Murmansk, 1999, 43 p.
- (Murmansk State Technical University, NCRMOC)
В пособии изложены наиболее важные аспекты оказания первой медицинской помощи на судах в условиях отсутствия медицинского работника. Освещены вопросы комплектации судовой медицинской аптечки и использования медикаментов.
Пособие предназначено для старших помощников, прошедших курс медицинской подготовки, а также может быть использована для самостоятельной подготовки специалистов плавсостава и курсантов морских специальностей.
The teaching aid presents the most important aspects of first medical aid rendering on board the ship without medical personnel.
The teaching aid deals with questions of medical chest acquisition and its use on board the ship.
The teaching aid can be useful for chief officers who have taken a medical course, for self-education of crew members and for maritime students.
Список лит. - 10 назв.
Печатается по постановлению Методического Совета
по морскому развитию при МГТУ
Рецензенты: Е.Ф. Простаков, зам. начальника МС «Севрыба»;
В.А. Сачков, зав. сан. карант. отделом МЗЦ ГСЭН;
А.А. Обатуров, канд. мед. наук, зав. отделением
гипербарической оксигенации госпиталя Северного Флота
© Мурманский государственный технический университет, 1999
Николай Васильевич Филатов
Оказание первой медицинской помощи на судах без медперсонала
Редактор Е.Г. Колотнева
Корректор Т.А. Пехтерева
ВВЕДЕНИЕ
На промысловых судах, где отсутствует медицинский работник, обязанности по оказанию первой медицинской помощи согласно Уставу службы возложены на старшего помощника капитана. Поэтому медицинская подготовка старпомов является актуальной и гуманной задачей.
Настоящее учебное пособие позволяет старшим помощникам, прошедшим курс медицинской подготовки, правильно и своевременно оказывать первую медицинскую помощь при несчастных случаях, травмах, острых заболеваниях. Кроме этого, учебное пособие может служить в качестве пособия для самоподготовки плавсостава в соответствии с требованиями Международной конвенции о подготовке и дипломировании моряков.
Данное учебное пособие составлено в соответствии с Международным руководством по судовой медицине (ВОЗ, 1992), Международным руководством по оказанию медицинской помощи на судах (ВОЗ, 1970), Конвенцией МОТ 164 о здравоохранении и медицинском обслуживании моряков 1987 г.
В настоящем учебном пособии освещаются следующие вопросы: оказание первой медицинской помощи на судах, комплектация судовой медицинской аптечки, инструкция по использованию медикаментов, входящих в судовую аптечку.
Учебное пособие составлено как теоретическое дополнение к программе курса медицинской подготовки командного состава судов флота рыбной промышленности, рассмотренной и одобренной медицинским советом ОМСЧ «Севрыба» (протокол № 2 от 27.09.96).
1. ОРГАНИЗАЦИЯ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ
НА СУДАХ БЕЗ МЕДИЦИНСКОГО ПЕРСОНАЛА
В период рейса судов без медицинского персонала оказание первой медицинской помощи больным или пострадавшим возлагается на старшего помощника капитана.
Проводимые при этом неотложные мероприятия должны быть направлены, в первую очередь, на снятие угрозы для жизни и предупреждение осложнений вследствие заболеваний или травмы.
Старпом должен знать:
Организацию и задачи первой медицинской помощи на судах;
Приемы оказания первой медицинской помощи при травмах и заболеваниях;
Основные правила ухода за больным во время плавания;
Основы профилактики, травматизма и заболеваний;
уметь:
Производить временную остановку кровотечения;
Накладывать повязку при ранении, шину при переломе;
Оказывать первую помощь при шоке, ожоге, отморожении, утоплении и электротравме;
Оказывать первую помощь при острых заболеваниях и выбирать правильную тактику лечения;
Выполнять простейшие приемы по уходу за больным;
Организовать эвакуацию больных и пострадавших с судна.
После оказания первой медицинской помощи, когда что-либо угрожает жизни или здоровью моряка, а также в случае, когда старпом затрудняется в оказании помощи, необходимо провести медицинскую радиоконсультацию.
2. ОСНОВНЫЕ ПРИНЦИПЫ ОКАЗАНИЯ
ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Неотложные мероприятия по оказанию первой помощи должны быть направлены на:
Спасение жизни,
Устранение болей,
Предупреждение осложнений.
При оказании первой помощи необходимо выполнять действия в следующей последовательности:
1. Произвести осмотр пострадавшего, обратив внимание на состояние дыхания, наличие пульса.
2. При отсутствии дыхания и пульса приступить к реанимационным мероприятиям; остановить сильное кровотечение.
3. Все манипуляции по осмотру и оказанию помощи производить осторожно, чтобы не вызвать дополнительной травмы,
4. Пострадавший должен находиться в удобном положении; для свободного дыхания необходимо расстегнуть одежду на груди и животе.
5. При возникновении рвоты голову пострадавшего нужно повернуть в сторону, очистить рот от рвотных масс, по возможности уложить пострадавшего на бок.
6. Одежду и обувь снимают только при необходимости, вначале со здоровой конечности; если одежду необходимо разрезать, то это делают вдоль швов.
7. Следует помнить, что шок представляет серьезную опасность для жизни, поэтому очень важно предупредить его развитие у пострадавшего.
8. Не следует переносить пострадавшего до тех пор, пока он не станет транспортабельным. Прежде всего необходимо предупредить развитие шока, остановить кровотечение, наложить шину.
9. Не следует полагать, что пострадавший умер, до тех nop пока не будут выявлены признаки смерти.
3. ПЕРВАЯ ПОМОЩЬ ПРИ РАНЕНИЯХ
Раной называется нарушение целостности кожного покрова (или слизистой оболочки), которое может сопровождаться повреждением подлежащих тканей и органов.
Различают резаные, рубленые, колотые, ушибленные, рваные, огнестрельные, комбинированные раны.
Первая помощь включает в себя: остановку кровотечения, защиту раны от дальнейшего проникновения микробов, обезболивание.
Пострадавшего следует уложить, либо усадить. Осматривается место ранения. При сильном кровотечении производится временная остановка (жгут, прижатие сосуда на протяжении). Рану и кожу вокруг нее промывают раствором фурацилина или перекиси водорода, осторожно осушают стерильной салфеткой. Свободно лежащие инородные тела удаляются стерильным пинцетом. Инородные тела, глубоко внедрившиеся в рану, из-за опасности возникновения кровотечения удалять не следует Края раны смазывают настойкой йода, спиртом, раствором бриллиантовой зелени (можно водкой, одеколоном), после чего накладывается асептическая повязка.
Особое внимание следует уделять микротравмам - незначительным повреждениям кожного покрова (ссадины, царапины и т.п.).
Любая микротравма является «входными воротами» инфекции и может стать причиной нагноения и развития серьезных осложнений, поэтому все мелкие повреждения кожного покрова необходимо сразу же смазать раствором йода или бриллиантовой зелени, наложить повязку или нанести клей БФ-6. Удобен бактерицидный пластырь. При ранениях пальца после наложения повязки следует надеть напальчник.
4. ПЕРВАЯ ПОМОЩЬ ПРИ КРОВОТЕЧЕНИЯХ
Различают артериальное, венозное, капиллярное и паренхиматозное (из поврежденных внутренних органов) кровотечения. Кровотечение является опасным осложнением ранения. Острая кровопотеря (2-2,5 л) представляет угрозу для жизни пострадавшего.
Способы временной остановки кровотечения:
Наложение давящей повязки;
Прижатие сосуда к кости на протяжении;
Максимальное сгибание конечности с ее фиксацией;
Наложение жгута.
Кровотечение из мелких вен и капилляров останавливают наложением давящей повязки. Остановке кровотечения способствует местное применение холода (пакет со льдом прикладывают через повязку к ране), приподнятое положение конечности.
Прижатие артерии на протяжении, т. е. не в области раны, а выше (ближе к сердцу по кровотоку) производят в определенных точках, где артерия лежит вблизи от кости, к которой может быть прижата. Артерию следует сильно сдавливать мякотью 2-4 пальцев. Способ болезнен для пострадавшего и требует большой выдержки и силы от оказывающего помощь, поэтому является способом кратковременной остановки кровотечения.
Основным способом временной остановки кровотечения при повреждении крупных артерий конечностей является наложение жгута (жгута-закрутки). При этом необходимо соблюдать следующие правила:
Жгут накладывают только при артериальном кровотечении;
Жгут накладывают выше раны, как можно ближе к ней;
Чтобы не повредить кожу, под жгут накладывают несколько слоев бинта, полотенце и т.п.;
Жгут затягивают до прекращения кровотечения, но не более (степень сдавливания можно определить по отсутствию пульса ниже места наложения);
Наложенный жгут следует держать не более 1 часа в холодное время года и не более 1,5-2 часов в тепле;
В тех случаях, когда время наложения жгута превышает установленное, жгут медленно (чтобы током крови не был вытолкнут образовавшийся тромб) ослабляют до восстановления кровообращения (порозовение конечности) и затем вновь накладывают его, но уже чуть ниже или выше прежнего места. Такое временное снятие жгута повторяют каждые полчаса;
На повязке, одежде закрепляют записку о времени наложения жгута.
Пострадавшие с наложенным жгутом требуют постоянного наблюдения.
Признаки внутреннего кровотечения:
Бледность кожных покровов;
Холодный пот, сильная жажда;
Сонливость (больной зевает);
Слабый частый пульс.
Первая помощь при внутреннем кровотечении заключается в создании покоя, местном применении холода (на грудь или на живот), срочной эвакуации.
Первая помощь при носовом кровотечении:
- усадить больного с наклоненной вперед головой, в носовой ход ввести тампон, смоченный перекисью водорода или каплями от насморка;
Приложить холод на область переносицы;
Прижать пальцем носовой ход вместе с тампоном.
Признаки легочного кровотечения:
- выделение крови с мокротой или в чистом виде,
Затрудненное дыхание.
Первая помощь:
Уложить пострадавшего на бок (на сторону поврежденного легкого);
Местно на грудь холод, внутрь кусочки льда;
Подкожно (п/к) вести 2 мл трамала (или анальгина, баралгина);
Эвакуировать больного.
5. ТРАВМАТИЧЕСКИЙ ШОК, ОКАЗАНИЕ ПЕРВОЙ ПОМОЩИ
И ПРЕДУПРЕЖДЕНИЕ ЕГО РАЗВИТИЯ
Шок-
тяжелое общее состояние организма, проявляющееся комплексом симптомов, которые возникают в качестве ответной реакции на воздействие сверхсильных раздражителей. Чаще всего таким раздражителем являются травматические повреждения различных органов и частей тела.
Травматический шок обусловлен резким угнетением нервной регуляции жизненно важных функций и проявляется, главным образом, расстройствами кровообращения, дыхания и обмена веществ.
Признаки шока: заторможенность и угнетение сознания, падение артериального давления, слабый частый пульс, кожа бледная, покрыта липким потом, дыхание поверхностное, частое.
Основными причинами шока являются боль, значительная потеря жидкости при ранениях (кровотечение), ожогах (плазмопотеря), поэтому первая помощь при развитии шока включает в себя устранение указанных причин.
Необходимо:
- остановить кровотечение;
Уложить пострадавшего, согреть, успокоить;
Устранить боли (2 мл трамала или анальгина, баралгина п/к);
Ввести кордиамин (2 мл п/к) для поддержания деятельности дыхательной и сердечно-сосудистой систем.
6. ПЕРВАЯ ПОМОЩЬ ПРИ ВЫВИХАХ И ПЕРЕЛОМАХ
Вывих - полное или частичное смещение концов костей, составляющих сустав, сопровождающееся разрывом суставной капсулы.
Признаки вывиха:
Деформация в области сустава, боль;
Различие в длине здоровой и поврежденной конечностей;
Нарушение подвижности конечности;
Нарушение функции.
Первая помощь:
Обезболить (ввести трамал, анальгин) с целью профилактики шока;
Придать конечности наиболее удобное положение, зафиксировать поврежденный сустав (наложить шину, тугую повязку);
Наблюдать за состоянием кровообращения в поврежденной конечности (определить пульс ниже вывиха), если выявлены признаки его нарушения, то изменить положение конечности.
Перелом - нарушение целостности кости, возникающее под влиянием травмы или вследствие болезненных изменений кости.
Переломы бывают закрытые, при которых целостность кожных покровов не нарушена, и открытые, когда перелом сопровождается ранением мягких тканей, что представляет опасность возникновения кровотечения и присоединения инфекции.
По степени повреждения перелом бывает полный,
при котором целостность кожи нарушена полностью, и неполный,
когда имеется только надлом кости или ее трещина.
Признаки перелома:
Боль и резкая болезненность при дотрагивании непосредственно в области перелома;
Деформация конечности;
Нарушении функции;
Ненормальная (патологическая) подвижность в области, где нет сустава;
Крепитация (хруст) на месте перелома при легком движении поврежденной конечности.
Правила оказания первой медицинской помощи при переломах:
Осмотреть место перелома (одежду, обувь при этом разрезают);
Остановить кровотечение и наложить на рану асептическую повязку (при открытом переломе);
Для уменьшения болевых ощущений и предупреждения шока ввести п/к трамал (анальгин, баралгин);
Придать поврежденной конечности удобное положение и наложить иммобилизирующую (фиксирующую) повязку.
Для иммобилизации используют стандартные шины или подручные материалы.
Общие правила наложения шин:
1. Шину накладывают так, чтобы захватить два соседних сустава (выше и ниже перелома). Если длина шины недостаточна, связывают между собой несколько шин.
2. Перед наложением шину изгибают по форме конечности.
3. При наложении шины под нее накладывают мягкую подстилку (вата, простыня и др.), особенно в местах костных выступов.
4. При переломе нижней конечности шины накладывают с 2-3 сторон.
5. При открытых переломах нельзя прикладывать шину к месту, где выступает сломанный конец кости.
6. На всем протяжении шина прикрепляется к конечности широким бинтом плотно, равномерно, но не очень туго, чтобы не нарушилось кровообращение.
7. ПЕРВАЯ МЕДИЦИНСКАЯ ПОМОЩЬ
ПРИ ОЖОГАХ И ОТМОРОЖЕНИЯХ
Различают термические
(воздействие высоких температур), химические
(воздействие химических веществ) ожоги, ожоги солнечными лучами.
В зависимости от глубины поражения тканей ожоги подразделяются на четыре степени:
1-я степень - поражение поверхностного слоя кожи. Проявляется сильной болью, покраснением и отеком. Воспалительные явления стихают на 4-5-е сутки.
2-я степень - поражение более глубоких слоев кожи. На покрасневшей поверхности кожи появляются пузыри различной величины. Сильные боли держатся 3-4 суток. При неосложненном течении (не произошло инфицирования ожоговой поверхности) заживление происходит через 8-10 суток без образования рубца.
3-я степень - поражаются все слои кожи с образованием кожного струпа. Кожа черного (ожог пламенем) цвета или белесоватая (ожог паром, кипятком). Чувствительность пораженного участка снижена. Ожоги 3-й степени всегда осложняются инфекцией и протекают с явлением нагноения. Процесс заживления длительный, часто осложняется поражением почек, общим истощением. На месте ожога формируется рубец.
4-я степень - тяжелая травма, характеризующаяся поражением кожи и подлежащих тканей (обугливание).
Тяжесть ожога зависит не только от глубины, но и от площади поражения. Ограниченные по площади ожоги характеризуются преимущественно местными реакциями. При ожогах 2-4-й степени площадью 10 %-15 % на первый план выступают угрожающие жизни ожоговый шок, ожоговая интоксикация, осложнения со стороны внутренних органов.
Первая помощь при ожогах:
Прекратить действие вызывающего ожог агента;
Снять одежду с пострадавшего, обрезая прилипшие участки, не отрывая их от раны, пузыри не вскрывать, ожоги 1-й степени можно обработать спиртом;
Ожоговую поверхность закрыть сухой стерильной повязкой (можно смоченной в растворе фурацилина);
Ввести обезболивающие средства (трамал или анальгин, 2 мл п/к);
При ожогах конечностей произвести их иммобилизацию;
Обеспечить пострадавшего обильным питьем, лучше щелочным.
При химическом ожоге
немедленно производят обильное орошение пораженного участка водой или нейтрализующей жидкостью. Для нейтрализации щелочей применяется 1 %-я уксусная или лимонная кислота, для нейтрализации кислот - 2 %-й раствор питьевой соды. После этого накладывают стерильную повязку, вводят обезболивающие средства.
Отморожения
являются разновидностью термической травмы, возникают в результате воздействия низких температур.
Различают четыре степени отморожения:
1-я степень характеризуется незначительными расстройствами местного кровообращения. Проявляется побледнением кожи, которое сменяется покраснением, возникает зуд, жжение, боль, умеренный отек тканей. Воспалительные явления стихают через несколько дней.
2-я степень возникает при более глубоких расстройствах кровообращения. На синюшной коже в поврежденных участках образуются пузыри, содержащие желтоватую или кровянистую жидкость. Пузыри появляются через несколько часов или в течение 2-3 суток после согревания, сопровождаются чувством онемения, резкими болями. Пораженные участки часто инфицируются, нагнаиваются.
3-я степень наблюдается при омертвении кожи и подкожной клетчатки. Отмороженные ткани имеют багрово-синюшный цвет, нечувствительны. Могут появляться пузыри с темной жидкостью. Пораженные ткани подвергаются отторжению, что сопровождается инфицированием и нагноением.
4-я степень характеризуется омертвением всех тканей, включая кости. Через 2-3 недели ткани чернеют и отторгаются.
Наряду с местными воздействиями низких температур возможно общее действие холода на организм, которое ведет к замерзанию. При этом наступает истощение защитных сил организма, срыв механизмов терморегуляции, в результате чего температура тела прогрессивно падает, угнетаются жизненные функции и может наступить смерть.
Проявляется замерзание сонливостью, вялостью, замедлением движений, речи, дрожью. Затем наступает потеря сознания, судороги, падение деятельности сердечно-сосудистой и дыхательной систем.
Первая помощь при отморожении:
- пострадавшего доставляют в теплое помещение, дают горячее питье. Отмороженный участок помещают в теплую воду, начиная с температуры 24-26 °С, которую в течение 20 минут повышают до 37 °С (добавляя горячую воду). Одновременно делают легкий массаж поврежденного участка до восстановления кровообращения (при наличии пузырей массаж не делается). В заключение поверхность кожи обрабатывают спиртом, смазывают вазелином и накладывают асептическую повязку (не туго!) ;
Нельзя растирать отмороженные участки снегом. Это ведет к дальнейшему охлаждению и травмирует кожу. Нельзя вскрывать пузыри. Отморожения 2-4-й степени требуют оказания квалифицированной помощи и госпитализации больного;
Первая помощь при замерзании должна производится экстренно и длительно. Пострадавшего помещают в ванну с температурой 34 °С в течение получаса температуру воды поднимают до 37 °С, производят легкий массаж тела, дают пострадавшему горячее питье;
У тяжело пострадавших (неспособность двигаться, потеря сознания) в теплую воду помещают только тело, конечности сразу не погружают. Лишь после улучшения состояния можно погрузить в воду и конечности.
8. ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ И ТРАВМАХ ГЛАЗА
Термические ожоги глаза возникают в результате воздействия температуры на слизистую оболочку глазного яблока.
По глубине поражения различают четыре степени ожогов:
1-я степень - легкое покраснение;
2-я степень - отек, пузыри на коже век, белая пленка на роговице;
3-я степень - повреждение глубоких слоев кожи век, роговица типа матового стекла;
4-я степень - обугливание тканей.
При ожогах 1-й степени госпитализация не требуется.
Пострадавших с ожогами 2-3-й степени необходимо эвакуировать для госпитализации в ближайший порт.
Признаки ожога:
Боль;
- слезотечение,
Покраснение век и слизистой,
Помутнение роговицы,
Снижение зрения вплоть до слепоты.
Первая помощь при термическом ожоге:
Закапать обезболивающие глазные капли;
На кожу век наложить глазную гидрокортизоновую мазь;
Глаза закрыть стерильной повязкой и больного в лежачем положении срочно эвакуировать.
Химические ожоги глаза возникают при воздействии кислоты или щелочи на слизистую глазного яблока.
При ожоге кислотой на коже, слизистой и роговице образуется струп (плотный некроз), который препятствует дальнейшему проникновению химического агента.
Первая помощь при ожоге кислотой:
Обильно промыть глаза кипяченой водой, затем 2 %-м раствором соды или раствором фурацилина;
Закапать в глаза обезболивающие глазные капли;
Закапать в глаза раствор сульфацил-натрия;
Кожу век смазать глазной гидрокортизоновой мазью;
На глаза наложить асептическую повязку, эвакуировать пострадавшего в лежачем положении.
При ожоге щелочами
струп не образуется, химический агент продолжает проникать в глубину тканей все время, пока находится на коже слизистой, поэтому ожоги щелочами протекают тяжелее.
Первая помощь:
- обильно промыть глаз кипяченой водой, раствором фурацилина до полного удаления химического вещества;
Закапать обезболивающие капли;
Закапать слабо-розовый раствор марганца или раствор сульфацил-натрия;
На кожу век нанести гидрокортизоновую глазную мазь, наложить асептическую повязку на оба глаза, эвакуировать пострадавшего в лежачем положении.
Инородное тело глаза
При попадании на слизистую оболочку глаза инородное тело вызывает неприятные ощущения, чувство жжения, слезотечение и др. Длительно раздражая конъюнктиву, инородное тело вызывает воспаление слизистой и отек. Для удаления инородного тела верхнее веко выворачивают, нижнее просто оттягивают и убирают инородное тело свернутым ватным тампоном, смоченным в растворе сульфацил-натрия. Для профилактики инфицирования слизистой оболочки закапывают в глаз 2-3 капли раствора сульфацил-натрия.
При ранениях глаза закапывают 2-3 капли раствора сульфацил-натрия, накладывают асептическую повязку на оба глаза. Не следует пытаться удалить ранящий предмет, если он глубоко проник в ткани глаза. После наложения повязки пострадавшего укладывают на спину и срочно госпитализируют в лежачем положении в ближайший порт.
9. ТРАВМА УХА, ИНОРОДНОЕ ТЕЛО УХА
При травме наружного уха первая помощь оказывается аналогично первой помощи при ранениях.
Повреждение барабанной перепонки может произойти при взрывах, прыжках в воду, при водолазных работах. Разрыв перепонки сопровождается болью, снижением слуха, незначительным кровотечением из уха.
Первая помощь:
Вставить в наружный слуховой проход стерильную ватную турунду;
На ухо наложить асептическую повязку;
Запретить пострадавшему сморкаться, громко разговаривать.
Инородное тело уха
При некоторых обстоятельствах в наружный слуховой проход могут попасть мелкие предметы, насекомые. Не следует пытаться удалить инородное тело, глубоко проникшее в наружный слуховой проход, даже если оно видимо глазом.
При попадании насекомых в наружный слуховой проход помощь следует оказывать немедленно, так как живое инородное тело (например, таракан) вызывает сильную боль в ухе, чувство жжения, может нарушить целостность перепонки.
Больного укладывают на здоровую сторону и заливают в ухо стерильное вазелиновое масло (можно растительное), затем закапывают в ухо 70%-й раствор спирта. Через 5 минут больного переворачивают, при этом вместе с жидкостью инородное тело выходит из слухового прохода наружу.
10. ОСНОВЫ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Реанимационные мероприятия
включают в себя комплекс мер, направленных на оживление человека. Организм не сразу погибает после остановки дыхания и прекращения сердечной деятельности: наступлению биологической смерти предшествуют обратимые изменения, так называемая клиническая смерть продолжительностью 3-5 минут. Осуществляемые в это время реанимационные мероприятия, включающие в себя непрямой (закрытый) массаж сердца и искусственное дыхание, могут привести к полному восстановлению нарушенных функций организма.
Реанимацию следует начинать немедленно, так как каждая упущенная минута уменьшает шансы реанимации.
Признаки наступления клинической смерти:
Отсутствие дыхания;
Исчезновение пульса на сонных артериях;
Отсутствие реакции зрачков на свет, их расширение;
Синюшный или серый цвет кожных покровов.
Реанимационные мероприятия необходимо проводить в следующем порядке.
1. Восстановление проходимости дыхательных путей.
2. Искусственная вентиляция легких (ИВЛ) методами «изо рта в рот» или «изо рта в нос».
3. Восстановление кровообращения путем закрытого массажа сердца. Самая частая причина непроходимости дыхательных путей -западание языка. Существуют следующие методы восстановления проходимости дыхательных путей: метод запрокидывания головы и метод выдвижения нижней челюсти. Наиболее эффективным является сочетание запрокидывания головы с одновременным выдвижением вперед нижней челюсти и приоткрыванием рта.
Искусственная вентиляция методом «изо рта в рот» производится следующим образом: пострадавшего укладывают на твердую поверхность. Одну руку подкладывают под шею, другую помещают на лоб и запрокидывают пострадавшему голову. Пальцами руки, расположенной на лбу, закрывают нос. Обхватив плотно ртом рот пострадавшего, делают активный выдох, наблюдая за экскурсией грудной клетки: при выходе в пострадавшего его грудная клетка должна расширяться. При хороших экскурсиях клетки достаточно 12 раздуваний в минуту.
При закупорке дыхательных путей рвотными массами голову пострадавшего поворачивают в сторону и очищают рот пальцем, обмотанным бинтом или носовым платком.
Метод ИВЛ «изо рта в нос»: одной рукой, расположенной на лбу, запрокидывают голову назад, другой нажимают на подбородок и поднимают вверх нижнюю челюсть, закрывая рот, после чего ртом охватывают нос пострадавшего и производят выдох в пострадавшего.
Наружный массаж сердца заключается в ритмичном сдавливании сердца между передней стенкой грудной клетки и позвоночником.
Пострадавшего укладывают на спину, на твердую поверхность, подложив под плечи валик так, чтобы голова была запрокинута.
Оказывающий помощь становится сбоку от пострадавшего на колени, руки располагает на нижней части грудины: одна кисть на другой. Во время массажа руки должны быть вытянуты, чтобы оказывать давление всей тяжестью плечевого пояса. Толчкообразно нажимая на грудину, продавливают ее на 4-5 см. После каждого толчка быстро расслабляют руки, не отрывая их от грудины. Частота движений - 60-80 в минуту.
Эффективность наружного массажа устанавливают на основании следующих признаков:
Порозовение кожных покровов;
Сужение зрачков;
Появление пульса на сонных артериях.
Массаж продолжают до восстановления самостоятельной сердечной деятельности.
Целесообразнее проводить реанимацию вдвоем: один проводит ИВЛ, другой - закрытый массаж сердца. При этом на каждые 5 сдавливаний грудной клетки делают один выдох в пострадавшего. Каждые 2-3 минуты на несколько секунд прекращают массаж и контролируют сердцебиение.
Если помощь оказывает один человек, то он после каждых двух вдуваний в легкие должен сделать 15 массажных движений.
После восстановления сердечной деятельности (появился пульс, сузились зрачки) массаж прекращают, но продолжают искусственную вентиляцию легких до появления самостоятельного дыхания.
Наличие тяжелой травмы грудной клетки с переломами ребер и грудины, травмы внутренних органов, ранения сердца
- являются противопоказанием к проведению непрямого массажа сердца.
11. ОКАЗАНИЕ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ
ПРИ ЭЛЕКТРОТРАВМЕ, УТОПЛЕНИИ, ТЕПЛОВОМ
И СОЛНЕЧНОМ УДАРАХ
При воздействии электрического тока возникают местные и общие изменения в организме.
Местные изменения
характеризуются появлением так называемых электрометок
- ожогов в виде желтовато-бурых или белесоватых пятен. Общие изменения
связаны с угнетающим воздействием электрического тока на центральную нервную, сердечно-сосудистую и дыхательную системы. При этом возможна потеря сознания, судороги, резкое ослабление сердечной деятельности, расстройство дыхания и даже смерть.
Первая помощь при электротравме:
Освободить пострадавшего от действия тока;
Если пострадавший находится в состоянии клинической смерти, провести реанимационные мероприятия: искусственное дыхание и непрямой массаж сердца;
П/к ввести 1-2 мл кордиамина.
Пострадавший требует наблюдения, так как возможны отдаленные во времени нарушения деятельности организма.
Первая помощь при утоплении
Существует два вида утопления:
1. Истинное утопление, когда вода заполняет легкие.
2. «Сухое» утопление - рефлекторный спазм голосовой щели, вследствие попадания даже нескольких капель воды в дыхательные пути. Спазм голосовой щели препятствует попаданию воды в легкие. В такой ситуации пострадавший погибает от кислородного голодания. При сухом утоплении слизистые и кожа пострадавшего бледные, в легких, как правило, вода отсутствует.
При истинном утоплении отмечается резкая синюшность кожи и слизистых. Из ротовой полости и носа выделяется большое количество кровенистой пенистой жидкости.
После извлечения утонувшего из воды очищают ему полость рта пальцем, обернутым бинтом (носовым платком). Удаляют воду из дыхательных путей, легких и желудка. Для этого пострадавшего укладывают животом на согнутое колено, опускают его голову вниз и производят несколько нажатий на область нижних ребер. Затем приступают к реанимационным мероприятиям - искусственному дыханию и закрытому массажу сердца.
Первая помощь при тепловом и солнечном ударах
Тепловой удар
возникает вследствие общего перегревания тела, когда теплообразование превышает теплоотдачу в организме.
Признаки: головная боль, головокружение, сонливость, шум в ушах, лицо становится красным, появляется сильная жажда, пульс учащается, человек теряет сознание.
Солнечный удар происходит от перегревания головного мозга при длительном воздействии прямых солнечных лучей на непокрытую голову. Симптомы такие же, как и при тепловом ударе.
При тепловом и солнечном ударах нужно немедленно вынести пострадавшего в прохладное место, обеспечить ему приток свежего воздуха, поместить под прохладный душ, положить холодный компресс на голову, можно смочить одежду или обернуть пострадавшего влажной простыней. Если он в сознании, дать холодное питье. Подкожно ввести 1-2 мл кордиамина. При необходимости проводят искусственное дыхание и непрямой массаж сердца.
12. ПЕРВАЯ МЕДИЦИНСКАЯ ПОМОЩЬ
ПРИ УДУШЕНИИ, ЗАВАЛИВАНИИ
Удушение возникает при несчастных случаях или при попытке самоубийства. При этом возникает асфиксия в результате сдавливания воздухоносных путей (гортань, трахея), а также нарушается кровоснабжение головного мозга вследствие пережатия кровеносных сосудов.
Помощь эффективна в первые минуты, когда пострадавший еще находится в состоянии клинической смерти. Проводятся реанимационные мероприятия - искусственное дыхание, непрямой массаж сердца. После того как восстановится самостоятельное дыхание и сердечная деятельность, на шею накладывают холодный компресс (предотвращение отека гортани), для ног делают горячие ванны (или обертывания). Пострадавший требует постоянного наблюдения.
Заваливание может произойти какими-либо тяжелыми предметами или сыпучим материалом. При этом у пострадавшего могут наблюдаться различные повреждения конечностей, внутренних органов, а также острая гипоксия вследствие удушья от сдавления шеи, грудной клетки, закупорки дыхательных путей сыпучим материалом.
Первая помощь заключается в освобождении пострадавшего из-под завала, очищении дыхательных путей, проведении реанимационных мероприятий.
Если сдавлению подверглась конечность и время сдавления превышает 2 часа, возникает так называемый синдром длительного сдавления - комплекс расстройств вследствие омертвения мягких тканей поврежденной конечности и всасывания токсических продуктов распада тканей из места поражения. Через несколько часов возникает отек ниже места сдавления, кожа конечности становится синюшной, появляются пузыри, заполненные кровянистой жидкостью, ухудшается общее состояние, сопровождающееся нарушением деятельности внутренних органов и систем. Особенно нарушается функция почек.
Первая помощь при длительном сдавлении конечности:
Сразу после извлечения из-под завала на конечность накладывают тугую повязку выше места сдавления (для уменьшения всасывания продуктов распада);
Конечность иммобилизируют;
Вводят обезболивающие средства (трамал, анальгин, баралгин);
Обеспечивают пострадавшего обильным питьем (лучше щелочным);
Пострадавшего независимо от состояния следует рассматривать как тяжело больного и срочно эвакуировать.
13. ОКАЗАНИЕ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ
ПРИ СОТРЯСЕНИИ И УШИБЕ ГОЛОВНОГО МОЗГА,
ПОВРЕЖДЕНИИ ГРУДНОЙ КЛЕТКИ,
ТРАВМАХ ЖИВОТА
Сотрясение головного мозга возникает при сильных ударах головы.
Признаки:
- потеря сознания (от нескольких секунд до нескольких часов);
Тошнота, рвота, головокружение;
Головная боль, бледность, учащение пульса;
Нарушение памяти.
Первая помощь: уложить пострадавшего, обеспечить покой. Больной требует наблюдения, проводится радиоконсультация.
При ушибах головного мозга
к признакам сотрясения присоединяются паралич конечностей, утрата речи. При осмотре выявляются асимметрия лица, разный диаметр зрачков.
Первая помощь:
Если есть кровотечение, наложить асептическую повязку;
При нарушении дыхания после освобождения дыхательных путей произвести искусственную вентиляцию легких;
Пострадавшего уложить на бок с целью предупреждения попадания рвотных масс в дыхательные пути;
Срочная радиоконсультация и эвакуация пострадавшего при необходимости.
Повреждение грудной клетки
Различают закрытые и открытые поврелщения грудной клетки.
Закрытая травма (нет повреждения кожных покровов) может сопровождаться разрывом легочной ткани, переломом ребер, кровотечением и кровохарканьем. Состояние больного тяжелое. Отмечаются боль в груди, одышка, кашель с кровью, учащенный пульс. Может развиться асфиксия (удушье), шок.
Первая помощь: провести противошоковые мероприятия (болеутоляющие средства, ввести п/к кордиамин). Наложить широкую повязку на грудную клетку. При необходимости провести искусственное дыхание.
Открытая травма грудной клетки сопровождается кровотечением, шоком и пневмотораксом - состоянием, когда через рану воздух попадает в грудную клетку (плевральную полость) и сжимает легкое, нарушая дыхательную и сердечную деятельность. Различают также клапанный пневмоторакс, при котором рана играет роль клапана, когда воздух поступает в плевральную полость при вдохе, но не может выйти обратно, сжимая легкое. Это наиболее опасное состояние.
Пневмоторакс проявляется одышкой, падением АД, частым пульсом, кашлем, болью в груди.
Первая помощь: борьба с шоком и кровотечением, немедленное наложение герметичной повязки на рану, обширной давящей повязки на грудную клетку, срочная радиоконсультация.
Травмы живота
Травмы живота бывают открытые и закрытые.
При закрытой травме живота (удар тупым предметом, падение) могут повреждаться внутренние органы, при этом возникает внутреннее кровотечение, проявляющееся болью в животе, бледностью, жаждой, возможна тошнота, рвота, артериальное давление падает, учащается пульс. Живот при ощупывании резко болезненный, напряженный.
Первая помощь: уложить больного; ноги зафиксировать в полусогнутом состоянии (для уменьшения нагрузки на брюшной пресс); не давать больному принимать пищу, воду; срочная эвакуация.
Открытые травмы живота сопровождаются нарушением целостности брюшной стенки, повреждением внутренних органов, шоком.
Первая помощь:
Уложить пострадавшего в положении с согнутыми ногами;
Провести противошоковые мероприятия (борьба с болью);
Наложить асептическую повязку;
Выпавшие внутренние органы предохранять от высыхания (повязка, смоченная в растворе фурацилина), не пытаться вправлять их. При кашле, рвоте придерживать повязку рукой, чтобы выпавшие органы не выходили из раны;
Не давать пострадавшему пить и есть;
14. ОКАЗАНИЕ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ
ПРИ ОСТРЫХ ОТРАВЛЕНИЯХ
Общие мероприятия неотложной помощи при острых отравлениях включают в себя:
1. Прекращение дальнейшего поступления в организм и удаление невсосавшегося яда.
2. Ускорение выведения яда из организма.
3. Применение специфических противоядий.
4. Симптоматическое лечение.
Отравление
аммиаком
Симптомы отравления парами:
слезотечение, кашель, затрудненное дыхание, охриплость голоса, рвота, судороги, поражение глаз (боль, светобоязнь), ожоги кожи (покраснение, пузыри).
Первая помощь:
- вынести из зоны поражения;
Успокоить, согреть;
В случае попадания в глаза обильно промыть проточной водой (в течение 15 минут) с последующим закапыванием 30 %-го раствора суль-фацил-натрия;
Принять внутрь 1 г аскорбиновой кислоты;
Ввести п/к 2 мл р-ра трамала (баралгина, анальгина);
В/м 2 мл 1 %-го р-ра димедрола, 2 мл кордиамина;
В/м 2 мл 2 %-го р-ра папаверина;
При необходимости искусственное дыхание.
Отравление алкоголем
Симптомы, потеря чувствительности, сознания. Лицо красное, кожа холодная, влажная, зрачки сужены, дыхание редкое, шумное. Учащенный пульс. Непроизвольное мочеиспускание.
Первая помощь:
Промыть желудок 2 %-м раствором соды, водой, после чего дать 30 г сульфата магния в 100 г воды;
При необходимости очистить полость рта, произвести искусственную вентиляцию легких, закрытый массаж сердца;
П/к 2 мл кордиамина;
В/м 2 мл 2 %-го р-ра папаверина.
Отравление метиловым спиртом
Симптомы:
головная боль, боли в животе, тошнота, рвота, нарушение зрения, судороги, кома.
Первая помощь:
Промыть желудок 2 %-м раствором соды, водой, после чего дать 30 г сульфата магния в 100 мл воды;
Внутрь 200 мл 30 %-го раствора этилового спирта (или водки);
П/к кордиамин (2 мл), 20 %-й раствор кофеина (1 мл);
Срочная радиоконсультация.
Отравление антифризом
(этиленгликолем)
Симптомы:
боли в животе, рвота, понос, жажда, боли в пояснице, кожа сухая, слизистые синюшные.
Первая помощь:
см. «Отравление метиловым спиртом»
Отравление ацетиленом
Симптомы отравления парами:
общая слабость, головная боль, затрудненное дыхание, синюшность кожи и слизистых, учащенный пульс, галлюцинации, узкие зрачки, судороги.
Первая помощь:
- при психомоторном возбуждении удерживать от самоповреждений;
При нарушении дыхания провести искусственную вентиляцию легких;
Ввести п/к кордиамин (2 мл), 20 %-й раствор кофеина (1 мл).
Отравление окислами азота
Симптомы:
при вдыхании паров - раздражение верхних дыхательных путей (насморк, кашель) и слизистой глаз (слезотечение).
Характерен скрытый период - относительно удовлетворительное состояние после выхода из зоны поражения. Однако после скрытого периода (2-24 часа) наблюдается явление токсического поражения легких.
При попадании на кожу, глаза - окислы азота вызывают химический ожог.
Первая помощь:
Удалить пострадавшего из зоны поражения;
Придать ему полусидячее положение;
При попадании окислов азота на кожу и слизистые - промыть их водой, рот прополоскать;
В/м 2 мл трамала, кордиамина;
Не вводить солевое слабительное, не давать щелочного питья;
Срочно эвакуировать пострадавшего.
Отравление окисью углерода (выхлопными газами)
Симптомы:
головная боль, «стук» в висках, резкая слабость, тошнота, рвота. Кожа ярко-красная. Одышка, падение АД, судороги, кома.
Первая помощь:
Удалить из зоны поражения;
Кислородные ингаляции;
П/к 1 мл 20 %-го раствора кофеина;
В/м кордиамина (2 мл), сульфокамфокаина (2 мл);
При необходимости ИВЛ.
15. ПЕРВАЯ ПОМОЩЬ ПРИ ПОРАЖЕНИИ
ОПАСНЫМИ МОРСКИМИ ЖИВОТНЫМИ
Большинство опасных морских животных встречается в тропических зонах и теплых районах умеренных зон. Здесь обитает много акул, скатов, ядовитых рифовых рыб, медуз, морских ежей и моллюсков.
Поражение человека возникает при купании, ловле и разделке рыбы, употреблении ее в пищу. Ядовитые вещества, как правило, содержатся в специальных железах, секрет которых вводится в ранки, наносимые лучами плавников, зубами или специальными шипами на хвосте, жаберных крышках.
При укусах или уколах
на месте поражения возникает жгучая боль, которая лучеобразно распространяется от места поражения, нарастая по интенсивности. Пораженная конечность часто немеет, кожа на ней бледнеет, затем становится синюшной, развивается отек. Часто возникает общая реакция: слабость, озноб, рвота, судороги, пульс учащается, АД падает.
Первая помощь:
Промыть рану водой;
Удалить оставшиеся шипы, слизь и т.п. (соблюдая осторожность);
Ввести обезболивающее средство;
Наложить выше раны тугую повязку и поместить пораженную конечность в горячую воду на 30-90 минут, ослабляя повязку каждые 10 минут;
Обработать рану раствором йода или спиртом;
Наложить повязку, конечность иммобилизировать;
В/м ввести кордиамин, димедрол, кофеин.
16. ПЕРВАЯ ПОМОЩЬ ПРИ НЕКОТОРЫХ
НЕОТЛОЖНЫХ СОСТОЯНИЯХ
Аллергическая реакция
- это патологическая реакция на пищевые продукты, химические вещества, пыльцу растений, укус насекомого и т.д., проявляющаяся сыпью на коже и зудом (крапивница), отеком какого-либо участка тела, чаще в области лица, шеи (отек Квинке).
Первая помощь:
Устранение контакта с аллергеном;
Тавегил (димедрол, супрастин, пипольфен) по 1 таб. 3 раза в день.
Аллергическая реакция может протекать в тяжелой форме, в виде так называемого анафилактического шока, характеризующегося резким падением артериального давления, нарушением дыхания из-за отека гортани и спазма бронхов. Может сопровождаться болью в животе, груди.
Первая помощь при анафилактическом шоке:
- жгут выше места укуса насекомого или введение лекарства;
Адреналин - 0,5 мл п/к (лучше вводить под язык);
Димедрол - 1 мл в/м;
Кордиамин - 2 мл в/м;
При необходимости реанимационные мероприятия.
Гипертонический криз -
значительное повышение артериального давления, сопровождающееся головной болью, тошнотой, рвотой, болями в области сердца.
Первая помощь:
- коринфар (кордафен, клофелин) - 1 таб. под язык;
Фуросемид - 1 таблетка;
Корвалол (валериана, пустырник) - 30 капель на 1/3 стакана теплой воды;
При болях в сердце (см. ниже).
При невозможности приема таблеток (рвота) и при тяжелом состоянии внутримышечно вводят: дибазол 1 %-й р-р - 4 мл, папаверин 2 %-й р-р - 2 мл, лазикс - 40 мл.
Боли в области сердца
- боли, возникающие после физической или психоэмоциональной нагрузки, локализующиеся за грудиной, могут означать приступ стенокардии или инфаркт миокарда.
Первая помощь:
Уложить больного на постель с высоким изголовьем;
Под язык 1 таб. нитроглицерина; если боль не проходит, можно повторить прием нитроглицерина по 1 таб. с интервалом 5 минут (всего 4 таб.). Если боль не стихает, внутримышечно" вводят (можно в одном шприце): анальгин 50 %-й р-р - 2 мл, папаверин 2 %-й р-р- 2 мл, димедрол 1 %-й р-р- 1 мл;
Внутрь аспирин - 1 таб. Проводят срочную радиоконсультацию;
При высокой температуре (гипертермии):
Пузырь со льдом на голову, влажные обтирания;
Обильное питье;
Аспирин - 1 таб.;
Димедрол - 1 таб. (или его заменитель);
Анальгин - 1 таб. (парацетамол);
Аскорбиновая кислота.
Психомоторное возбуждение
может проявиться как реакция на душевное потрясение, иногда возникает при некоторых отравлениях, инфекционных заболеваниях, травмах головы.
Первая помощь:
- фиксировать больного простынями (не ограничивая дыхания);
Реланиум (седуксен) - 4 мл 3 раза в сутки; кордиамин - 2 мл;
Радедорм - 1 таб. 4 раза в сутки;
Димедрол - 1 %-й р-р - 2 мл в/м.
17. ОПИСЬ АПТЕЧКИ ДЛЯ ОКАЗАНИЯ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СУДАХ БЕЗ МЕДИЦИНСКОГО ПЕРСОНАЛА
/.
Анальгин 50 %-й р-р (2 мл.).
Анальгин 0,5 (таб.).
Ацетилсалициловая к-та (аспирин) 0,5 (таб.).
Баралгин, спазган, триган (амп.).
Парацетамол 0,5 (таб.).
Промедол, морфин (амп.).
Трамал (амп.).
Новокаин 0,5 %-й р-р (амп.).
//. Седативные (успокаивающие) средства
Реланиум (седуксен) 0,5 %-й р-р (амп.).
Радедорм (диазепам) 0,005 (таб.).
Амитриптилин 0,025 (таб.).
Настойка пустырника, валерианы (фл.).
Корвалол (фл.).
///.
Глюконат кальция 0,5 (таб.).
Димедрол 1 %-й р-р (амп.).
Димедрол 0,05, супрастин, пипольфен, фенкарол (таб.).
Адреналина гидрохлорид 0,1 %-й р-р (амп.),
IV. Сердечно-сосудистые средства
Валидол 0,06 (таб.).
Дибазол 0,4 (таб.).
Дибазол 0,1 %-й р-р (амп.).
Кордиамин (амп.).
КоринфарО,01, кордафен, клофелин.
Нитроглицерин 0,0005 (таб.).
Но-шпа 0,04 (таб.).
Сульфокамфокаин 10 %-й р-р (амп.).
Папаверин 2 %-й р-р (амп.).
V . Средства, применяемые при заболеваниях желудочно-кишечного тракта
Альмагель, фосфолюгель, маалокс.
Бесалол (таб.).
Викалин (таб.).
VI . Слабительные средства
Магния сульфат 30 г.
Фенолфталеин 0,1, бисакодил (таб.),
Масло касторовое.
VII. Прочие
Атропина сульфат 1 %-й р-р (амп.).
Бонин, авиа-мор (таб.).
Вода для инъекций (амп.).
Викасол 0,015 (таб.).
Декстран, полиглюкин (фл.).
Зубные капли.
Пирантел, декарис, вермокс(таб.)
Регидрон (фл.)
Сальбутамол аэрозоль. Ю.Теофедрин 0,5 (таб.).
11. Таблетки от кашля, с кодеином, бромгексин (таб.)
12. Нафтизин, галазолин (фл.),
13. Уголь активированный (таб.),
14. Фуросемид 0,04 (таб.).
15. Лазикс (амп.).
16. Эуфиллин 2,4 %-й р-р (амп.).
17.Кислота аскорбиновая 5 %-й р-р (амп.), аскорутин.
VIII. Антибактериальные средства
Бисептол, септрин (таб.),
Бензилпенициллина натриевая соль 500000 ЕД (фл.),
Бициллин-5 (фл.),
Делагил (таб.).
Канамицина сульфат 0,5 (фл.).
Левомицетин 0,5 (таб.),
Сульфадиметоксин 0,5 (таб.).
Тетрациклина гидрохлорид 0,1 (таб.).
Тиндурин 0,01 (таб.).
11. Феноксиметилпенициллин 0,25 (таб.),
12. Эритромицин 0,25 (таб.),
IX. Медикаменты для наружного применения
Вазелин.
Вазелиновое масло.
«Випросап», «Финалгон».
Горчичники.
Калия перманганат.
Капли ушные.
Леокаин 0,3 %-й (гл. капли).
Мазь бензилбензоат, спрегаль (аэрозоль), мазь серная.
Мазь гидрокортизоновая глазная 0,5 %-я.
Мазь диоксидиновая, стрептоцидовая, синтомициновая, Вишневского.
Мазь цинковая.
Мазьтетрациклиновая 1 %-я глазная.
Мазь ихтиоловая.
Меновазин.
Микосептин нитрофунгин, батрафен.
Паста цинковая.
Перекись водорода 3 %-я.
Педилия
«Пантенол», «Олазоль».
Пластырь перцовый.
Раствор йода спиртовой 5 %-й.
Раствор бриллиантовой зелени 1 %-й.
Раствор аммиака 10 %-й (амп.).
Раствор борной кислоты спиртовой.
Спирт этиловый.
Сульфацил натрия 30 %-й р-р (альбуцид).
Тальк (присыпка детская).
Фурацилин 0,02 (таб.).
АХД (дез. средство для рук).
Репелент.
Ацикловир.
X . Перевязочные средства
Бинты стерильные.
Бинты нестерильные.
Салфетки стерильные.
Сетчато-трубчатые бинты (ретиласт).
Пакеты перевязочные стерильные.
Вата.
Лейкопластырь.
Пластырь бактерицидный.
Жгут кровоостанавливающий.
XI . Медицинские приборы и предметы ухода за больным
Воздуховод.
Ведро педальное для мусора.
Грелка резиновая.
Зажим кровоостанавливающий.
Зонд желудочный.
Катетер мочевыводящий резиновый.
Кружка для клизмы с набором.
Корцанг.
Носилки.
11. Ножницы для разрезания повязок с пуговкой.
12. Клеенка медицинская.
13. Перчатки медицинские.
14. Пинцет анатомический.
15. Палочка глазная стеклянная.
16. Пипетка глазная.
17. Пузырь для льда.
18. Роторасширитель.
19. Система для в/в введения.
2О. Скальпель.
21. Стетофонендоскоп.
22. Стерилизатор электрический.
23. Судно подкладное.
24. Прибор для измерения АД.
25. Трость, костыль.
26. Тазик почкообразный.
27. Термомерт медицинский.
28. Халат медицинский.
29. Шпатель.
ЗО. Шины (лестничные, надувные).
31. Шприцы разовые.
32. Щетка для рук.
ЗЗ. Языкодержатель.
18. ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ ЛЕКАРСТВЕННЫХ
СРЕДСТВ, ВХОДЯЩИХ В АПТЕЧКУ ПЕРВОЙ ПОМОЩИ
НА СУДАХ, НЕ ИМЕЮЩИХ МЕДИЦИНСКОГО ПЕРСОНАЛА
Болеутоляющие и жаропонижающие средства
1
. Трамал
Ампулы по 2 мл. Применяется при сильных болях: вводится внутримышечно или подкожно 3-4 раза в день.
2. Анальгин
Таблетки по 0,5 г; ампулы по 2 мл 50 %-го раствора. Применяют, как болеутоляющее и жаропонижающее средство при болях в мышцах, суставах, головных болях, лихорадочных состояниях.
Принимают внутрь по 1-2 таб. 2-3 раза в день или вводят внутримышечно по 1 амп. 2-3 раза в день.
3. Аспирин (ацетилсалициловая кислота)
Таблетки по 0,5 г. Применяют как жаропонижающее, противовоспалительное и болеутоляющее средство при лихорадочных состояниях, болях в мышцах, суставах.
Принимают внутрь по 1-2 таб. 2-3 раза в день после еды.
4. Парацетамол
Таблетки по 0,5 г. Применяют как болеутоляющее, противовоспалительное средство при головных болях, лихорадочных состояниях. Принимают по 1-2 таб. 2-3 раза в день.
5. Баралгин (спазган, триган)
Препараты, обладающие болеутоляющим, противовоспалительным, антиспастическим эффектом. Применяется при мышечных болях, головных болях, почечной и печеночной коликах.
Принимают по 1-2 таб. 2-3 раза в день.
6.
Новокаин
Ампулы по 5 мл 0,5 %-го раствора.
Применяется для местной анестезии (местное обезболивание), для растворения некоторых препаратов перед введением.
Седативные (успокаивающие средства)
1. Реланиум (седуксен)
Таблетки по 0,005 г; ампулы по 2 мл 0,5 %-го раствора. Применяют для снятия чувства тревоги, страха, напряженности, возбуждения.
Принимают по 1-2 таб. 2-3 раза в день или вводят внутримышечно по 1 амп. 2-3 раза в день.
2.
Радедорм
Таблетки по 0,005г. Применяют как успокаивающее, снотворное средство.
Принимают по 1-2 таб. 2-3 раза в день, при бессоннице - 1 таб. за полчаса до сна.
3.
Амитриптилин
Таблетки по 0 т 025; ампулы по 2 мл 2 %-го раствора.
Применяется для снятия чувства тревоги, депрессивных проявлений, страха. Принимают по 1 таб. 2-3 раза в день или вводят внутримышечно по 1 амп. 2-3 раза в день.
4.
Настойка пустырника (валерианы)
Флаконы по 30 мл. Применяют при возбуждении, бессоннице по 20-30 капель в 1/3 стакана теплой воды,
5. Корвалол
Флаконы по 15 мл. Применяют при повышенной раздражительности, чувстве сердцебиения, болях в области сердца, бессоннице. Принимают по 20-30 капель в 1/3 стакана теплой воды.
Средства для купирования аллергических состояний
1. Глюконат кальция
Таблетки по 0,5 г. Применяется при аллергических заболеваниях, кожных заболеваниях. Принимают по 1-2 таб. 2-3 раза в день перед едой.
2. Димедрол
Таблетки по 0,05 г; ампулы по 1 мл 1 %-го раствора. Применяется как средство лечения при аллергических реакциях (сыпь, отек и т.д.), кроме того, обладает успокаивающим и снотворным эффектом.
Принимают по 1 таб. 2-3 раза в день или вводят внутримышечно по 1 амп. 2-3 раза в день.
3. Тавегил (супрастин, пипольфен, фенкарол)
Таблетированные препараты, применяемые по тем же показаниям, что и димедрол.
4. Адреналина гидрохлорид
Ампулы по 1 мл 0,1 %-го раствора. Применяется как средство, повышающее артериальное давление, расслабляющее мускулатуру бронхов.
Вводят подкожно по 1 амп. 1-3 раз в день.
Сердечно-сосудистые средства
1.
Валидол
Таблетки по 0,06 г. Оказывают успокаивающее действие на центральную нервную систему, расширяя рефлекторно сосуды сердца. Применяют при болях в сердце по 1 таб. под язык.
2. Нитроглицерин
Таблетки по 0,0005 г. Применяется при болях в области сердца.
Принимают по 1 таб. под язык, прием можно повторить через 5 минут (всего не более 4 таб.). При приеме могут возникнуть головная боль, головокружение.
3.
Дибазол
Таблетки по 0,02 г; ампулы по 2 мл 1 %-го раствора. Применяется как средство для снижения артериального давления.
Принимают по 1 таб. 2-3 раза в день за 2 часа до еды или вводят внутримышечно по 1-4 амп. 2-3 раза в день.
4.
Папаверина гидрохлорид
Ампулы по 2 мл 2 %-го раствора. Средство, снижающее артериальное давление, уменьшающее спазм мускулатуры кишечника, бронхов.
Вводят подкожно или внутримышечно по 1-2 амп.
5.
Но-шпа
Таблетки по 0,04 г. Применяется при спазмах желудка, кишечника, приступах печеночной и почечной колики, при болях за грудиной. Принимают по 1 таб. 2-3 раза в день.
6. Коринфар (кордафен, клофелин)
Таблетированные препараты, снижающие артериальное давление. Принимают по 1 таб. 2-3 раза в день.
7. Сульфокамфокаин
Ампулы по 2 мл 10 %-го раствора. Применяется при сердечной и дыхательной недостаточности, низком артериальном давлении, шоке.
Вводят подкожно или внутримышечно по 1 амп. 2-3 раза в день.
8. Магния сульфат
Ампулы по 5,10 мл 25 % раствора. Средство снижающее артериальное давление, снижающее спазмы гладкой мускулатуры. Вводят внутримышечно по 10-20 мл однократно.
Средства, применяемые при заболеваниях
желудочно-кишечного тракта
1. Бесалол
Таблетки, применяемые при болях в желудке, печеночной колике.
Принимают по 1 таб. 2-3 раза в день.
2. Альмагель (фосфолюгель, маалокс)
Флаконы по 170 мл. Принимают при болях в желудке, изжоге.
Принимают по 1-2 дозированных ложки 4 раза в день за полчаса до еды.
3. Викалин
Таблетки, принимаемые при болях в желудке, изжоге.
Принимают по 1-2 таб. (измельчают, растворяют в 1/2 стакана и принимают внутрь).
Слабительные средства
1. Магния сульфат
10-30 г растворяют в 1/2 стакана воды и принимают за полчаса до еды.
2. Фенолфталеин
Таблетки по 0,1 г. Принимают по по 1 таб. 2-3 раза в день.
3. Масло касторовое
Принимают по 1 столовой ложке на прием.
4. Сенадексин, бисакодил
Таблетированные препараты. Принимают по 1-2 таб. на прием.
Прочие
1. Атропина сульфат
Ампулы по 1 мл 0,1%-го раствора.
Применяется для снятия спазма гладкой мускулатуры при язвенной болезни, почечной колики, печёночной колики, бронхиальной астме. Вводят подкожно по 1 мл 1-2 раза.
2.
Аэрон, авиа-мор
Таблетированные препараты, применяемые для профилактики укачивания.
Принимают по 1-2 таб. на прием.
3.
Теофедрин
Таблетки по 0,5 г. Применяется при бронхиальной астме, бронхите для облегчения дыхания.
Принимают по 1 таб. 2-3 раза в день.
4.
Банин
Таблетированный препарат.
Применяется для профилактики и лечения морской болезни. Принимают внутрь по 1-2 таб.
5.
Викасол
Таблетки по 0,015 г. Средство, способствующее остановке кровотечения.
Принимают по 1-2 таб. в день.
6.
Декстран (лолиглюкин)
Плазмозаменяющий раствор. Флаконы по 400 мл.
Применяется при шоке, острой кровопотере. Вводится внутривенно.
7.
Зубные капли
Флакон по 10 мл.
Для успокоения зубной боли. По 2-3 капли на ватке на больной зуб.
8.
Пирантел (декарис, вермокс)
Таблетированные препараты.
Применяются при заражении гельминтами (глистами). Принимаются внутрь в строгом соответствии с вложенной в упаковку инструкцией.
9. Регидрон
Дозированный порошок.
Применяется при обезвоживании организма. Порошок растворяют в 1 литре кипяченой воды, используют как питье. Раствор годен к употреблению в течение суток.
10.
Уголь активированный
Таблетки по 0,5 г. Применяется как адсорбент при отравлениях, повышенной кислотности желудка, усиленном газообразовании в кишечнике.
Принимают по 1-4 таб. 3-4 раза в день.
11.
Таблетки от кашля, бромгексин, бронхолитин
Таблетированные препараты. Принимают по 1-2 таб. 2-3 раза в день.
12. Сальбутамол аэрозоль
Аэрозольный ингалятор.
Для предупреждения и лечения приступов бронхиальной астмы. По 1-2 ингаляции (вдоха) 4-6 раз в сутки.
13.
Рэвит,
аскорутин,
аскорбиновая
кислота
Витаминные препараты. Принимают в соответствии со вкладышем-инструкцией (обычно 2-4 драже в день).
14. Нафтизин, галазолин
Флаконы по 10 мл. Капли, принимаемые при насморке как сосудосуживающее и противовоспалительное средство.
Закапывают по 1-2 капли в каждый носовой ход 2-3 раза в день.
15.
Фуросемид
Таблетки по 0,04,
Мочегонное средство. Принимается внутрь по 1 таб. 1-2 раза в день.
16.
Лазикс
Ампулы по 2 мл 1%-го раствора.
Мочегонное средство. Вводится внутримышечно по 1 амп. 1-2 раза.
17.
Эуфиллин
Ампулы по 1 мл 24 %-го раствора.
Применяется как спазмолитическое и сосудорасширяющее средство при бронхиальной астме, стенокардии, инсульте. Вводится внутримышечно по 1 амп.
18. Кислота аскорбиновая
Драже по 0,05; ампулы по 1 мл 5 %-го раствора.
Применяется при гиповитаминозах, кровотечении, инфекционных заболеваниях, при повышенных нагрузках. Принимают внутрь по 2-3 драже 3-5 раз в день или вводят подкожно по 1 амп. 3 раза в день.
Антибактериальные средства
Медикаменты этой группы оказывают губительное действие на жизнедеятельность и рост микроорганизмов, поэтому принимаются при заболеваниях, вызванных болезнетворными микробами (бронхит, пневмония, инфекционные заболевания и др.). При назначении строго соблюдается дозировка, лечение проводится только курсом (как правило, 5-10 дней). Кроме того, всегда следует провести радиоконсультацию.
1.
Бисептол
Таблетки сложного состава. Назначают по 2 таб. 2 раза в день (утром и вечером) после еды. Курс лечения 5-10 дней.
2. Бензилпенициллина натриевая соль
Флаконы по 500 000 ЕД, 1 000 000 ЕД.
Растворяют в 5-10 мл воды для инъекций или 5-10 мл 0,5 %-го раствора новокаина. Вводят внутримышечно каждые 4 часа. Курс лечения 7-10 дней.
3.
Бициллин-5
Флаконы по 1 500 000 ЕД в комплекте с растворителем по 5 мл. Вводят внутримышечно 1 раз в месяц.
4. Делагил
Таблетки по 0,25 г; ампулы по 5 мл 5 %-го раствора. Применяется при различных формах малярии, заболеваниях суставов. При лечении малярии внутрь по 2 таб. 2 раза в первый день, во 2-й и 3-й день - по 2 таб. 1 раз.
5. Сульфодиметоксин
Таблетки по 0,5 г. Способ применения: в первый день сразу 4 таб., затем по одной таб. 2 раза в день в течение 5-7 дней.
6. Феноксиметилпенициллин
Таблетки по 0,25 г. Назначают по 1 таб. 5 раз в день за час до еды. Курс лечения - 5-20 дней.
7. Эритромицин
Таблетки по 0,25 г. Назначают по 1 таб. 4 раза в день до еды. Курс лечения - 5-7 дней.
8. Тетрациклина гидрохлорид
Таблетки по 0,1 г. Назначают по 2 таб. 4 раза в день. Курс лечения -5-7 дней.
9. Канамицина сульфат
Флаконы по 0,5 г в комплекте с дистиллированной водой (в ампулах). Содержимое флакона растворяется водой из ампулы, вводится внутримышечно по 1 флакону 2 раза в день. Курс лечения - 7-10 дней.
10. Левомицетин
Таблетки по 0,5 г. Назначают по 1 таб. 4 раза в день до еды. Курс лечения - 5-7 дней.
11. Тиндурин
Таблетки по 0,01 г. Применяют при заболевании малярией. Принимают по 1 таб. 3 раза в день. Курс лечения - 3 дня.
12. Фансидар
Средство профилактики заболевания малярией. Способ применения: 1 таб. за неделю до входа в неблагополучный по эпидобстановке район. Затем по 1 таб. в неделю в течение всего срока пребывания в районе. После выхода из неблагополучного района - по 1 таб. в неделю в течение 3 недель.
Медикаменты для наружного применения
1. Вазелин
Стеклянные банки.
Применяется для смазывания кожи, медицинского инструментария при проведении процедуры.
2.
Вазелиновое масло
Стеклянные флаконы.
Применяется как основа для мазей, как слабительное средство (1-2 столовой ложки на прием).
3. Раствор сульфацила натрия
30-%-й раствор, флаконы (или тюбики-капельницы) по 1,5 мл. Применяют при травмах, заболеваниях глаз. Закапывают в глаз по 1-2 капли 3 раза в день.
4. Мазь гидрокортизоновая 0,5 %-я глазная
Тюбики по 2,5 г. Применяется при ожогах, воспалительных заболеваниях глаз. Закладывается за веко специальной стеклянной палочкой, либо наносится на кожу век тонким слоем.
5. Мазь тетрациклиновая 1 %-я глазная
Тюбики по 10 г Применяют при гнойных заболеваниях глаз. Закладывают за нижнее веко специальной стеклянной палочкой.
6. Раствор йода спиртовой 5 %-й
Флаконы по 20 мл. Применяется наружно при воспалительных и других заболеваниях кожи.
7. Леокаик (глазные капли)
Флакон с 0,3 %-м раствором.
Применяется как местное обезболивающее средство. Закапываю в глаз по 1-2 капли при сильных болях.
8. Бензилбензоат (спрегаль аэрозоль, мазь серная)
Наружные средства, применяемые при всех видах чесотки, Использовать согласно приложенной инструкции.
9. Раствор бриллиантовой зелени спиртовой 2 %-й
Флаконы по 20 мл. Применяется наружно при микротравмах, воспалительных и других заболеваниях кожи.
10. Фурацилин
Таблетки по 0,02 г. Растворяются в горячей воде (2 таб. на стакан воды). Применяется как дезинфицирующее средство для полоскания горла при воспалительных заболеваниях, для обработки ран с целью предупреждения гнойно-воспалительных процессов.
11. Перекись водорода
Склянка с притертой пробкой. Применяется 3 %-й раствор в качестве дезинфицирующей жидкости при обработке ран, для полоскания полости рта.
12. Спирт этиловый 96 %-й
Применяется для обработки кожи перед инъекцией, в виде 40 %-го р-ра для компрессов.
13. Мазь ихтиоловая
Стеклянные банки. Применяется при лечении воспалительных
процессов кожи, артрита.
14.
Калия перманганат
Упаковки по 10 г. Растворяется в воде до слабо-розовой окраски, раствор используется для промывания ран, ожогов и желудка при отравлениях.
15. Синтомициновая эмульсия 1 %-я, 10 %-я
Стеклянные банки. Применяется наружно для лечения ожогов, гнойно-воспалительных ран.
16. Мазь диоксидиновая (стрептоцидовая, фурацилиновая)
Выпускается в стеклянных банках. Применяется наружно для лечения гнойно-воспалительных заболеваний кожи.
17. М азь цинковая
Стеклянная банка. Применяется наружно в качестве антисептического, вяжущего и подсушивающего средства при воспалительных заболеваниях кожи.
18. Мази «Випросал», «Никофлекс», «Финалгон»
Тюбики по 50 г применяются как разогревающее, обезболивающее средство при болях в суставах, мышцах. Небольшое количество наносится на кожу и растирается до слабого покраснения кожи.
19. Меновазин
Флаконы по 50 мл, спиртовой раствор. Применяется как разогревающее, обезболивающее средство при болях в суставах, мышцах. Наносится на кожу и растирается до слабого покраснения кожи.
20. «Пантенол», «Олазоль»
Аэрозольные флаконы.
Выраженное противовоспалительное действие, способствует заживлению ран. Орошают раны, ожоги с расстояния 10-20 см несколько раз в день.
21. Г орчичники
Смачиваются теплой водой и накладываются на грудь или спину на 5-15 минут. Используются в качестве отвлекающего средства при воспалительных заболеваниях органов грудной клетки.
22. Пластырь перцовый
Применяется как разогревающее, обезболивающее средство при болях в суставах, мышцах. Наклеивается на кожу на 2-3 дня.
23. Нитрофунгин, микосептин, батрафен
Флаконы (тюбики). Применяется наружно при грибковых заболеваниях кожи. Небольшое количество наносится на пораженный участок 2 раза в день.
24. Раствор аммиака
Ампулы по 1 мл с 10 %-м раствором.
Применяется для возбуждения дыхательного центра при обморочном состоянии. Ампула вскрывается, смачивается ватный тампон и подносится больному для вдыхания.
25. Кислота борная
Спиртовой 2-4 %-й раствор.
Местное антисептическое средство, применяется в виде ушных капель.
26. Настойка эвкалипта
Стеклянный флакон. Растворяется в теплой воде {чайная ложка на стакан). Применяется для полоскания горла при воспалительных заболеваниях.
27. Парадерм
Крем в тюбиках. Применяется как репелент для отпугивания кровососущих насекомых. Применяется в районах, неблагополучных по эпидобстановке (малярия).
28. Тальк (присыпка детская)
Применяется для припудривания кожи при кожном зуде, при раздражении, воспалительных заболеваниях.
ЛИТЕРАТУРА
1. Международное руководство по оказанию первой медицинской помощи на судах. -Женева, 1970. - 393 с. - (Всемирная организация здравоохранения).
2. Международное руководство по оказанию первой медицинской помощи на судах. - Женева, 1992. - (Всемирная организация здравоохранения).
3. Оказание неотложной доврачебной помощи на судах флота рыбной промышленности без медперсонала: Учеб. пособие. - Симферополь, 1982. - 192 с. - (Крымский мед. институт).
4. Медицинская подготовка личного состава кораблей и частей ВМФ. - М.: Воениздат, 1980. - 391 с.
5. Инструкция по неотложной помощи при острых заболеваниях, травмах и отравлениях. - М.: Воениздат, 1992. - 160 с.
6. Неотложная хирургическая помощь при травмах / Под ред. В.Д. Комарова. - М.: Медицина, 1984. - 267 с.
7. Руководство для врачей скорой помощи / Под ред. Е.А. Михайловича. - Л.: Медицина, 1990. - 542 с.
8. Справочник по оказанию скорой и неотложной помощи / Под ред. акад. Е.И. Чазова. - М.: Феникс, 1994. -672 с.
9. Опасные животные моря и некоторых районов суши / Под ред. В.П. Шербину, ЮН. Носова. -М.: Воениздат, 1984. - 158 с.
10. Травматический справочник вашингтонского университета / Под ред. М. Вудли, А. Уэлан. - М.: Практика, 1995. - 342 с.
ОГЛАВЛЕНИЕ
ВВЕДЕНИЕ
1. ОРГАНИЗАЦИЯ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СУДАХ БЕЗ МЕДИЦИНСКОГО ПЕРСОНАЛА ………………………………………………………………….. 4
2. ОСНОВНЫЕ ПРИНЦИПЫ ОКАЗАНИЯ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ ……..... 4
3. ПЕРВАЯ ПОМОЩЬ ПРИ РАНЕНИЯХ ………………………………………………………….. 5
4. ПЕРВАЯ ПОМОЩЬ ПРИ КРОВОТЕЧЕНИЯХ ……………………………………………….... 6
5. ТРАВМАТИЧЕСКИЙ ШОК, ОКАЗАНИЕ ПЕРВОЙ ПОМОЩИ И ПРЕДУПРЕЖДЕНИЕ ЕГО РАЗВИТИЯ ………………………………………………………………………………..……… 8
6. ПЕРВАЯ ПОМОЩЬ ПРИ ВЫВИХАХ И ПЕРЕЛОМАХ ……………………………………… 8
7. ПЕРВАЯ МЕДИЦИНСКАЯ ПОМОЩЬ ПРИ ОЖОГАХ И ОТМОРОЖЕНИЯХ ……….... 10
8. ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ И ТРАВМАХ ГЛАЗА …………………………………. 12
9. ТРАВМА УХА, ИНОРОДНОЕ ТЕЛО УХА …………………………………………………..… 14
10. ОСНОВЫ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ……………………………………..... 14
11. ОКАЗАНИЕ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ЭЛЕКТРОТРАВМЕ,
УТОПЛЕНИИ, ТЕПЛОВОМ И СОЛНЕЧНОМ УДАРАХ ……………………………………… 16
12.
ПЕРВАЯ МЕДИЦИНСКАЯ ПОМОЩЬ ПРИ УДУШЕНИИ, ЗАВАЛИВАНИИ ………… 17
13.
ОКАЗАНИЕ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ СОТРЯСЕНИИ И УШИБЕ ГОЛОВНОГО МОЗГА, ПОВРЕЖДЕНИИ ГРУДНОЙ КЛЕТКИ, ТРАВМАХ ЖИВОТА ….. 18
14.
ОКАЗАНИЕ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОСТРЫХ ОТРАВЛЕНИЯХ.. 20
15. ПЕРВАЯ ПОМОЩЬ ПРИ ПОРАЖЕНИИ ОПАСНЫМИ МОРСКИМИ ЖИВОТНЫМИ.. 23
16. ПЕРВАЯ ПОМОЩЬ ПРИ НЕКОТОРЫХ НЕОТЛОЖНЫХ СОСТОЯНИЯХ …………... 24
17. ОПИСЬ АПТЕЧКИ ДЛЯ ОКАЗАНИЯ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ
НА СУДАХ БЕЗ МЕДИЦИНСКОГО ПЕРСОНАЛА …………………………………………….. 25
18.
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ ЛЕКАРСТВЕННЫХ СРЕДСТВ, ВХОДЯЩИХ В АПТЕЧКУ ПЕРВОЙ ПОМОЩИ НА СУДАХ, НЕ ИМЕЮЩИХ МЕДИЦИНСКОГО ПЕРСОНАЛА …………………………………………………………………………………………. 29
ЛИТЕРАТУРА ……………………………………………………………………………………...…. 40
Издательство МГТУ. 183010 Мурманск, Спортивная 13. Изд. лиц. № 020681 от 16.12.97. Полиграф, лиц. ПЛД № 54-20 от 18.02.98. Сдано в набор 15.04.99. Подписано в печать 12.04.99. Формат 60х84 1 / 1б. Бум. типограф. Усл. печ. л. 2,32 Учет. -изд. л. 1,82 Заказ Ш5.
Тираж 200 экз.