سأخبرك اليوم عن تشوه واحد يمكن أن يظهر نفسه ، مما يعني أنه يمكن الاشتباه به بالفعل عند فحص الثلث الأول من الحمل.
تقليم البطن- متلازمة تتضمن عددًا من التشوهات التنموية ، من بينها ثلاث حالات رئيسية:
- الضعف والتخلف في جدار البطن الأمامي
- الخصية الثنائية
- تشوهات المسالك البولية
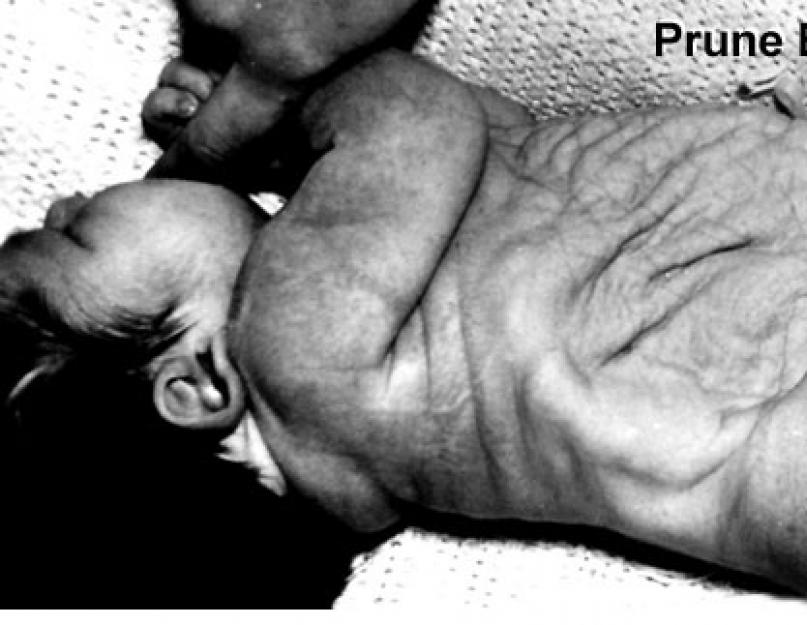
Prune هي كلمة إنجليزية تُترجم إلى البرقوق ، على الرغم من أنه في هذا السياق كان المقصود معنى آخر - البرقوق ، نظرًا للمظهر المتجعد المميز لجدار البطن الأمامي ، تتم ترجمة البطن على أنها بطن.

في الأدب الروسي ، مصطلح "prune belly" غير مستخدم ، لذا سأستخدم نسخته الإنجليزية في المستقبل ، وأعتقد أنه سيكون أكثر صحة.
تم وصف هذا النوع من عيوب جدار البطن لأول مرة بواسطة Frölich في عام 1839 ، واقترح Osler مصطلح Prune Belly في عام 1901.
على الرغم من أن المظهر المميز لبطن الطفل هو السمة المميزة لهذه الحالة الشاذة ، والتي يتم من خلالها تشخيص المولود عادةً ، فإن التشوهات الكامنة في الجهاز البولي التناسلي هي العامل الأكثر أهمية للبقاء على قيد الحياة بشكل عام. هناك مجموعة واسعة من شدة المظاهر داخل المتلازمة. يموت بعض الأطفال المصابين باضطرابات تنفسية وكلوية حادة في فترة حديثي الولادة ، بينما في حالات أخرى ، تكون التغييرات معتدلة ويمكن تصحيحها. يؤدي خلل التنسج الكلوي الشديد ، ونقص السائل السلوي ، ونتيجة لذلك ، نقص تنسج الرئة في 20 ٪ من الحالات إلى وفاة الجنين قبل الولادة وفي 30 ٪ إلى الفشل الكلوي التدريجي في أول عامين من حياة الطفل. تشمل تشوهات الجهاز البولي التناسلي المرتبطة بالبطن
- تضخم الكليه
- الحالب المتوسعة الملتوية
- درجات متفاوتة من خلل التنسج الكلوي
- تضخم المثانة
يحدث في 95 ٪ من الحالات عند الأولاد ، ولكن تم وصف تغييرات مماثلة في الفتيات أيضًا ، بما في ذلك عدم وجود عضلات جدار البطن الأمامي مع تشوهات في الجهاز البولي التناسلي.
كتوضيح ، أقدم قصة وجدتها في المجال العام في أحد المنتديات:
"الفتيات المهتمات ، لدي مثل هذا الطفل المصاب بمتلازمة برون بيلي. سأبدأ قصتي بحقيقة أنه لا أنا ولا زوجي مريضان بأي شيء ، كان الحمل يسير على ما يرام ، لم أشم الدهان ، لا أشرب ، لا أدخن ، سبب هذا الموقف لم يتم العثور عليها ، سواء هنا أو في أمريكا. نعم ، بالطبع ، لقد انزعجنا من هذا الوضع ، وإذا تم إبلاغي بهذا لمدة 12 أسبوعًا ، فمن المحتمل أن أكون قد أنهيت الحمل ، والآن لدي طفل رائع تتدهور اختبارات بوله بشكل دوري ، وهذا يؤثر بشكل كبير الكلى ، يحتاج في المستقبل لعملية جراحية في جدار البطن ، بسبب الخصية الخفية ، وكذلك عيب في القلب ، لديه أقدام مسطحة ، كان يعاني من حنف القدم ، ولكن من سن أسبوعين نضعه في الجبس حسب طريقة Panseti ، تحسنت ساقيه ، يتصرف كطفل عادي ، أسنانه تتسلق أيضًا ، يجلس ، ينهض ، يمشي ، يمشي ، بشكل عام ، طفل رائع ، على الرغم من أنه يفعل كل ذلك مع تأخير 3-4 شهور. أعرف طفلاً لديه نفس التشخيص مثلنا ، وقد أجرى عملية جراحية في إنجلترا ، وجمع حوالي 4 ملايين روبل ، ويبدو أن كل شيء على ما يرام معه.
1. بدأ طفلنا في التبول لمدة 18 أسبوعًا تقريبًا (اعتقدنا أن التبول انخفض من حقيقة أنه بدأ في التبول ، ولكن لم يكن هناك ، تشكلت فتحة في الصفاق بسبب الضغط القوي ، وبالتالي فإن المثانة عاد إلى طبيعته) كنا سعداء للغاية قفزنا وركضنا ... ليس لفترة طويلة.
2. في الأسبوع 20 ، اكتشفوا مشاكل في الكلى (موه الكلية الثنائي) ، لكنهم قالوا على الفور إنه يتم علاجها ، كما يقولون ، لا تقلق
3. في الأسبوع 24 ، تم اكتشاف حنف القدم (قالوا إن كل شيء سيكون على ما يرام ، حتى أنه يناسب الأولاد)
4. في الأسبوع 28 ، الخصية غير الصحيحة ...
مجموعة كل هذه المؤشرات هي متلازمة Prune Belli ، لكن لم يقل هذا أي من الأشخاص. لذلك ، وجدت معلومات على الإنترنت أنه في 12 أسبوعًا تم إخبار شخص ما بالفعل أن الطفل مصاب بمتلازمة برون بيلي ، رأى الطبيب جدارًا رقيقًا للبطن عند الطفل ، ولم يرنا أحد."
هناك ثلاث نظريات جنينية رئيسية لحدوث هذه المتلازمة:
انسداد مخرج المثانة
هذه النظرية ، التي تم اقتراحها في وقت مبكر من عام 1903 ، تم إثباتها لاحقًا من خلال إعادة إنشاء التغييرات المظهرية التي تميز Prune Belly في حالة انسداد مجرى البول في جنين الخروف في فترة 43-45 يومًا من الحمل. وفقًا لهذه النظرية ، فإن جميع التغييرات الأخرى ثانوية. يؤدي قلة تدفق البول من المثانة إلى زيادة ملحوظة فيه ، وتمدد جدار البطن الأمامي ، وتعطل إمداد الدم وضموره ، كما يعطل عملية نزول الخصية إلى كيس الصفن ويؤدي إلى تكوين موه الكلية و توسع الحالب.
ومع ذلك ، في البشر ، يحدث انسداد مجرى البول في هذه المتلازمة في 10-20 ٪ من الحالات. يعتقد بعض العلماء أن الانسداد قد يمر ، بينما يرى البعض الآخر أن الانسداد يحدث في أشد أشكال Prune Belly. وفقًا لعلم الأجنة البشرية ، يجب أن تظهر مثل هذه التغييرات في الأسبوع 13-15 ، حيث يبدأ في هذا الوقت إغلاق urachus ويزداد إنتاج البول من قبل الجنين بشكل كبير.
على الرغم من أن هذه النظرية مقنعة تمامًا ، إلا أنها غير قادرة على شرح جميع التغييرات المرتبطة بـ Prune Belly.
نظرية تأخر نمو الأديم المتوسط
يُفترض أن تشوهات المسالك البولية يمكن تفسيرها بالتطور غير الطبيعي للكلية المتوسطة بين الأسبوعين السادس والعاشر. تؤدي التغييرات في تطور قناة ولفيان إلى نقص تنسج البروستاتا وتأخر نمو الإحليل البروستاتي وانسداد يشبه الصمام. ومع ذلك ، لا يمكن لهذه النظرية أن تشمل جميع الحالات الشاذة التي تصادفها في هذه المتلازمة.
نظرية الكيس المحي
هناك فرضية مفادها أنه في Prune Belly ، قد يؤدي الحجم الزائد للكيس المحي إلى حدوث حالات شاذة في تطور جدار البطن الأمامي ، بسبب مشاركة معظم السقاء في تكوين المسالك البولية.
كيف تشك في متلازمة Prune Belly أثناء التصوير بالموجات فوق الصوتية؟
أول ما يلفت انتباهك هو تضخم الكيسات ، أي. زيادة كبيرة في حجم المثانة ، وكذلك جدار البطن الأمامي الرقيق والممتد والبارز. في الأسبوع 10-14 من الحمل ، يتم تشخيص تضخم الكيسات عندما يتجاوز الحجم الطولي للمثانة المعيار الشرطي 7 مم. بأبعاد 8-12 مم ، في معظم الحالات ، يحدث التطبيع الذاتي ، لكن المراقبة الديناميكية مطلوبة مرة كل أسبوعين. هذا ، على ما يبدو ، يرجع إلى حقيقة أن تكوين العضلات الملساء وتعصيب المثانة لا ينتهي بحلول الأسبوع الثالث عشر من الحمل ويستمر في الأيام التالية ، مما يؤدي إلى حل ذاتي للمشكلة في ما يلي أسابيع من نمو الجنين داخل الرحم. يمكن أن يحدث تضخم المثانة ، وتوسع الحالبين ، والتخثر في متلازمة تضخم الكيسات الضخمة والصمام الإحليل الخلفي ، ولكن في هذه الحالات ، تظل كمية السائل الأمنيوسي طبيعية ، ولا يوجد مثل هذا الترقق والنتوء في جدار البطن الأمامي. يعد تطور تضخم الكيسات وقلة السائل السلوي من العلامات غير المواتية للإنذار والتي تشير إلى انسداد أقسام مخرج المثانة.
لا يمكن تشخيص متلازمة Prune Belly بشكل لا لبس فيه في عمر 11-13 أسبوعًا ، ولا يمكن إلا الاشتباه في ذلك ، وسيكون التشخيص الرئيسي هو تضخم الكيسات، والتي ، كما قلت ، يمكن أن تكون في ظل ظروف مختلفة.
ماذا أفعل؟
هذا هو طفلك والخيار ، كما هو الحال دائمًا ، لك. لكن في بعض الأحيان ، من المهم جدًا أن ينطلق شخص ما ، ويتحمل عبء المسؤولية هذا ، وعبء الاختيار الذي يتعين عليك القيام به بحياتك ، وليس حياتك فقط. من المهم جدًا أن تشعر أنه سيتم اتخاذ أفضل القرارات فقط هنا والآن.
فيما يلي التوصيات المنشورة في مقال "استشارة ما قبل الولادة من قبل طبيب المسالك البولية للأطفال وتكتيكات اتخاذ القرار في تشخيص متلازمة تضخم الكيسات في الأشهر الثلاثة الأولى من الحمل" http://www.lvrach.ru/2015/01/15436142/:
"بالنظر إلى أن" تضخم الكيسات "في 25-40٪ يتم دمجه مع علم أمراض الكروموسومات ، فإن نتائج الدراسات الجينية تلعب دورًا أساسيًا في اتخاذ قرار بشأن إطالة الحمل أو إنهائه. يتفق معظم المؤلفين على أن صمامات مجرى البول الخلفي ، وكذلك متلازمة برون-بيل ، ليست أمراض وراثية وراثية ، لكن هذا لا يستبعد احتمال حدوث تلف في الكروموسومات. يذكر A.W. Liao في 25 ٪ من الحالات وجود التثلث الصبغي على الكروموسومات 13 و 18 مع زيادة في حجم المثانة من 7 إلى 15 ملم في الأجنة من 10-14 أسبوعًا من الحمل.
أتاح تحليل التدابير التشخيصية ونتائج مسار الحمل تطوير خوارزمية تشخيصية تتضمن التنميط النووي الإلزامي لمواد الجنين في وجود أحجام الفقاعات في حدود 7-15 ملم. عند تأكيد اضطراب النمط النووي ، يُنصح بإنهاء الحمل ، وإلا فإن الملاحظة الديناميكية حتى ظهور علامات مقنعة للتنبؤ بالحالة المشخصة.
تشير الزيادة الأولية الكبيرة في المثانة 20-30 ملم بوضوح إلى انسداد شديد في المسالك البولية السفلية ولا تتطلب مراقبة ديناميكية ، فمن المستحسن إنهاء الحمل.
إن وجود تمدد في المسالك البولية العلوية لا يكمل دائمًا متلازمة "تضخم الكيسات" في المراحل المبكرة من الحمل (11-13 أسبوعًا) ويتم تحديده بوضوح في الثلث الثاني والثالث من الحمل. ومع ذلك ، في جميع الحالات ، يعتبر وجودها عاملاً يؤدي إلى تفاقم التكهن.
وبالتالي ، تلخيصًا لتحليل بيانات الأدبيات ونتائج ملاحظاتنا الخاصة ، هناك عدة استنتاجات واضحة:
- لا تسمح مجموعة التدابير المتضمنة في الفحص المبكر قبل الولادة في 11-14 أسبوعًا من الحمل (العلامات الجينية الجزيئية والموجات فوق الصوتية لـ CM و CA) بتحديد احتمالية وجود جهاز بول في جنين CM. يتم تحديد مجموعة الخطر من الأجنة المهددة بوجود أمراض خلقية لـ MVS على أساس تشخيص زيادة الحجم الطولي للمثانة 7 مم ، والتي يتم تفسيرها على أنها متلازمة تضخم الكيسات الجنينية ، وتتطلب تدابير تشخيصية دقيقة للتنبؤ النتيجة.
- تعتبر متلازمة تضخم الكيسات الجنينية مظهرًا من مظاهر الاضطرابات الواضحة في ديناميكيات المسالك البولية السفلية من أصل تشريحي أو وظيفي ، والتي تكمن وراء تطور اضطرابات الانسداد في المسالك البولية العلوية وتطور خلل التنسج في الحمة الكلوية ، بما في ذلك خلل التنسج الكيسي ، والذي يحدد مسبقا عدم تعويض وظائف الكلى ونتائج غير مواتية.
- تتضمن مجموعة من الإجراءات التشخيصية التي تعمل على تحسين الإنذار عند تحديد مجموعة من الأجنة المصابة بمتلازمة تضخم الكيسات ، التنميط النووي لمواد الجنين (الزغابات المشيمية) في حالة عدم وجود توسع في المسالك البولية العلوية وحجم المثانة 20 ملم وإنهاء الحمل في حالات الكروموسومات المحددة علم الأمراض.
- يعد وجود تضخم في المثانة بمقدار 20 مم في عزلة أو في وجود توسع في المسالك البولية العلوية مؤشرًا على إنهاء الحمل.
- يوصى بإطالة الحمل في جميع حالات التمدد المعتدل للمثانة في حدود 7-15 مم في حالة عدم وجود توسع في المسالك البولية العلوية ، وديناميات إيجابية للمراقبة لمدة 2-3 أسابيع ، واستعادة حجم المثانة.
- يجب أن يتم تنفيذ الإجراءات التشخيصية واختيار الحلول التكتيكية بمشاركة طبيب المسالك البولية للأطفال ، بما في ذلك مرحلة ما قبل الولادة وما بعدها من المراقبة الديناميكية والعلاج اللازم.
المثانة عبارة عن عضو بشري داخلي أجوف يجمع البول ويزيله من الجسم. تعتمد أبعاده على درجة الامتلاء وقد تختلف. قدرة المثانة عند النساء أقل بقليل من الرجال ، وتتراوح في المتوسط من 200 إلى 500 مل. ومع ذلك ، في بعض الأحيان يتغير حجم هذا العضو - يحدث تضخم في المثانة.
أسباب تضخم المثانة
عند الفحص ، قد يُنظر إلى المثانة المتضخمة على أنها كيس أو انفتال معوي أو ورم في البطن. من أجل استبعاد الخطأ ، قبل فحص المرضى الذين يعانون من احتباس البول ، يخضعون لقسطرة المثانة ، وكذلك فحص المستقيم للجدار الخلفي للمثانة.
تعد المثانة المتضخمة أحد أعراض أمراض المسالك البولية (على سبيل المثال ، موه الكلية ، إسكوريا - احتباس البول) ، لذلك يتم إجراء عدد من الدراسات لتوضيح التشخيص: تنظير الكروموسيك ، تصوير المسالك البولية الإخراجية ، تنظير المثانة.
تضخم الكيسات في الجنين
بالإضافة إلى ذلك ، يحدث تضخم المثانة عند الأطفال أثناء نمو الجنين. كقاعدة عامة ، يتم تشخيص تضخم الكيسات في بداية الحمل. يحدث هذا الشذوذ في 0.06٪ من الأجنة. يقال إن تضخم المثانة (أو تضخم الكيسات) يحدث عندما يتجاوز حجمها الطولي 8 مم.
تضخم الكيسات في الجنين - الأسباب

في أغلب الأحيان ، تضخم الكيسات هو علامة على وجود آفة انسداد في المسالك البولية. أيضًا ، يمكن أن تشير المثانة المتضخمة إلى متلازمة البطن المقطوعة. يكون تشخيص هذا المرض ضعيفًا في معظم الحالات. يمكن تشخيصه ابتداءً من الثلث الثاني من الحمل. كقاعدة عامة ، إذا تم تحديد هذا التشخيص لأسباب طبية ، يتم إنهاء الحمل.
تضخم الكيسات في الجنين - العلاج
ومع ذلك ، في بعض الأحيان يمكن أن تكون المثانة المتضخمة عابرة. في عدد من الحالات (من 5 إلى 47 في باحثين مختلفين) ، تعود المثانة تلقائيًا إلى الحجم الطبيعي. كقاعدة عامة ، في هذه الحالات ، تكون نتيجة الفترة المحيطة بالولادة مواتية.
إذا تم تشخيص تضخم المثانة لدى الجنين في وقت مبكر من الحمل ، يتم إجراء فحص إضافي في بعض الأحيان - بزل حويصلات. هذا ثقب في جدار المثانة للجنين. وهكذا ، يتم الحصول على بوله للتحليل. أجريت هذه الدراسة في حالات تشوهات الجهاز البولي وعدد من الأمراض الخطيرة. بالإضافة إلى ذلك ، تشير الإحصاءات إلى أن فقدان الأجنة المصابة بتضخم الكيسات أثناء بزل الحويصلة في بداية الحمل ينخفض بشكل كبير.
سأخبرك اليوم عن تشوه واحد يمكن أن يظهر نفسه ، مما يعني أنه يمكن الاشتباه به بالفعل عند فحص الثلث الأول من الحمل.
تقليم البطن- متلازمة تتضمن عددًا من التشوهات التنموية ، من بينها ثلاث حالات رئيسية:
- الضعف والتخلف في جدار البطن الأمامي
- الخصية الثنائية
- تشوهات المسالك البولية
Prune هي كلمة إنجليزية تُترجم إلى البرقوق ، على الرغم من أنه في هذا السياق كان المقصود معنى آخر - البرقوق ، نظرًا للمظهر المتجعد المميز لجدار البطن الأمامي ، تتم ترجمة البطن على أنها بطن.

في الأدب الروسي ، مصطلح "prune belly" غير مستخدم ، لذا سأستخدم نسخته الإنجليزية في المستقبل ، وأعتقد أنه سيكون أكثر صحة.
تم وصف هذا النوع من عيوب جدار البطن لأول مرة بواسطة Frölich في عام 1839 ، واقترح Osler مصطلح Prune Belly في عام 1901.
على الرغم من أن المظهر المميز لبطن الطفل هو السمة المميزة لهذه الحالة الشاذة ، والتي يتم من خلالها تشخيص المولود عادةً ، فإن التشوهات الكامنة في الجهاز البولي التناسلي هي العامل الأكثر أهمية للبقاء على قيد الحياة بشكل عام. هناك مجموعة واسعة من شدة المظاهر داخل المتلازمة. يموت بعض الأطفال المصابين باضطرابات تنفسية وكلوية حادة في فترة حديثي الولادة ، بينما في حالات أخرى ، تكون التغييرات معتدلة ويمكن تصحيحها. يؤدي خلل التنسج الكلوي الشديد ، ونقص السائل السلوي ، ونتيجة لذلك ، نقص تنسج الرئة في 20 ٪ من الحالات إلى وفاة الجنين قبل الولادة وفي 30 ٪ إلى الفشل الكلوي التدريجي في أول عامين من حياة الطفل. تشمل تشوهات الجهاز البولي التناسلي المرتبطة بالبطن
- تضخم الكليه
- الحالب المتوسعة الملتوية
- درجات متفاوتة من خلل التنسج الكلوي
- تضخم المثانة
يحدث في 95 ٪ من الحالات عند الأولاد ، ولكن تم وصف تغييرات مماثلة في الفتيات أيضًا ، بما في ذلك عدم وجود عضلات جدار البطن الأمامي مع تشوهات في الجهاز البولي التناسلي.
كتوضيح ، أقدم قصة وجدتها في المجال العام في أحد المنتديات:
"الفتيات المهتمات ، لدي مثل هذا الطفل المصاب بمتلازمة برون بيلي. سأبدأ قصتي بحقيقة أنه لا أنا ولا زوجي مريضان بأي شيء ، كان الحمل يسير على ما يرام ، لم أشم الدهان ، لا أشرب ، لا أدخن ، سبب هذا الموقف لم يتم العثور عليها ، سواء هنا أو في أمريكا. نعم ، بالطبع ، لقد انزعجنا من هذا الوضع ، وإذا تم إبلاغي بهذا لمدة 12 أسبوعًا ، فمن المحتمل أن أكون قد أنهيت الحمل ، والآن لدي طفل رائع تتدهور اختبارات بوله بشكل دوري ، وهذا يؤثر بشكل كبير الكلى ، يحتاج في المستقبل لعملية جراحية في جدار البطن ، بسبب الخصية الخفية ، وكذلك عيب في القلب ، لديه أقدام مسطحة ، كان يعاني من حنف القدم ، ولكن من سن أسبوعين نضعه في الجبس حسب طريقة Panseti ، تحسنت ساقيه ، يتصرف كطفل عادي ، أسنانه تتسلق أيضًا ، يجلس ، ينهض ، يمشي ، يمشي ، بشكل عام ، طفل رائع ، على الرغم من أنه يفعل كل ذلك مع تأخير 3-4 شهور. أعرف طفلاً لديه نفس التشخيص مثلنا ، وقد أجرى عملية جراحية في إنجلترا ، وجمع حوالي 4 ملايين روبل ، ويبدو أن كل شيء على ما يرام معه.
1. بدأ طفلنا في التبول لمدة 18 أسبوعًا تقريبًا (اعتقدنا أن التبول انخفض من حقيقة أنه بدأ في التبول ، ولكن لم يكن هناك ، تشكلت فتحة في الصفاق بسبب الضغط القوي ، وبالتالي فإن المثانة عاد إلى طبيعته) كنا سعداء للغاية قفزنا وركضنا ... ليس لفترة طويلة.
2. في الأسبوع 20 ، اكتشفوا مشاكل في الكلى (موه الكلية الثنائي) ، لكنهم قالوا على الفور إنه يتم علاجها ، كما يقولون ، لا تقلق
3. في الأسبوع 24 ، تم اكتشاف حنف القدم (قالوا إن كل شيء سيكون على ما يرام ، حتى أنه يناسب الأولاد)
4. في الأسبوع 28 ، الخصية غير الصحيحة ...
مجموعة كل هذه المؤشرات هي متلازمة Prune Belli ، لكن لم يقل هذا أي من الأشخاص. لذلك ، وجدت معلومات على الإنترنت أنه في 12 أسبوعًا تم إخبار شخص ما بالفعل أن الطفل مصاب بمتلازمة برون بيلي ، رأى الطبيب جدارًا رقيقًا للبطن عند الطفل ، ولم يرنا أحد."
هناك ثلاث نظريات جنينية رئيسية لحدوث هذه المتلازمة:
انسداد مخرج المثانة
هذه النظرية ، التي تم اقتراحها في وقت مبكر من عام 1903 ، تم إثباتها لاحقًا من خلال إعادة إنشاء التغييرات المظهرية التي تميز Prune Belly في حالة انسداد مجرى البول في جنين الخروف في فترة 43-45 يومًا من الحمل. وفقًا لهذه النظرية ، فإن جميع التغييرات الأخرى ثانوية. يؤدي قلة تدفق البول من المثانة إلى زيادة ملحوظة فيه ، وتمدد جدار البطن الأمامي ، وتعطل إمداد الدم وضموره ، كما يعطل عملية نزول الخصية إلى كيس الصفن ويؤدي إلى تكوين موه الكلية و توسع الحالب.
ومع ذلك ، في البشر ، يحدث انسداد مجرى البول في هذه المتلازمة في 10-20 ٪ من الحالات. يعتقد بعض العلماء أن الانسداد قد يمر ، بينما يرى البعض الآخر أن الانسداد يحدث في أشد أشكال Prune Belly. وفقًا لعلم الأجنة البشرية ، يجب أن تظهر مثل هذه التغييرات في الأسبوع 13-15 ، حيث يبدأ في هذا الوقت إغلاق urachus ويزداد إنتاج البول من قبل الجنين بشكل كبير.
على الرغم من أن هذه النظرية مقنعة تمامًا ، إلا أنها غير قادرة على شرح جميع التغييرات المرتبطة بـ Prune Belly.
نظرية تأخر نمو الأديم المتوسط
يُفترض أن تشوهات المسالك البولية يمكن تفسيرها بالتطور غير الطبيعي للكلية المتوسطة بين الأسبوعين السادس والعاشر. تؤدي التغييرات في تطور قناة ولفيان إلى نقص تنسج البروستاتا وتأخر نمو الإحليل البروستاتي وانسداد يشبه الصمام. ومع ذلك ، لا يمكن لهذه النظرية أن تشمل جميع الحالات الشاذة التي تصادفها في هذه المتلازمة.
نظرية الكيس المحي
هناك فرضية مفادها أنه في Prune Belly ، قد يؤدي الحجم الزائد للكيس المحي إلى حدوث حالات شاذة في تطور جدار البطن الأمامي ، بسبب مشاركة معظم السقاء في تكوين المسالك البولية.
كيف تشك في متلازمة Prune Belly أثناء التصوير بالموجات فوق الصوتية؟
أول ما يلفت انتباهك هو تضخم الكيسات ، أي. زيادة كبيرة في حجم المثانة ، وكذلك جدار البطن الأمامي الرقيق والممتد والبارز. في الأسبوع 10-14 من الحمل ، يتم تشخيص تضخم الكيسات عندما يتجاوز الحجم الطولي للمثانة المعيار الشرطي 7 مم. بأبعاد 8-12 مم ، في معظم الحالات ، يحدث التطبيع الذاتي ، لكن المراقبة الديناميكية مطلوبة مرة كل أسبوعين. هذا ، على ما يبدو ، يرجع إلى حقيقة أن تكوين العضلات الملساء وتعصيب المثانة لا ينتهي بحلول الأسبوع الثالث عشر من الحمل ويستمر في الأيام التالية ، مما يؤدي إلى حل ذاتي للمشكلة في ما يلي أسابيع من نمو الجنين داخل الرحم. يمكن أن يحدث تضخم المثانة ، وتوسع الحالبين ، والتخثر في متلازمة تضخم الكيسات الضخمة والصمام الإحليل الخلفي ، ولكن في هذه الحالات ، تظل كمية السائل الأمنيوسي طبيعية ، ولا يوجد مثل هذا الترقق والنتوء في جدار البطن الأمامي. يعد تطور تضخم الكيسات وقلة السائل السلوي من العلامات غير المواتية للإنذار والتي تشير إلى انسداد أقسام مخرج المثانة.
لا يمكن تشخيص متلازمة Prune Belly بشكل لا لبس فيه في عمر 11-13 أسبوعًا ، ولا يمكن إلا الاشتباه في ذلك ، وسيكون التشخيص الرئيسي هو تضخم الكيسات، والتي ، كما قلت ، يمكن أن تكون في ظل ظروف مختلفة.
ماذا أفعل؟
هذا هو طفلك والخيار ، كما هو الحال دائمًا ، لك. لكن في بعض الأحيان ، من المهم جدًا أن ينطلق شخص ما ، ويتحمل عبء المسؤولية هذا ، وعبء الاختيار الذي يتعين عليك القيام به بحياتك ، وليس حياتك فقط. من المهم جدًا أن تشعر أنه سيتم اتخاذ أفضل القرارات فقط هنا والآن.
فيما يلي التوصيات المنشورة في مقال "استشارة ما قبل الولادة من قبل طبيب المسالك البولية للأطفال وتكتيكات اتخاذ القرار في تشخيص متلازمة تضخم الكيسات في الأشهر الثلاثة الأولى من الحمل" http://www.lvrach.ru/2015/01/15436142/:
"بالنظر إلى أن" تضخم الكيسات "في 25-40٪ يتم دمجه مع علم أمراض الكروموسومات ، فإن نتائج الدراسات الجينية تلعب دورًا أساسيًا في اتخاذ قرار بشأن إطالة الحمل أو إنهائه. يتفق معظم المؤلفين على أن صمامات مجرى البول الخلفي ، وكذلك متلازمة برون-بيل ، ليست أمراض وراثية وراثية ، لكن هذا لا يستبعد احتمال حدوث تلف في الكروموسومات. يذكر A.W. Liao في 25 ٪ من الحالات وجود التثلث الصبغي على الكروموسومات 13 و 18 مع زيادة في حجم المثانة من 7 إلى 15 ملم في الأجنة من 10-14 أسبوعًا من الحمل.
أتاح تحليل التدابير التشخيصية ونتائج مسار الحمل تطوير خوارزمية تشخيصية تتضمن التنميط النووي الإلزامي لمواد الجنين في وجود أحجام الفقاعات في حدود 7-15 ملم. عند تأكيد اضطراب النمط النووي ، يُنصح بإنهاء الحمل ، وإلا فإن الملاحظة الديناميكية حتى ظهور علامات مقنعة للتنبؤ بالحالة المشخصة.
تشير الزيادة الأولية الكبيرة في المثانة 20-30 ملم بوضوح إلى انسداد شديد في المسالك البولية السفلية ولا تتطلب مراقبة ديناميكية ، فمن المستحسن إنهاء الحمل.
إن وجود تمدد في المسالك البولية العلوية لا يكمل دائمًا متلازمة "تضخم الكيسات" في المراحل المبكرة من الحمل (11-13 أسبوعًا) ويتم تحديده بوضوح في الثلث الثاني والثالث من الحمل. ومع ذلك ، في جميع الحالات ، يعتبر وجودها عاملاً يؤدي إلى تفاقم التكهن.
وبالتالي ، تلخيصًا لتحليل بيانات الأدبيات ونتائج ملاحظاتنا الخاصة ، هناك عدة استنتاجات واضحة:
- لا تسمح مجموعة التدابير المتضمنة في الفحص المبكر قبل الولادة في 11-14 أسبوعًا من الحمل (العلامات الجينية الجزيئية والموجات فوق الصوتية لـ CM و CA) بتحديد احتمالية وجود جهاز بول في جنين CM. يتم تحديد مجموعة الخطر من الأجنة المهددة بوجود أمراض خلقية لـ MVS على أساس تشخيص زيادة الحجم الطولي للمثانة 7 مم ، والتي يتم تفسيرها على أنها متلازمة تضخم الكيسات الجنينية ، وتتطلب تدابير تشخيصية دقيقة للتنبؤ النتيجة.
- تعتبر متلازمة تضخم الكيسات الجنينية مظهرًا من مظاهر الاضطرابات الواضحة في ديناميكيات المسالك البولية السفلية من أصل تشريحي أو وظيفي ، والتي تكمن وراء تطور اضطرابات الانسداد في المسالك البولية العلوية وتطور خلل التنسج في الحمة الكلوية ، بما في ذلك خلل التنسج الكيسي ، والذي يحدد مسبقا عدم تعويض وظائف الكلى ونتائج غير مواتية.
- تتضمن مجموعة من الإجراءات التشخيصية التي تعمل على تحسين الإنذار عند تحديد مجموعة من الأجنة المصابة بمتلازمة تضخم الكيسات ، التنميط النووي لمواد الجنين (الزغابات المشيمية) في حالة عدم وجود توسع في المسالك البولية العلوية وحجم المثانة 20 ملم وإنهاء الحمل في حالات الكروموسومات المحددة علم الأمراض.
- يعد وجود تضخم في المثانة بمقدار 20 مم في عزلة أو في وجود توسع في المسالك البولية العلوية مؤشرًا على إنهاء الحمل.
- يوصى بإطالة الحمل في جميع حالات التمدد المعتدل للمثانة في حدود 7-15 مم في حالة عدم وجود توسع في المسالك البولية العلوية ، وديناميات إيجابية للمراقبة لمدة 2-3 أسابيع ، واستعادة حجم المثانة.
- يجب أن يتم تنفيذ الإجراءات التشخيصية واختيار الحلول التكتيكية بمشاركة طبيب المسالك البولية للأطفال ، بما في ذلك مرحلة ما قبل الولادة وما بعدها من المراقبة الديناميكية والعلاج اللازم.
تبدأ المثانة في التطور من الفص الجرثومي من اليوم الخامس والعشرين من لحظة الحمل وتتشكل أخيرًا بحلول الأسبوع الثاني والعشرين من الحمل. بحلول هذا الوقت ، تصل المثانة إلى حجم 8 مم. مع الموجات فوق الصوتية عبر المهبل ، يكون العضو مرئيًا بالفعل في الأسبوع 11 ، مع الموجات فوق الصوتية عبر البطن ، من الأسبوع السادس عشر.
تشوهات الجهاز البولي التناسلي نادرة للغاية. غالبًا ما ترتبط باضطرابات الكروموسومات وتكون مصحوبة بمجموعة كاملة من الاضطرابات والمتلازمات.
في الثلث الثاني من الحمل ، يكشف عن 85٪ من الأمراض. أكثر تشوهات المثانة شيوعًا:
أمراض وتشوهات المثانة عند الجنين
- تضخم الكيسات. هذه زيادة في المثانة تزيد عن 8 مم في المقطع الطولي بالموجات فوق الصوتية. تم اكتشاف علم الأمراض في 10-15 أسبوعًا من الحمل. جنبا إلى جنب مع ذلك ، عادة ما يتم الكشف عن انتهاك نسبة المثانة إلى المنطقة الجدارية العصعص (10.4 ٪ بدلاً من 5.4 ٪). Megacystis له طبيعة صبغية ويتم التعبير عنه في انتهاك ديناميكا البول بسبب انسداد أو اندماج مجرى البول.
- انسداد النافصة. يتم التعبير عنه في غياب انقباض الطبقة العضلية للمثانة المسؤولة عن طرد البول. في الموجات فوق الصوتية ، يكون للمثانة شكل كمثرى ، والجدران رقيقة ، والعضو نفسه يتضخم في الحجم. إذا تم الكشف عن علامات تخطيط صدى للأمراض ، يتم فحص الجنين عن طريق بزل حويصلات. ثم يتم تكوين النمط النووي للجنين ، وإذا تأكد وجود تشوهات في الكروموسومات ، يتم إرسال المرأة لإجراء عملية إجهاض. يحدث نفس الشيء عندما يتم تكبير العضو إلى 20-30 مم بدلاً من 8 مم الموصوفة. هناك فرصة للتطبيع بعد الأسبوع الثالث عشر من الحمل.
- Exstrophy. هذا هو عدم وجود الجدار الأمامي للمثانة. في الموجات فوق الصوتية ، المثانة غائبة تمامًا ، لكن بنية الكلى تبقى دون تغيير.
- أتريسيا. يؤدي غياب القناة البولية إلى زيادة حجم المثانة إلى الحجم الذي يزيد فيه الجنين بشكل كبير من حجم البطن. تنصح المرأة بإنهاء الحمل ، لأن الطفل قد يولد بنقص تنسج حاد في الرئة أو يموت في الرحم.
- صمام مجرى البول الخلفي. هذه المشكلة تحدث فقط عند الأولاد. تعاني الفتيات من متلازمة pmne-bUy ، والتي لها أعراض مشابهة. يكمن الشذوذ في حقيقة أن الجزء السفلي من مجرى البول ، الذي يدخل المثانة ، ضيق للغاية ، مما يؤدي إلى ارتجاع البول إلى الكلى. نتيجة لذلك ، يحدث موه الكلية - تراكم السوائل الزائدة في الكلى. سيتضخم الجنين في الموجات فوق الصوتية ، وستكون المثانة صغيرة. يتم تصحيح علم الأمراض فور ولادة الطفل عن طريق استئصال موقع التضيق المرضي للإحليل. هناك مخاطر عالية لوفاة الرضع بسبب نقص تنسج الرئة بسبب الفشل الكلوي.
- الجزر المثاني الحالبي.عادة ، يدخل الحالب المثانة بطريقة تجعل الجدار العضلي للعضو بمثابة صمام يمنع البول من التدفق مرة أخرى إلى الكلى.
إذا دخل الحالب المثانة بشكل غير صحيح ، يحدث ارتداد - ارتداد البول إلى الحالب. الشذوذ ليس سببًا لإنهاء الحمل ، لأنه يختفي من تلقاء نفسه في أول عامين من حياة الطفل. في الحالات الشديدة ، يتم إجراء الجراحة.
الاستنتاجات
تظهر أمراض المثانة في الجنين بوضوح على الفحص بالموجات فوق الصوتية ، لذلك لا يمكن تجاهل هذا الفحص. من الضروري إجراء فحص بالموجات فوق الصوتية للجنين فقط بمساعدة معدات جيدة.