Une mère qui allaite sur trois développe une inflammation de la glande mammaire, ou mammite, à des degrés divers de gravité. Le plus souvent, les femmes primipares souffrent de cette maladie.
Les raisons
Les causes de la maladie peuvent être :
- lactostase ou stase du lait (la production de lait dépasse son débit);
- longs intervalles entre les tétées de l'enfant;
- vidange insuffisante du sein du lait;
- infection de la glande mammaire par des bactéries à travers les fissures du mamelon;
- violation par une femme des règles d'hygiène personnelle;
- hypothermie;
- serrer la poitrine avec un soutien-gorge serré;
- blessure à la poitrine;
- d'autres maladies inflammatoires dans le contexte d'un affaiblissement du corps et d'une diminution de l'immunité.
Plaques blanches sur les lèvres, le palais, l'intérieur de la joue, érythème fessier sur la langue, ou qui ne commence pas avec un traitement à la crème de zinc, le bébé peut présenter une gêne thoracique et sortir souvent avec des gaz, étant irritable. Le diagnostic est parfois difficile à faire lorsqu'il n'y a pas de signes extérieurs. C'est pourquoi le muguet est souvent confondu avec d'autres problèmes et est traité de cette façon. Il est donc important d'éliminer tous les autres raisons possibles la douleur.
Vasospasme, infection bactérienne, mauvais allaitement, mammite, eczéma ou autres problèmes de peau, écoulement réflexe. C'est lorsque les autres procédures échouent que l'on soupçonne le muguet, mais le battement est bien établi. Le muguet est parfois suspecté, et c'est l'efficacité du traitement qui confirmera le diagnostic.
Les symptômes
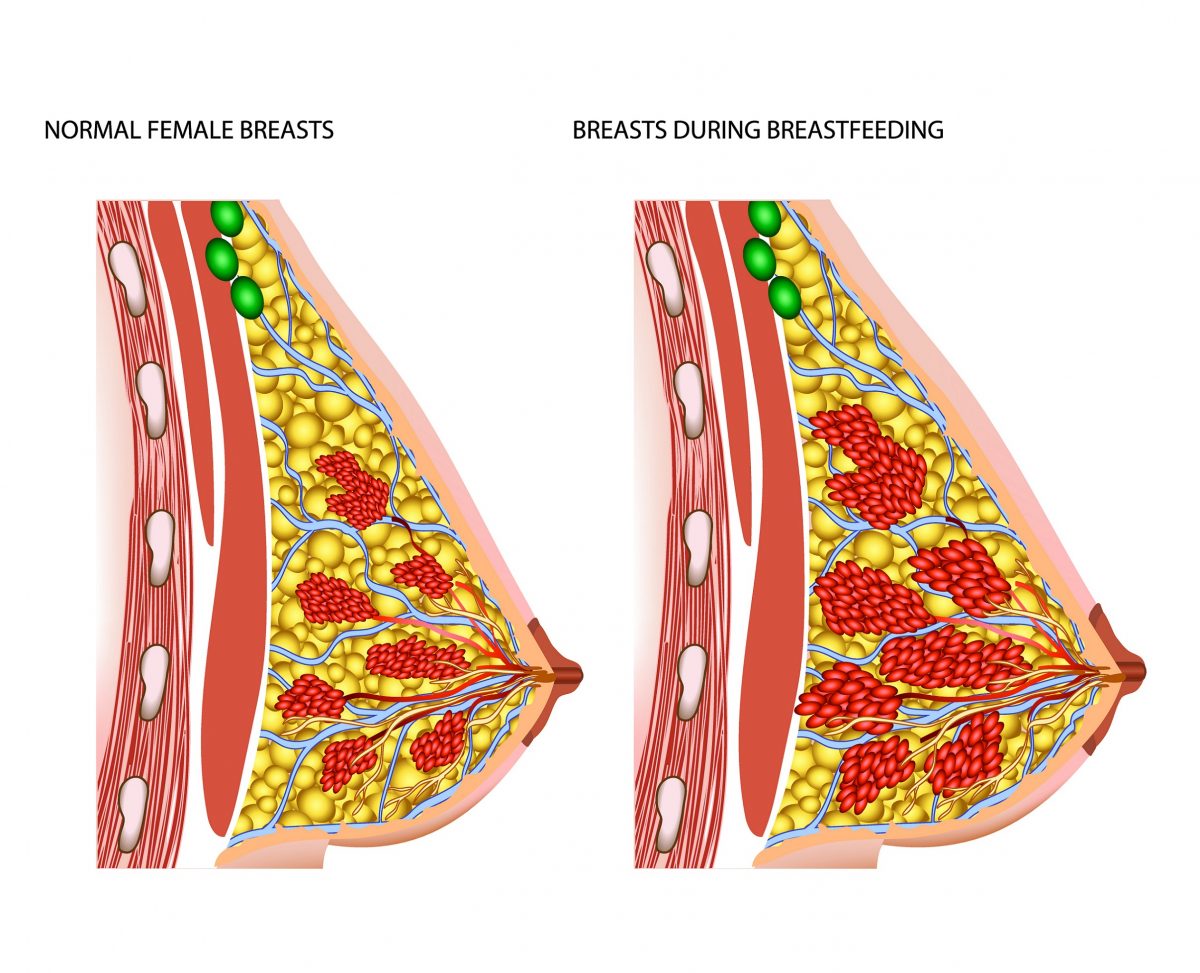
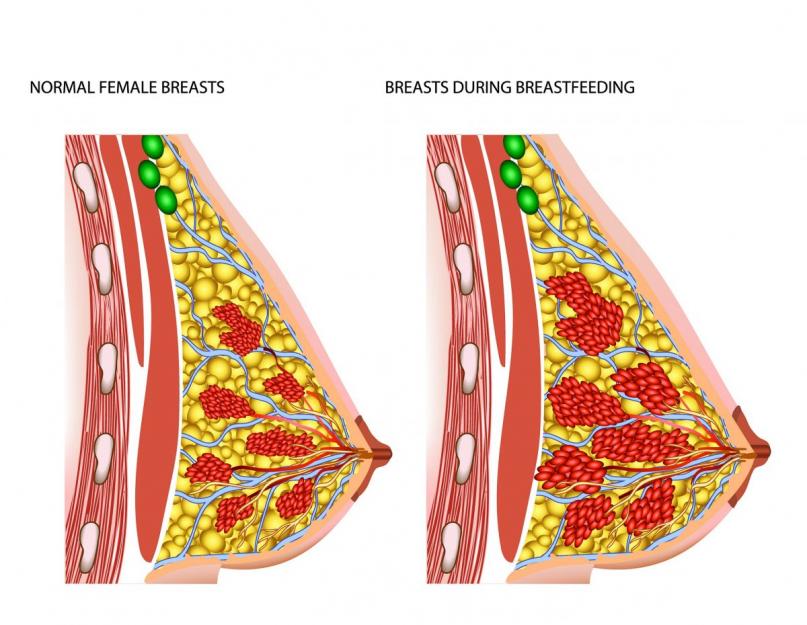
À gauche, un sein féminin normal, à droite, un sein pendant l'allaitement.
Le processus peut être unilatéral et bilatéral, infectieux et non infectieux (avec stagnation du lait). Avec tout type de mammite, on distingue 3 stades du processus inflammatoire: séreux, infiltrant et purulent.
Certaines conditions créent des conditions favorables au développement du candida. L'utilisation d'antibiotiques pendant la période périnatale est une mère qui fait généralement des vaginites en allaitant ou en alimentant le diabète causé par les mamelons car le taux de sucre est plus élevé que la présence de mammites. Seul un médecin peut diagnostiquer le muguet.
Il est important que la mère et l'enfant soient traités en même temps pour éviter une réinfection, même si un seul d'entre eux présente des symptômes. Cependant, lorsque seul le bébé présente des symptômes, et uniquement sur les fesses, il arrive parfois que la mère ne soit pas traitée car les risques sont jugés très faibles qu'elle développe un muguet.
Pour mammite séreuse Les plaintes concernant la détérioration du bien-être de la femme, la stagnation du lait sont caractéristiques. La température avec des frissons augmente entre 38 et 39 ° C, la douleur dans la glande mammaire est dérangeante.
À stade infiltrant la glande mammaire augmente de taille, sa douleur augmente considérablement, elle est notée même au moindre contact. La forte fièvre persiste, les symptômes d'intoxication persistent. La température locale dans la zone d'inflammation augmente également. Il y a un rougissement prononcé de la peau sur le foyer de l'inflammation.
En règle générale, des traitements locaux sont commencés, et s'ils ne sont pas suffisants après 7 à 10 jours, un traitement général peut être commencé. On privilégiera deux préparations différentes pour la mère et l'enfant pour éviter les contaminations et les résistances croisées. Le traitement peut être divisé en 4 catégories.
Violet de gentane à 0,5% ou 1% de concentration : le mamelon et l'aréole doivent être colorés, ainsi que toute la bouche du bébé et les lèvres. Docteur Jack Newman pense que ce traitement est inefficace seul et peut assécher la peau lorsqu'il est utilisé seul. Recommandé pour une utilisation avec une pommade universelle. Attention, l'efficacité de ce traitement n'est pas encore prouvée et donc certains pharmaciens ne le recommanderont pas en première cure. Suspension orale de nystatine Suspension orale de fluconazole Comprimé oral de fluconazole : Cela peut prendre 3 à 10 jours pour commencer à agir.
- Ceux en vente libre ceux avec ordonnance sont des mesures d'hygiène alternatives.
- Crème de miconazole : Appliquer sur le mamelon et l'aréole de bébé et dans la bouche de bébé.
- Il peut être utilisé en même temps que d'autres traitements.
- Il ne doit pas être pris avec du pamplemousse ou de l'extrait de pamplemousse.
À mammite purulente tous les symptômes ci-dessus persistent, la douleur prononcé. Lors de la décantation du lait, un écoulement purulent et sanglant est libéré de la poitrine. L'état de santé général s'aggrave encore plus, la température corporelle dépasse 40 °C.
Un abcès ou un phlegmon peut se former dans la région de la glande mammaire. S'il n'est pas traité, l'abcès peut s'ouvrir indépendamment vers l'extérieur, avec la formation de zones de nécrose tissulaire et avec la menace de développer une septicémie.
Pour le fluconazole, cela peut prendre 1 semaine ou plus pour que la douleur disparaisse. Il est important de prendre le médicament pendant la période de temps prescrite pour éviter une réinfection même si la douleur a disparu. La solution de vinaigre est appliquée sur les mamelons et les aréoles après chaque tétée ou toutes les heures pendant 24 heures. 4 probiotiques acidophilus supplémentaires avec du bifil en gélules ou en poudre à prendre jusqu'à 2 semaines après la disparition des symptômes. L'huile de noix de coco pure ou l'huile d'origan est également utilisée pour le traitement.
- Prendre 1 ou 2 gélules contenant 10 milliards de cellules 2 à 3 fois par jour.
- Dans le même temps, vous pouvez utiliser une pommade universelle ou de l'huile d'olive.
- D'autre part, nous pouvons augmenter notre consommation d'ail.
- Exposez votre poitrine au soleil.
Traitement
Vous ne devez pas vous soigner vous-même, car seul un médecin peut déterminer le type (stade) de la mammite, qui détermine le choix des tactiques de traitement. Après l'examen, le médecin prescrira l'examen nécessaire: un test sanguin général, une culture de lait pour la microflore et la détermination de la sensibilité de l'agent pathogène identifié aux antibiotiques, une échographie.
Avec mammite causée stase de lait il n'y a pas besoin d'antibiotiques. Les mesures prises en temps opportun conduisent à un résultat favorable en 3-4 jours - les manifestations de la maladie disparaissent. Dans ce cas, c'est nécessaire, bien que l'alimentation puisse causer de fortes douleurs à la mère. Après la tétée, vous devez exprimer le sein, de préférence manuellement, procurant ainsi un massage de la glande. Le médecin peut également prescrire des médicaments hormonaux qui augmentent l'écoulement de lait ou réduisent sa production.
Ils ne doivent pas être pris au début du premier traitement. Méfiez-vous du lait congelé car la congélation ne tue pas le muguet. Il doit être jeté, pasteurisé avant utilisation ou porté à ébullition. - Attention, on peut infecter le reste de la famille. Lavez plus souvent les mains de tous les membres de la famille et n'oubliez pas les enfants. Pour ce faire, utilisez un savon doux et non antibactérien. Changez fréquemment les serviettes ou utilisez temporairement des serviettes en papier. Il est nécessaire de désinfecter tout ce que le bébé met en bouche et tout ce qui entre en contact avec le lait maternel. La baignoire bébé et le matelas à langer peuvent être désinfectés à l'eau de Javel. Les aliments d'allaitement doivent être changés à chaque tétée et jetés. Si vous utilisez des compresses lavables, lavez-les quotidiennement avec de l'eau savonneuse et des couches et couches lavables. L'ajout de 250 ml d'eau de javel à l'eau de lavage et de 250 ml de vinaigre à l'eau de lavage peut aider. Le tout doit être séché au séchoir ou au soleil ou au fer à repasser. Les vêtements en contact avec le sein ou le bébé doivent être lavés et séchés à haute température.
- Laissez sécher les mamelons après chaque tétée.
- Si d'autres enfants sont allaités, tous doivent être traités.
- Les animaux domestiques peuvent également être contaminés.
La femme ressentira l'amélioration au cours du processus de traitement après 1 à 2 jours, mais les procédures prescrites ne doivent pas être arrêtées tant que les manifestations de la maladie n'ont pas complètement disparu.
Inflammation infectée après l'application de ces mesures ne disparaît pas. Par conséquent, s'il n'y a pas d'effet dans un jour ou deux, le médecin prescrit un médicament. Il est conseillé de prescrire des antibiotiques en tenant compte de la sensibilité du pathogène isolé. La voie d'administration des antibiotiques (intramusculaire, intraveineuse ou comprimé) dépend du stade de la mammite.
Cela dépend de chaque mère. Il est donc nécessaire de trouver sa zone de confort pour poursuivre l'allaitement. Plusieurs stratégies peuvent être suggérées. Stimulez le réflexe d'éjection en tirant du lait ou avec votre main avant de mettre le bébé au sein. Prenez un analgésique pour soulager la douleur. allaiter, en commençant par le sein le moins douloureux jusqu'au réflexe d'éjection, puis en changeant. faire des repas courts mais fréquents. utiliser de la lanoline entre les tétées. Ne pas utiliser de succion et de biberon pendant les premières semaines. traiter les douleurs thoraciques dès que possible pour éviter les complications. optimiser les pratiques d'allaitement.
- Portez un écran entre les tétées pour éviter tout contact avec les tissus.
- variable de position.
- Évitez l'utilisation d'antibiotiques.
En plus de l'antibiothérapie, des analgésiques, de la physiothérapie (selon le stade de la maladie) et des médicaments hormonaux sont prescrits.
Avec la mammite purulente, si l'antibiothérapie prescrite n'a pas eu d'effet prononcé dans les 3 jours, un traitement chirurgical est effectué. Un abcès est ouvert, sa cavité est traitée après élimination du pus avec un antiseptique. Si nécessaire, la cavité est drainée pour assurer l'écoulement du contenu purulent. Le cours des antibiotiques continue.
Clinique de soins infirmiers à Montréal. La mammite intestinale est l'une des maladies les plus courantes chez les femmes allaitantes qui viennent d'accoucher et peut survenir même chez les femmes non enceintes. Par conséquent, si vous avez une chienne dans la famille, il est important de connaître les symptômes qui la provoquent, le traitement et les soins que vous devez apporter à votre animal afin de soulager la maladie.
On peut appeler mammite une infection du pis de la chienne, qui survient généralement pendant la grossesse et l'allaitement. La raison principale est la diminution de la protection qu'éprouve une mère après la naissance de son petit. Ce manque de protection permet à certaines bactéries staphylocoques de rester dans le lait maternel et de passer aux mamelons, provoquant une infection douloureuse pour votre chienne.
Avec la mammite infectieuse, la question de la possibilité d'allaiter un enfant n'est décidée que par un médecin. Avec le développement d'un processus infectieux unilatéral, ils sont nourris avec un sein sain. Au cours des antibiotiques, avec une intervention chirurgicale, l'alimentation de l'enfant est temporairement arrêtée, mais le lait doit être décanté. Vous pouvez reprendre l'allaitement de votre bébé avec l'autorisation du médecin et après un deuxième examen.
Dans de nombreux cas, lorsque les chiots allaitent, ils poussent instinctivement les seins avec leurs pattes pour extraire le lait et griffent les mamelons de leur mère avec leurs griffes. C'est à ce stade que la mammite peut survenir et, si elle n'est pas traitée, peut éventuellement affecter les chiots. Le lait devient toxique pour eux et peut même menacer leur vie.
Symptômes de la mammite canine
Savoir identifier les symptômes de la mammite chez un chien est essentiel pour commencer le traitement le plus tôt possible, atténuer l'inconfort et sauver la vie des jeunes nouveau-nés. Si vous pensez que votre chien souffre de mammite, faites attention aux premiers symptômes de cette maladie grave, qui est un manque d'appétit chez le chien atteint. Ce manque d'appétit, en plus de ce qui provoque une perte de poids sur votre Pour éviter cette confusion, vous devez porter une attention particulière à d'autres symptômes.
Prévention de la mammite

Une prise correcte de l'enfant au sein est la mesure la plus importante pour la prévention de la mammite.
- Préparation prénatale du sein et des mamelons pour l'alimentation du bébé;
- nourrir le bébé à la demande;
- bonne prise du bébé au sein;
- lorsque les premières sensations désagréables apparaissent;
- sélection d'un soutien-gorge confortable;
- prenez une douche une fois par jour, ne vous lavez pas les seins avant de vous nourrir;
- protéger la poitrine des blessures;
- appliquer une pommade spéciale (Bepanten) en cas de crevasses au niveau des mamelons.
Un repos suffisant et le respect des mesures préventives aideront à éviter la mammite. En cas de survenue, il ne faut pas tarder à une consultation médicale et suivre strictement les prescriptions du médecin.
Bien que tous ces symptômes réunis prouvent que votre chien souffre de mammite canine, les mamelons douloureux sont probablement l'indication la plus importante et la plus dangereuse, car la chienne peut arrêter de nourrir les chiots. De plus, une autre conséquence grave est la toxicité du lait maternel, qui peut provoquer une intoxication chez les chiots, l'apparition de tumeurs au sein et même la mort des chiots nouveau-nés.
Traitement de la mammite chez les chiennes
Si vous soupçonnez que votre chien souffre de mammite canine, la première étape consiste à consulter un vétérinaire pour un examen physique, une analyse de sang et une culture bactérienne. Les premiers symptômes de la mammite sont très similaires à ceux du cancer du sein; donc les deux termes peuvent être confondus. Une biopsie peut confirmer le diagnostic. . Les informations sur les médicaments pour le traitement de la mammite ne sont pas destinées à remplacer la relation directe entre le médecin et le patient.
La mammite est un processus inflammatoire dans la région du parenchyme et dans la zone du tissu mammaire en lactation. La maladie ne se développe que chez 2 à 5% des femmes allaitantes. Bien que la mammite aiguë puisse survenir chez la femme à tout moment, elle survient souvent 2 à 3 semaines après la naissance (82 à 87 % des cas), mais peut être plus tardive.
Cela s'explique par les modifications anatomiques et physiologiques qui se produisent dans le sein au début de la sécrétion de colostrum et de lait. Chez 90 à 92 % des patientes, une seule glande mammaire est touchée et la mammite du côté gauche est plus fréquente que la mammite du côté droit (côté droit). main droite il est plus facile à exprimer, donc le sein gauche est mieux vidé que le droit).
Contrairement à ce que l'on pourrait penser, même en cas de mammite, l'allaitement peut survenir car les bactéries impliquées dans "les infections sont pratiquement inoffensives pour la santé du bébé, et effectivement, il semble que" allaitement maternel est un outil précieux pour accélérer le rétablissement de la mère, car il favorise le drainage des sinus, évitant la propagation de "l'infection sous-estimée dans d'autres zones saines du sein, il convient de noter que la mammite n'est pas obstructive": c'est en fait un pathologie assez dangereuse lorsqu'elle n'est pas traitée ou sous-estimée, qui peut dégénérer en complications graves comme un abcès. Utiliser la chaleur directement sur la poitrine est très outil efficace pour le soulagement de la douleur : la chaleur, en effet, transfère le sang vers la zone touchée, favorisant la récupération en un temps plus court. Le froid favorise la vasoconstriction, réduisant la douleur et les rougeurs. Même le massage de la poitrine peut aider. "l'alimentation et réduit les douleurs thoraciques : cette pratique est utile pour prévenir" l'engorgement mammaire La plupart des médicaments utilisés en thérapeutique sont les antibiotiques et les antalgiques.
La condition principale pour le développement de la mammite est la congestion dans la poitrine (voir), qui peut être accompagnée d'une infection (souvent hospitalière), ou non - mammite non infectieuse.
Les femmes primipares sont à risque de mammite parce qu'elles :
- il existe une imperfection physiologique des conduits des glandes mammaires
- tissu glandulaire sous-développé qui produit du lait
- mamelon sous-développé
- en plus il n'y a pas d'expérience
- Non ().
À propos de la période de lactation
La forme, la taille et la position des seins sont très individuelles, varient considérablement dans la fourchette normale et dépendent :
Voici les classes de médicaments les plus couramment utilisées dans le traitement de la mammite et quelques exemples de spécialités pharmacologiques ; Le médecin doit sélectionner le principe actif et la posture la plus appropriée pour le patient en fonction de la gravité de la maladie, de l'état de santé du patient et de sa réponse au traitement.
Antibiotiques : Des traitements antibactériens sont parfois prescrits pour éliminer les bactéries impliquées dans la mammite. L'antibiotique doit être prescrit par un médecin; les médicaments dont les substances actives sont sécrétées dans le lait, tels que le métronidazole et la tétracycline, doivent être évités. Les antibiotiques les plus couramment utilisés pour traiter la mammite sont.
- âge
- phases du cycle menstruel
- physique générale
- mode de vie
- l'état du système reproducteur féminin.
Anatomie des glandes mammaires
Le sein d'une femme a une structure lobée, les grands lobes sont séparés par des intervalles de tissu conjonctif en 20 à 40 segments, chacun constitué d'alvéoles. L'alvéole elle-même est tapissée d'un épithélium monocouche de type glandulaire avec un canal excréteur, qui sont interconnectés en grands canaux dans lesquels lait maternel. Les canaux lobaires, fusionnant les uns avec les autres, les canaux excréteurs s'ouvrent à l'extrémité du mamelon du sein.
Dans la région du bord des halos, les conduits ont des extensions appelées les sinus lactifères. Autour des structures glandulaires, l'espace du sein est rempli de tissu adipeux, qui détermine sa taille mais aussi sa forme, ainsi que le développement des lobules glandulaires eux-mêmes. Le sein d'une femme est entouré de tout un complexe de ganglions lymphatiques. Ainsi, lorsque le sein devient enflammé, il grossit et est douloureux. Ganglions lymphatiques dans lesquels la lymphe s'écoule du sein :
- axillaire (97 % d'écoulement)
- supraclaviculaire
- sous-clavière
- péristernal
- médiastinale et broncho-pulmonaire
Qu'advient-il du sein pendant la grossesse et immédiatement après la naissance du bébé
Synthèse et libération du lait maternel pour nourrir le bébé à partir du deuxième trimestre de la grossesse, lorsque la production de colostrum est progressivement activée.
- Le colostrum - plus proche du lactosérum que du lait ordinaire, avec une teneur élevée en protéines et en matières grasses, est sécrété jusqu'aux 2-3 premiers jours après la naissance du bébé, puis est remplacé par du lait de transition et mature.
- Quantité maximale de lait mûrit par 6 - 12 jours de la période post-partum.
- Période de stabilisation- lorsque la formation de la quantité optimale de lait allouée à la nutrition de l'enfant se produit, cette période dure les 3 à 6 premiers mois d'allaitement.
- Durée moyenne de lactation varie de 5 à 24 mois.
Pourquoi la mammite se produit-elle?
agents responsables de la mammite
Il existe 3 principaux agents responsables de la mammite de lactation, tout d'abord :
- 70% des femmes allaitantes atteintes de mammite ont Staphylococcus aureus
- staphylocoque albus
- streptocoque
En règle générale, ces agents infectieux sont résistants aux pénicillines. Moins souvent, le streptocoque β-hémolytique, l'entérocoque fécal, Escherichia coli, la pneumonie à Klebsiella, jusqu'à 1% de Mycobacterium tuberculosis sont semés. Le plus souvent, des anaérobies sont détectés, qui sont principalement représentés par des staphylocoques. De plus, le staphylocoque doré épidermique peut être semé dans les cultures, mais il n'est pas pathogène, il pénètre dans le lait des mamelons qui n'ont pas été traités avant le semis et ne provoque aucun processus purulent dans la poitrine.
infection
L'infection peut être à la fois communautaire et nosocomiale - elle se produit par contact avec du linge infecté, des articles de soins, etc. Le pronostic de l'infection nosocomiale sera plus difficile que celui de l'infection communautaire.
Porteurs adultes- avec la mammite classique après l'accouchement, la source de l'infection peut être des porteurs de bactéries latentes (plus souvent du personnel médical, des colocataires, de leurs proches), qui tombent malades avec des manifestations bénignes et effacées de pathologies inflammatoires purulentes ou infectieuses. On pense que 20 à 30% des personnes sont porteuses de Staphylococcus aureus.
Un nouveau-né - un bébé peut également devenir une source d'infection, qui peut être porteur de bacilles, et un patient atteint de maladies inflammatoires du nasopharynx, de la cavité buccale, du pharynx ou de la pyodermite (maladie cutanée pustuleuse).
Un coup de Staphylococcus aureus sur la peau de la poitrine ne suffit pas à l'apparition d'une mammite, pour son développement, la présence de facteurs provoquants est nécessaire:
Facteurs anatomiques locaux provoquant la mammite :
- défauts du mamelon - mamelon lobé, rétracté mamelon plat etc.
- mastopathie
- cicatrices rugueuses après des interventions chirurgicales (anciennes formes sévères de mammites, ablation de tumeurs bénignes, etc.).
Facteurs fonctionnels systémiques :
- déroulement anormal de la grossesse- toxicose tardive, menaces d'avortement, naissance prématurée
- pathologie de l'accouchement - perte de sang pendant l'accouchement, traumatisme du canal génital, retrait manuel du placenta, première naissance avec un gros fœtus
- complications post-partum- saignement, fièvre post-partum, exacerbation de maladies concomitantes.
Une diminution de la résistance des tissus à l'influence pathogène des micro-organismes dans le contexte d'une diminution du travail de l'immunité locale et générale après l'accouchement, l'hypovitaminose, les pathologies concomitantes, la pathologie de l'accouchement et de la grossesse créent des conditions favorables au développement de la mammite.
Le mécanisme d'apparition de la mammite
stase de lait
Lorsque le lait stagne, il contient une petite quantité de bactéries qui s'accumulent dans les conduits de la glande. Au fil du temps, le lait coagule et subit des processus de fermentation, ce qui provoque la destruction des cellules épithéliales tapissant les canaux galactophores et les alvéoles.
Le lait caillé, associé à des particules d'épithélium desquamé, bloque les passages du lait, provoquant une lactostase. Avec la stagnation, les bactéries se multiplient intensément et provoquent une inflammation infectieuse. Une augmentation de la pression dans la poitrine perturbe les processus de circulation sanguine - congestion veineuse. L'œdème contribue à une diminution de la réactivité globale du tissu, ce qui crée d'excellentes conditions pour la reproduction des bactéries.
L'inflammation entraîne une douleur importante du sein, ce qui complique naturellement l'expression du lait, créant un cercle vicieux : la lactostase augmente l'inflammation, l'inflammation exacerbe la lactostase.
Mamelons fissurés
L'infection, en règle générale, pénètre à travers les fissures des mamelons, l'infection est possible lors de l'expression du lait ou de l'allaitement, moins souvent l'infection se propage par le sang et la lymphe. Dans 25 à 31% des cas de toutes les mammites, des fissures du mamelon sont également enregistrées en même temps, ce qui permet de retracer la relation. Et bien que des fissures dans les mamelons soient présentes chez 23 à 65% de toutes les femmes allaitantes, lorsque la mammite ne se développe que chez 3 à 6%, néanmoins, la prévention de l'apparition de fissures sert de prévention simultanée du développement de la mammite.
La principale raison du développement des fissures du mamelon est une mauvaise fixation de l'enfant - une saisie incomplète du sein par l'enfant. Des soins mammaires inappropriés peuvent également contribuer à l'aggravation des crevasses (voir).
Souvent, c'est l'apparition de fissures dans les mamelons, le pompage forcé (et non la vidange complète du sein en même temps) qui provoque la lactostase et, par conséquent, la mammite.
Diagnostique
Si des symptômes de mammite apparaissent, une femme qui allaite doit contacter un gynécologue, un mammologue ou un chirurgien. Après avoir examiné le sein et évalué les plaintes de la patiente, le médecin peut se référer aux tests suivants :
- analyse d'urine et formule sanguine complète
- examen bactériologique (nombre de bactéries dans 1 ml) et cytologique (nombre de leucocytes) du lait des deux glandes
- en plus des symptômes cliniques, dans le diagnostic des formes initiales de mammite, les tests de laboratoire de la sécrétion seront importants sein féminin. Normalement, il a une réaction légèrement acide (pH - 6,8). L'inflammation provoque une modification de l'acidité du lait vers une augmentation du pH, qui peut s'expliquer par une augmentation de l'activité de la phosphatase alcaline.
Pour diagnostiquer les formes effacées de mammite lactationnelle, utilisez:
- Échographie (avec des formes destructrices de mammite) pour déterminer la localisation exacte de la zone purulente
- imagerie thermique, thermographie
- dans de rares cas, la mammographie est utilisée pour des indications graves
- ponction de l'infiltrat (avec des formes phlegmoneuses et abcédantes) suivie d'un examen bactériologique du pus.
Classification de la mammite
Selon les signes cliniques, le nombre de leucocytes et de bactéries dans l'analyse du lait maternel, on distingue :
- lactostase
- mammite non infectieuse
- mammite infectieuse
En utilisant uniquement les signes cliniques et les symptômes de la mammite, il est impossible de déterminer l'absence ou la présence d'une infection. En l'absence d'évacuation efficace du lait maternel, la mammite non infectieuse se transformera en mammite infectieuse, ce qui, à son tour, peut conduire à la formation d'un abcès. En pratique clinique, la classification suivante de la mammite est utilisée :
Selon le déroulement du processus inflammatoire :
|
Par état fonctionnel:
|
Selon la localisation et la profondeur de la lésion :
|
Selon la nature de l'inflammation :
|
Selon la prévalence du processus:
|
|
De plus, certaines maladies du sein ont des signes similaires aux symptômes de la mammite chez les femmes allaitantes, il faut donc les distinguer de :
- furoncles, anthrax
- abcès, phlegmon
- érysipèle, qui sont combinés en un seul concept - paramastite
- dans les mammites chroniques, le diagnostic différentiel avec (biopsie du matériel suspect et son examen histologique) est obligatoire.
Les symptômes
Quelle est la différence entre un engorgement mammaire et des seins pleins ? Lorsque le sein gonfle, le drainage lymphatique et veineux est difficile, la pression dans les conduits de lait augmente, les deux seins gonflent et gonflent. Une image similaire est avec un sein rempli de lait, mais il y a des différences :
- plein de lait Sein- dur au toucher, lourd, chaud, mais pas de gonflement ni de rougeur, et pas de surface brillante visible, le lait s'écoule spontanément du mamelon, le bébé est facile à téter et le lait s'écoule facilement.
- poitrine engorgée Douloureux, élargi, gonflé, semble gonflé et peut être brillant, avec des zones floues de peau rougie, le mamelon s'étire parfois jusqu'à un état plat, l'enfant a du mal à s'attacher au sein et aussi à téter, car le lait ne coule pas facilement du sein .
Forme séreuse de mammite, contrairement à la stagnation du lait
L'inflammation aiguë doit être distinguée de la simple stagnation du lait, dont les causes peuvent être: structure anormale du mamelon, frein court chez un enfant, mauvaise fixation, sous-développement des canaux galactophores chez les nullipares, pompage intempestif, production de lait intensive.
| lactostase | MAMMITES SÉREUSES | |
| Début de l'état | La lactostase aiguë est un processus bilatéral et se développe le plus souvent entre 3 et 5 jours après la naissance, c'est-à-dire au temps de la ruée vers le lait. | La stagnation du lait lorsque la microflore pyogénique est ajoutée pendant 2 à 4 jours, et parfois des jours, se transforme en une forme séreuse de mammite. Cela commence généralement brusquement :
|
| État de la glande, de la peau | Avec la stagnation, la formation ressemblant à une tumeur correspond aux contours des lobules de la glande mammaire, mobiles, avec des limites claires et une surface bosselée, et surtout, indolores et sans rougeur. | En raison de la présence d'un infiltrat, la taille du sein augmente, la palpation devient très douloureuse et l'infiltrat lui-même n'est pas clairement défini. |
| Pompage | Lorsqu'il est pressé, le lait est libéré librement - le pompage est indolore et après cela, un soulagement est toujours ressenti. | Le pompage est extrêmement douloureux et n'apporte aucun soulagement. |
| État général | L'état général d'une femme souffrant de stagnation aiguë s'est légèrement aggravé. La température corporelle, les analyses de sang et de laboratoire sur le lait sont dans les limites normales. Avec la stase du lait, les deux principaux signes cliniques d'inflammation sont absents : rougeur et fièvre. | Sous-fibrillation persistante 37-38C ou dans un processus aigu immédiatement 38-39C. Un test sanguin clinique montre des signes d'inflammation - une augmentation du nombre de leucocytes, une augmentation de la VS. |
Avec une mammite non infectieuse à un stade précoce, une guérison spontanée est possible - le phoque disparaît, la douleur diminue, la température revient à la normale. Avec un infectieux, en règle générale, sans traitement, le processus passe dans une phase d'infiltration. Les médecins conseillent de considérer tout engorgement grave des glandes mammaires avec une augmentation de la température corporelle comme le stade initial de la mammite afin de commencer le diagnostic et le traitement adéquat en temps opportun.
Il existe des cas où une lactostase banale survient avec une douleur intense au sein et une violation de l'état général de la femme, puis après une décantation soigneuse du lait après 3-4 heures, l'infiltrat est repalpé et examiné:
- Avec la lactostase, la température diminue, la douleur diminue et l'état revient à la normale.
- Avec une combinaison de mammite et de lactostase après 3-4 heures, l'infiltrat douloureux est palpable, l'état ne s'améliore pas, la température reste élevée.
Stade infiltrant
En l'absence de traitement adéquat, après 2 à 6 jours, le processus peut passer à une phase infiltrante, caractérisée par une plus grande sévérité des symptômes cliniques et une aggravation de l'état de la femme.
- Un infiltrat sans contours nets se forme dans le sein atteint.
- Le sein affecté augmente, la peau au-dessus de l'infiltrat ne rougit pas encore et il n'y a pas encore d'œdème, une glande affectée extrêmement douloureuse.
- Chez 80% des patients, la température corporelle monte à 38,0 - 41,0, avec un traitement, elle peut être réduite à 37-37,5C.
- Signes d'intoxication : faiblesse, maux de tête, manque d'appétit.
En l'absence de traitement, la forme infiltrante de la maladie après 4 à 5 jours passe à un stade destructeur, l'inflammation séreuse devient purulente et le tissu mammaire ressemble à un nid d'abeille avec du pus ou à une éponge imbibée de pus.
Destructrice - mammite purulente et gangreneuse
Une augmentation des symptômes généraux et locaux de l'inflammation indiquera le passage des formes initiales de mammite à un stade purulent, tandis que les signes d'intoxication purulente sont bien exprimés, car les toxines proviennent du foyer de l'inflammation dans le sang:
- La température corporelle est constamment maintenue à des niveaux élevés, des baisses de température de plusieurs degrés au cours de la journée sont caractéristiques. La température de la glande mammaire elle-même augmente également.
- Intoxication: l'appétit diminue, des maux de tête, une faiblesse apparaissent, le sommeil se détériore.
- La poitrine est tendue, élargie, l'infiltrat lui-même augmente de taille, a des contours nets, la peau de la poitrine devient rouge et chaque jour cela est de plus en plus prononcé.
- Dans l'une des zones de la glande, des symptômes de fluctuation apparaissent (mouvement de liquide / pus).
- Dans certains cas, il existe un attachement de lymphadénite régionale (une augmentation des ganglions lymphatiques les plus proches).
- Des abcès peuvent se former à la surface ou dans les sections profondes de la glande avec propagation ultérieure.
Il existe les formes suivantes de mammite destructrice :
- Abcès - avec la formation de cavités d'abcès (cavités remplies de pus), tandis qu'un ramollissement et un symptôme de fluctuations se font sentir dans la zone d'infiltrat (liquide débordant à la palpation).
- Phlegmoneux - gonflement important du sein et son augmentation massive, très douloureuse, la peau est rouge vif, peut-être même rouge bleuâtre, il y a souvent une rétraction du mamelon. L'hémoglobine de la femme est réduite et l'analyse d'urine s'aggrave.
- Abcès infiltrant- la présence d'un infiltrat dense, qui comprend de petits abcès de différentes tailles. Il coule plus fort qu'un abcès. Le symptôme de fluctuation est rare en raison du fait que les abcès ne grandes tailles et le compactage peut sembler uniforme.
- Gangreneuse - un état extrêmement grave d'une femme, caractérisé par une fièvre de 40 à 41º, une augmentation de la fréquence cardiaque à 120 - 130 battements / min, le sein augmente fortement en volume, un œdème cutané est noté, des cloques au contenu hémorragique sont déterminées à sa surface, des zones de nécrose sont déterminées. Progressivement, l'œdème se propage aux tissus environnants.
Devriez-vous continuer ou arrêter d'allaiter si vous avez une mammite?
Quant à la préservation de l'allaitement avec mammite, il y a quelques décennies, les recommandations des pédiatres et gynécologues étaient catégoriques : interrompre l'allaitement pendant la période de traitement de la mammite.
Aujourd'hui, la situation a tourné à 180 degrés et sans exception, toutes les spécialistes de l'allaitement exigent d'allaiter les bébés, quoi qu'il arrive. Il semble que la vérité, comme d'habitude, soit encore plus proche du milieu, ou du moins devrait être basée sur un ensemble d'arguments pour et contre. Il convient de faire la distinction entre l'alimentation du bébé avec ce lait et le maintien de la lactation en tant que tel :
Préservation de la lactation
La lactation doit être maintenue dans la mesure du possible, car un écoulement régulier de lait est très important, selon certains rapports, seulement dans 4% des cas, la mammite aiguë évolue vers un abcès ou une mammite purulente tout en maintenant la lactation et en nourrissant l'enfant.
Allaiter un bébé atteint de mammite
En ce qui concerne l'allaitement du bébé, il convient de peser les risques et les avantages pour le bébé de ne pas allaiter par rapport à l'impact du traitement de la mère. Dans chaque cas clinique, le problème est résolu individuellement :
- Pour les mammites non infectieuses, qui n'est pas si différent de la lactostase, l'allaitement ne peut pas être arrêté. Bien sûr, en conjonction avec un pompage rationnel (pas jusqu'à la dernière goutte, mais si nécessaire pour éviter l'hyperlactation), un massage thérapeutique doux et une thérapie anti-inflammatoire (ibuprofène, Traumeel, ultrasons).
- Si nous parlons sur le processus infectieux. Ici, il faut partir de la façon dont l'état général de la mère est prononcé (il est difficile de se nourrir avec une température de 40, des douleurs sauvages et une lymphadénite axillaire).
Le deuxième moment devient écoulement purulent des mamelons. Les monitrices d'allaitement prouvent obstinément que le pus n'est que des bactéries mortes et des globules blancs et qu'il n'est pas contre-indiqué d'en nourrir un enfant. Mais objectons-nous, pourquoi seme-t-on encore des écoulements purulents dans les laboratoires de bactériologie, procurant une bonne croissance bactérienne et déterminant la sensibilité des pathogènes aux antibiotiques ? Les écoulements purulents des mamelons doivent :
- ou pomper très soigneusement avant de nourrir
- ou devenir un obstacle à la poursuite de l'allaitement pendant la période de traitement de la mammite purulente.
Il est possible de maintenir la lactation pendant la période de traitement à l'aide d'un pompage régulier jusqu'à ce que le problème soit résolu, mais pendant cette période, nourrir l'enfant puis traiter les troubles intestinaux dans le contexte des staphylocoques obtenus pendant l'alimentation, ainsi que de la influence de l'antibiothérapie - celle-ci est extrêmement défavorable pour le bébé, longue et coûteuse.
Presque tous les médicaments antibactériens administrés à une femme qui allaite pénètrent dans le lait maternel et dans le corps d'un enfant, ayant un effet indésirable - réactions toxiques et allergiques, souffrent microflore normale GIT.
Selon les différents groupes pharmaceutiques, certains antibiotiques pénètrent facilement dans le lait et créent des concentrations élevées de substances actives, tandis que d'autres passent en petites quantités, ce qui ne représente pas une menace réelle pour le bébé et est donc approuvé pour une utilisation pendant l'allaitement.
Un traitement conservateur
Selon l'état du patient, le traitement peut être effectué à la fois dans un hôpital et en ambulatoire. Sur le étapes initiales une thérapie conservatrice complexe est effectuée lorsque:
- la maladie ne dure pas plus de 3 jours
- l'état général de la femme est relativement satisfaisant
- aucun symptôme évident d'inflammation purulente
- température inférieure à 37,5 C
- sensibilité modérée des seins
- le test sanguin général est normal.
Puisque la lactostase est la cause principale et le facteur aggravant, il est important de vider efficacement les glandes mammaires, donc le lait doit être exprimé toutes les 3 heures, d'abord avec poitrine saine, puis avec l'affecté. Traitement de la mammite :
- Alimentation régulière ou pompage pour résoudre la lactostase en combinaison avec un massage.
- Antibiotiques à large spectre pour la mammite infectieuse
- Thérapie symptomatique - anti-inflammatoires non stéroïdiens (), antispasmodiques ()
- Gel Traumeel pour les mammites non infectieuses.
Un jour plus tard, avec une dynamique positive, la physiothérapie est prescrite - thérapie UHF, ultrasons, ils favorisent la résorption de l'infiltrat inflammatoire et normalisent les fonctions de la glande mammaire. Le traitement à domicile consiste à examiner une femme toutes les 24 à 48 heures, en l'absence de dynamique positive et de réponse à l'antibiothérapie, la femme doit être hospitalisée.
Antibiotiques pour traiter la mammite
Une fois la mammite de lactation diagnostiquée :
- femme Chauffer, état général sévère
- il y a des mamelons fissurés et des signes de mammite
- la condition ne s'améliore pas un jour après la normalisation de la sortie de lait.
un traitement antibiotique doit être instauré pour garantir des résultats optimaux. Même le moindre retard dans la prescription du traitement augmentera le risque de formation d'abcès. La durée du traitement est déterminée sur une base individuelle, le cours moyen est de 7 jours. Groupes d'antibiotiques :
- Pénicillines
Pénétrer dans le lait d'une femme en quantité limitée. La concentration de benzylpénicillines dans le lait, comparée à la concentration dans le sérum, est dix fois moindre. La même règle est typique pour les pénicillines semi-synthétiques. Dans les processus inflammatoires, la transition de ces composants dans le lait est réduite. Un degré relativement faible de diffusion dans le lait est caractéristique des pénicillines à large spectre. L'indice des pénicillines est nettement inférieur à 1.
- Céphalosporines
Les données suggèrent un passage limité dans le lait. La concentration maximale chez la femme en bonne santé, une heure après l'administration, est de 2,6 % de la concentration maximale dans le sérum sanguin. Avec l'inflammation, il y a une augmentation du passage de l'antibiotique dans le lait maternel. Il existe des preuves d'une mauvaise excrétion des céphalosporines de deuxième et troisième génération dans le lait maternel. Malgré le fait que l'indice est également inférieur à un, mais sa valeur dépasse celle des pénicillines.
- Macrolides
Pénètre à des concentrations relativement élevées, atteignant en moyenne 50% du niveau dans le sérum sanguin. Mais en même temps, il n'y a aucun effet négatif sur la pénétration des macrolides dans le corps de l'enfant.
- Aminoglycosides
La plupart des représentants ne pénètrent pas bien dans le lait maternel et à de faibles concentrations. Mais encore, aucune étude officielle n'a été menée, car les médicaments sont interdits pendant la grossesse et l'allaitement en raison de leur néphrotoxicité. La concentration dans le lait maternel est de 30 % de la concentration dans le sang, mais il peut y avoir un effet sur la microflore intestinale des nouveau-nés.
- Fluoroquinolones
Tous les représentants de ce groupe pharmaceutique passent dans le lait maternel, mais des études strictement contrôlées n'ont pas été menées. L'utilisation de médicaments de ce groupe pendant la grossesse et l'allaitement n'est pas recommandée en raison du risque élevé de toxicité.
Médicaments de choix sans arrêt de l'allaitement : amoxicilline, augmentine (amoxiclav avec prudence lorsque le bénéfice pour la mère prédomine sur le préjudice pour le bébé), des céphalosporines - céphalexine. Inadmissible lors de l'alimentation d'un enfant : sulfamides, lincosamines, tétracyclines, fluoroquinolones.
Est-il possible de faire des compresses pour la mammite, d'utiliser des pommades ?
Lorsque les premiers signes de lactostase ou de mammite apparaissent, vous devez consulter un médecin, établir un diagnostic, déterminer le stade de la maladie et discuter des options de traitement.
Mammite non infectieuse- les compresses chauffantes ne peuvent être utilisées que pour les lactostases et mammites non infectieuses en traitement complexe. Il est possible d'utiliser des pansements semi-alcoolisés sur la zone touchée la nuit, des feuilles de chou au miel, des feuilles de bardane, etc. Après la compresse, la poitrine est rincée eau chaude. Vous pouvez également utiliser le gel homéopathique Traumeel.
Avec mammite purulente des compresses chaudes et l'utilisation de pommades peuvent aggraver l'évolution de la maladie et ne sont donc pas recommandées.
Opération
Souvent, malgré la mise en œuvre active d'un traitement conservateur avec des médicaments antimicrobiens, environ 4 à 10% des mammites en développement peuvent passer à des stades purulents ou destructeurs. De telles complications nécessitent un traitement chirurgical immédiat et actif, qui ne sera effectué que pendant l'hospitalisation.
La zone de l'abcès est ouverte pour éliminer le pus des tissus et la plaie est activement lavée avec des antiseptiques, suivie d'un drainage. La procédure est réalisée sous anesthésie générale. De plus, à titre d'étude supplémentaire, afin de procéder à un diagnostic différentiel, un petit fragment des parois de la zone de l'abcès est envoyé pour un examen histologique, car. processus peut être combiné avec une tumeur maligne.
La prévention
Consulter un médecin plus tôt au moindre soupçon minimise le risque de développer une mammite purulente. Dans la période post-partum, une femme qui allaite doit être étroitement surveillée dans le but d'un diagnostic précoce de la lactostase et de la mammite. Prévention de base :
- N'utilisez que des sous-vêtements d'allaitement confortables
- Mieux vaut allaiter à la demande
- En cas d'hyperlactation, exprimer un peu de lait avant la tétée
- Attachez le bébé correctement, surveillez la bonne prise du sein par le bébé
- Ne raccourcissez pas votre temps d'alimentation
- Mieux vaut dormir sur le côté ou sur le dos
- Nourrir la nuit, éviter les grosses pauses nocturnes
- Ne pas trop refroidir la poitrine et la protéger des blessures
- Prévenez l'apparition de mamelons fissurés et traitez-les en temps opportun.
Il est obligatoire de respecter le régime sanitaire et hygiénique. Identifier et désinfecter en temps opportun les foyers d'infection dans le corps de la mère (dents cariées, amygdales, sinus).