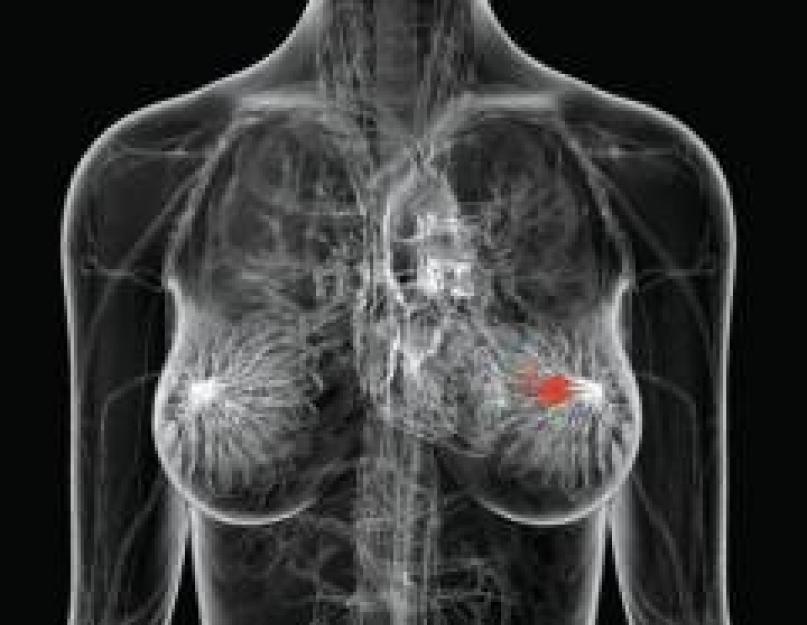
स्तन कैंसर (कार्सिनोमा)- स्तन ग्रंथियों का सबसे आम घातक ट्यूमर।
रोग एक उच्च प्रसार की विशेषता है। विकसित देशों में, यह 10% महिलाओं में होता है। यूरोप सबसे आगे है। जापान में स्तन कैंसर का प्रसार सबसे कम है।
स्तन कैंसर पर कुछ महामारी विज्ञान के आंकड़े:
- रोग के अधिकांश मामले 45 वर्ष की आयु के बाद दर्ज किए जाते हैं;
- 65 वर्षों के बाद, स्तन कार्सिनोमा विकसित होने का जोखिम 5.8 गुना बढ़ जाता है, और कम उम्र (30 वर्ष तक) की तुलना में यह 150 गुना बढ़ जाता है;
- सबसे अधिक बार घाव स्तन ग्रंथि के ऊपरी बाहरी भाग में, बगल के करीब स्थानीयकृत होता है;
- स्तन कार्सिनोमा वाले सभी रोगियों में से 99% महिलाएं हैं, 1% पुरुष हैं;
- बच्चों में रोग के पृथक मामलों का वर्णन किया गया है;
- इस नियोप्लाज्म में मृत्यु दर अन्य सभी घातक ट्यूमर का 19 - 25% है;
- स्तन कैंसर आज महिलाओं में सबसे आम ट्यूमर में से एक है।
फिलहाल दुनिया भर में इसके मामलों में इजाफा हो रहा है। साथ ही, कई विकसित देशों में सुव्यवस्थित स्क्रीनिंग (महिलाओं की सामूहिक परीक्षा) और जल्दी पता लगाने के कारण गिरावट का रुझान है।
स्तन कैंसर के कारण
ऐसे कई कारक हैं जो स्तन कैंसर के विकास में योगदान करते हैं। लेकिन उनमें से लगभग सभी दो प्रकार के विकारों से जुड़े हैं: महिला सेक्स हार्मोन (एस्ट्रोजेन) या आनुवंशिक विकारों की बढ़ी हुई गतिविधि।स्तन कैंसर के विकास के जोखिम को बढ़ाने वाले कारक:
- महिला;
- प्रतिकूल आनुवंशिकता (करीबी रिश्तेदारों में रोग के मामलों की उपस्थिति);
- 12 वर्ष की आयु से पहले मासिक धर्म की शुरुआत या 55 वर्ष के बाद उनका अंत, 40 से अधिक वर्षों तक उनकी उपस्थिति (यह एस्ट्रोजन गतिविधि में वृद्धि को इंगित करता है);
- 35 साल के बाद पहली बार गर्भावस्था या इसकी शुरुआत नहीं;
- अन्य अंगों में घातक ट्यूमर (गर्भाशय, अंडाशय, लार ग्रंथियों में);
- जीन में विभिन्न उत्परिवर्तन;
- आयनकारी विकिरण (विकिरण) का प्रभाव: विभिन्न रोगों के लिए विकिरण चिकित्सा, एक बढ़ी हुई विकिरण पृष्ठभूमि वाले क्षेत्र में रहना, तपेदिक के लिए बार-बार फ्लोरोग्राफी, व्यावसायिक खतरे, आदि;
- स्तन ग्रंथियों के अन्य रोग: सौम्य ट्यूमर, मास्टोपाथी के गांठदार रूप;
- कार्सिनोजेन्स की क्रिया (रसायन जो घातक ट्यूमर को भड़का सकते हैं), कुछ वायरस (अब तक, इन बिंदुओं का खराब अध्ययन किया गया है);
- लम्बी महिला;
- कम शारीरिक गतिविधि;
- शराब का दुरुपयोग, धूम्रपान;
- उच्च खुराक में और लंबे समय तक हार्मोन थेरेपी;
- हार्मोनल गर्भ निरोधकों का निरंतर उपयोग;
आमतौर पर, स्तन ग्रंथियों के घातक ट्यूमर विषम होते हैं। वे विभिन्न प्रकार की कोशिकाओं से बने होते हैं जो विभिन्न दरों पर गुणा करते हैं और उपचार के लिए अलग तरह से प्रतिक्रिया करते हैं। इस संबंध में, यह भविष्यवाणी करना अक्सर मुश्किल होता है कि रोग कैसे विकसित होगा। कभी-कभी सभी लक्षण तेजी से बढ़ते हैं, और कभी-कभी ट्यूमर धीरे-धीरे बढ़ता है, जिससे लंबे समय तक ध्यान देने योग्य गड़बड़ी नहीं होती है।
स्तन कैंसर के पहले लक्षण
 अन्य घातक ट्यूमर की तरह, प्रारंभिक अवस्था में स्तन कैंसर का पता लगाना बहुत मुश्किल होता है। लंबे समय तक, रोग किसी भी लक्षण के साथ नहीं होता है। इसके लक्षण अक्सर संयोग से खोजे जाते हैं।
अन्य घातक ट्यूमर की तरह, प्रारंभिक अवस्था में स्तन कैंसर का पता लगाना बहुत मुश्किल होता है। लंबे समय तक, रोग किसी भी लक्षण के साथ नहीं होता है। इसके लक्षण अक्सर संयोग से खोजे जाते हैं। लक्षण जिनके लिए तत्काल चिकित्सा ध्यान देने की आवश्यकता होती है:
- स्तन दर्द जिसका कोई स्पष्ट कारण नहीं है और लंबे समय तक बना रहता है;
- लंबे समय तक बेचैनी की भावना;
- स्तन ग्रंथि में सील;
- स्तन के आकार और आकार में परिवर्तन, सूजन, विकृति, विषमता की उपस्थिति;
- निप्पल विकृति: अक्सर यह पीछे हट जाता है;
- निप्पल से स्राव: खूनी या पीला;
- एक निश्चित स्थान पर त्वचा में परिवर्तन: यह पीछे हट जाता है, छीलने लगता है या झुर्रीदार हो जाता है, इसका रंग बदल जाता है;
- एक डिंपल, एक अवसाद जो स्तन ग्रंथि पर दिखाई देता है, यदि आप अपना हाथ ऊपर उठाते हैं;
- बगल में सूजन लिम्फ नोड्स, कॉलरबोन के ऊपर या नीचे;
- कंधे में सूजन, स्तन ग्रंथि के क्षेत्र में।
- नियमित स्व-परीक्षा। एक महिला को अपने स्तनों की ठीक से जांच करने और घातक नियोप्लाज्म के पहले लक्षणों की पहचान करने में सक्षम होना चाहिए।
- डॉक्टर के पास नियमित दौरा। साल में कम से कम एक बार मैमोलॉजिस्ट (स्तन रोगों के विशेषज्ञ) के पास जाना जरूरी है।
- 40 वर्ष से अधिक उम्र की महिलाओं को नियमित रूप से मैमोग्राफी कराने की सलाह दी जाती है, एक एक्स-रे परीक्षा जिसका उद्देश्य स्तन कैंसर का जल्द पता लगाना है।
अपने स्तनों की स्वयं जांच कैसे करें?
स्तन ग्रंथियों की स्व-परीक्षा में लगभग 30 मिनट लगते हैं। इसे महीने में 1-2 बार करना चाहिए। कभी-कभी पैथोलॉजिकल परिवर्तन तुरंत महसूस नहीं होते हैं, इसलिए यह सलाह दी जाती है कि एक डायरी रखें और उसमें प्रत्येक आत्म-परीक्षा के परिणामों के आधार पर डेटा, अपनी भावनाओं को नोट करें।स्तन ग्रंथियों का निरीक्षण मासिक धर्म चक्र के 5 वें - 7 वें दिन किया जाना चाहिए, अधिमानतः उसी दिन।
दृश्य निरीक्षण
यह एक दर्पण के साथ एक गर्म, उज्ज्वल कमरे में किया जाना चाहिए। कमर तक कपड़े उतारें और शीशे के ठीक सामने खड़े हों, ताकि आप गरजती हुई छाती को स्पष्ट रूप से देख सकें। आराम करें और अपनी सांस को भी बाहर निकालें। निम्नलिखित बिंदुओं पर ध्यान दें:- क्या दाएं और बाएं स्तन ग्रंथियां सममित हैं?
- क्या एक स्तन ग्रंथि दूसरे की तुलना में बढ़ गई है (यह याद रखने योग्य है कि सामान्य रूप से दाएं और बाएं स्तन ग्रंथियों का आकार थोड़ा भिन्न हो सकता है)?
- क्या त्वचा सामान्य दिखती है, क्या बदले हुए रूप के साथ कोई संदिग्ध क्षेत्र हैं?
- क्या निपल्स ठीक दिखते हैं?
- कुछ और संदिग्ध नहीं देखा?
भावना
 छाती को महसूस करना खड़े या लेटने की स्थिति में किया जा सकता है, जो भी अधिक सुविधाजनक हो। यदि संभव हो तो इसे दो स्थितियों में करना बेहतर है। परीक्षा उंगलियों से की जाती है। छाती पर दबाव बहुत मजबूत नहीं होना चाहिए: यह पर्याप्त होना चाहिए ताकि स्तन ग्रंथियों की स्थिरता में परिवर्तन महसूस किया जा सके।
छाती को महसूस करना खड़े या लेटने की स्थिति में किया जा सकता है, जो भी अधिक सुविधाजनक हो। यदि संभव हो तो इसे दो स्थितियों में करना बेहतर है। परीक्षा उंगलियों से की जाती है। छाती पर दबाव बहुत मजबूत नहीं होना चाहिए: यह पर्याप्त होना चाहिए ताकि स्तन ग्रंथियों की स्थिरता में परिवर्तन महसूस किया जा सके। पहले एक स्तन ग्रंथि महसूस होती है, फिर दूसरी। निप्पल से शुरू करें, फिर उंगलियों को बाहर की ओर ले जाएं। सुविधा के लिए, आप एक दर्पण के सामने महसूस कर सकते हैं, सशर्त रूप से स्तन ग्रंथि को 4 भागों में विभाजित कर सकते हैं।
ध्यान देने योग्य क्षण:
स्तन ग्रंथियों की सामान्य स्थिरता - क्या यह पिछली परीक्षा के बाद से घनी हो गई है?
- ग्रंथि के ऊतक में मुहरों, नोड्स की उपस्थिति;
- परिवर्तन की उपस्थिति, निप्पल में सील;

यदि परिवर्तन पाए जाते हैं, तो किसी एक विशेषज्ञ से संपर्क करें:
 स्व-परीक्षा की मदद से, न केवल स्तन कैंसर, बल्कि सौम्य नियोप्लाज्म, मास्टोपाथी का भी पता लगाना संभव है। यदि आपको कुछ संदिग्ध लगता है, तो यह एक घातक ट्यूमर की उपस्थिति का संकेत नहीं देता है। एक सटीक निदान केवल जांच के बाद ही स्थापित किया जा सकता है।
स्व-परीक्षा की मदद से, न केवल स्तन कैंसर, बल्कि सौम्य नियोप्लाज्म, मास्टोपाथी का भी पता लगाना संभव है। यदि आपको कुछ संदिग्ध लगता है, तो यह एक घातक ट्यूमर की उपस्थिति का संकेत नहीं देता है। एक सटीक निदान केवल जांच के बाद ही स्थापित किया जा सकता है। स्तन कैंसर के शीघ्र निदान के उद्देश्य से, 40 वर्ष से अधिक उम्र की महिलाओं को सालाना तीन अध्ययनों से गुजरने की सलाह दी जाती है:
- मैमोग्राफी - स्तन का एक्स-रे। ऊतक में मौजूदा मुहरों का पता चलता है। आधुनिक विधि डिजिटल मैमोग्राफी है।
- महिला सेक्स हार्मोन के स्तर का निर्धारण - एस्ट्रोजेन। यदि यह अधिक है, तो स्तन कैंसर होने का खतरा बढ़ जाता है।
- ओंकोमार्कर सीए 15-3 एक पदार्थ है जो स्तन कार्सिनोमा कोशिकाओं द्वारा निर्मित होता है।
स्तन कैंसर के विभिन्न रूपों के लक्षण और प्रकटन
| स्तन कैंसर का गांठदार रूप | स्तन ग्रंथि की मोटाई में एक दर्द रहित घना गठन होता है। यह गोल हो सकता है या अनियमित आकार का हो सकता है, यह अलग-अलग दिशाओं में समान रूप से बढ़ता है। ट्यूमर को आसपास के ऊतकों में मिलाया जाता है, इसलिए, जब एक महिला अपने हाथ उठाती है, तो संबंधित स्थान पर स्तन ग्रंथि पर एक अवसाद बन जाता है। ट्यूमर के क्षेत्र में त्वचा झुर्रीदार होती है। बाद की अवस्थाओं में इसकी सतह नींबू के छिलके जैसी होने लगती है, उस पर छाले पड़ जाते हैं। समय के साथ, ट्यूमर स्तन के आकार में वृद्धि की ओर जाता है। गांठदार स्तन कैंसर कैसा दिखता है? |
| एडिमा-घुसपैठ का रूप | स्तन कैंसर का यह रूप युवा महिलाओं में सबसे आम है। दर्द अक्सर अनुपस्थित या हल्का होता है। एक सील है जो स्तन के लगभग पूरे आयतन पर कब्जा कर लेती है। लक्षण:
 |
| खोल कैंसर | ट्यूमर पूरे ग्रंथि ऊतक और वसा ऊतक के माध्यम से बढ़ता है। कभी-कभी प्रक्रिया विपरीत दिशा में जाती है, दूसरी स्तन ग्रंथि में। लक्षण:
|
| पगेट का कैंसर | 3-5% मामलों में स्तन कैंसर का एक विशेष रूप होता है। लक्षण:
|
स्तन कैंसर ग्रेड
स्तन कैंसर की डिग्री आम तौर पर स्वीकृत टीएनएम प्रणाली के अनुसार निर्धारित की जाती है, जिसमें प्रत्येक अक्षर का एक पदनाम होता है:- टी प्राथमिक ट्यूमर की स्थिति है;
- एम - अन्य अंगों को मेटास्टेस;
- एन - क्षेत्रीय लिम्फ नोड्स में मेटास्टेस।
| ट्यूमर प्रक्रिया की डिग्री | मुख्य विशेषताएं |
| टी एक्स | ट्यूमर की स्थिति का आकलन करने के लिए डॉक्टर के पास पर्याप्त डेटा नहीं है। |
| टी0 | स्तन में कोई ट्यूमर नहीं पाया गया। |
| टी1 | सबसे बड़े आयाम में 2 सेमी से कम का ट्यूमर। |
| T2 | सबसे बड़े आयाम में 2 से 5 सेमी मापने वाला ट्यूमर |
| टी3 | 5 सेमी से बड़ा ट्यूमर। |
| टी -4 | एक ट्यूमर जो छाती की दीवार या त्वचा में विकसित हो गया है। |
| एन |
|
| एन एक्स | लिम्फ नोड्स की स्थिति का आकलन करने के लिए डॉक्टर के पास पर्याप्त जानकारी नहीं है। |
| एन0 | लिम्फ नोड्स में प्रक्रिया के प्रसार का संकेत देने वाले कोई संकेत नहीं हैं। |
| एन 1 | मेटास्टेस इन अक्षीय लिम्फ नोड्स, एक या अधिक में। इस मामले में, लिम्फ नोड्स त्वचा को मिलाप नहीं करते हैं, वे आसानी से विस्थापित हो जाते हैं। |
| एन 2 | एक्सिलरी लिम्फ नोड्स में मेटास्टेस। इस मामले में, नोड्स को एक दूसरे या आसपास के ऊतकों में मिलाप किया जाता है, उन्हें स्थानांतरित करना मुश्किल होता है। |
| एन 3 | मेटास्टेस इन पेरिस्टर्नल लिम्फ नोड्सप्रभावित पक्ष पर। |
| एम |
|
| एम एक्स | डॉक्टर के पास कोई डेटा नहीं है जो अन्य अंगों में ट्यूमर मेटास्टेस का न्याय करने में मदद करेगा। |
| एम 0 | अन्य अंगों में मेटास्टेस के कोई संकेत नहीं हैं। |
| एम1 | दूर के मेटास्टेस की उपस्थिति। |
बेशक, एक परीक्षा के बाद केवल एक डॉक्टर टीएनएम वर्गीकरण के अनुसार ट्यूमर को एक या दूसरे चरण में विशेषता दे सकता है। इससे उपचार की आगे की रणनीति पर निर्भर करेगा।
ट्यूमर के स्थान के आधार पर वर्गीकरण:
- स्तन की त्वचा;
- निप्पल और एरोला (निप्पल के आसपास की त्वचा);
- स्तन के ऊपरी भीतरी चतुर्थांश;
- स्तन के निचले भीतरी चतुर्थांश;
- स्तन के ऊपरी बाहरी चतुर्थांश;
- स्तन के निचले बाहरी चतुर्थांश;
- स्तन ग्रंथि के पीछे का अक्षीय भाग;
- ट्यूमर का स्थान निर्धारित नहीं किया जा सकता है।
स्तन कैंसर निदान
निरीक्षण
 स्तन के घातक ट्यूमर का निदान एक ऑन्कोलॉजिस्ट या मैमोलॉजिस्ट द्वारा एक परीक्षा से शुरू होता है।
स्तन के घातक ट्यूमर का निदान एक ऑन्कोलॉजिस्ट या मैमोलॉजिस्ट द्वारा एक परीक्षा से शुरू होता है। जांच के दौरान डॉक्टर:
- महिला से विस्तार से पूछें, बीमारी के पाठ्यक्रम के बारे में पूरी जानकारी प्राप्त करने का प्रयास करें, वे कारक जो इसकी घटना में योगदान कर सकते हैं;
- प्रवण स्थिति में स्तन ग्रंथियों की जांच और तालमेल (तालु) करेंगे, हथियार उठाए और नीचे खड़े होंगे।
वाद्य निदान के तरीके
| निदान विधि | विवरण | इसे कैसे किया जाता है? | |
| मैमोग्राफी- निदान का एक खंड जो संबंधित है गैर इनवेसिव(बिना चीरे और पंचर के) स्तन ग्रंथि की आंतरिक संरचना की जांच करके। | |||
| एक्स-रे मैमोग्राफी | कम-तीव्रता वाले विकिरण उत्पन्न करने वाले उपकरणों का उपयोग करके स्तन की एक्स-रे परीक्षा की जाती है। आज, मैमोग्राफी को स्तन के घातक नवोप्लाज्म के शुरुआती निदान का मुख्य तरीका माना जाता है। 92% की सटीकता है। यूरोप में, 45 वर्ष से अधिक आयु की सभी महिलाओं के लिए नियमित रूप से एक्स-रे मैमोग्राफी अनिवार्य है। रूस में, 40 वर्ष से अधिक उम्र की महिलाओं के लिए यह अनिवार्य है, लेकिन व्यवहार में यह सभी द्वारा नहीं किया जाता है। एक्स-रे मैमोग्राफी की मदद से 2-5 सेमी के आकार के ट्यूमर का सबसे अच्छा पता लगाया जाता है। एक घातक नवोप्लाज्म का एक अप्रत्यक्ष संकेत बड़ी संख्या में कैल्सीफिकेशन है - कैल्शियम लवण का संचय, जो चित्रों में अच्छी तरह से विपरीत है। यदि वे 15 प्रति सेमी 2 से अधिक पाए जाते हैं, तो यह आगे की परीक्षा का एक कारण है।  | अध्ययन एक पारंपरिक एक्स-रे की तरह ही किया जाता है। महिला को कमर तक उतार दिया जाता है, एक विशेष टेबल के खिलाफ झुक जाता है, उस पर अपनी स्तन ग्रंथि लगा देता है, जिसके बाद एक तस्वीर ली जाती है। एक्स-रे मैमोग्राफी उपकरणों को डब्ल्यूएचओ द्वारा स्थापित आवश्यकताओं का पालन करना चाहिए। एक्स-रे मैमोग्राफी के प्रकार:
 |
|
| एमआरआई मैमोग्राफी | एमआरआई मैमोग्राफी चुंबकीय अनुनाद इमेजिंग का उपयोग कर स्तन ग्रंथियों का एक अध्ययन है। एक्स-रे टोमोग्राफी पर एमआरआई मैमोग्राफी के लाभ:
 | अध्ययन से पहले, आपको सभी धातु की वस्तुओं को अपने आप से हटा देना चाहिए। आप कोई भी इलेक्ट्रॉनिक्स नहीं ले सकते, क्योंकि डिवाइस द्वारा उत्पन्न चुंबकीय क्षेत्र इसे निष्क्रिय कर सकता है। यदि रोगी के पास कोई धातु प्रत्यारोपण (पेसमेकर, संयुक्त कृत्रिम अंग, आदि) है, तो आपको डॉक्टर को चेतावनी देने की आवश्यकता है - यह अध्ययन के लिए एक contraindication है। रोगी को उपकरण में क्षैतिज स्थिति में रखा जाता है। पूरे अध्ययन के दौरान उसे एक स्थिर स्थिति में होना चाहिए। समय डॉक्टर द्वारा निर्धारित किया जाता है। |
|
| अल्ट्रासाउंड मैमोग्राफी | अल्ट्रासाउंड परीक्षा वर्तमान में स्तन ग्रंथियों के घातक नवोप्लाज्म के निदान के लिए एक अतिरिक्त विधि है, हालांकि रेडियोग्राफी पर इसके कई फायदे हैं। उदाहरण के लिए, यह आपको विभिन्न अनुमानों में तस्वीरें लेने की अनुमति देता है, शरीर पर हानिकारक प्रभाव नहीं डालता है। स्तन कैंसर में अल्ट्रासाउंड निदान के उपयोग के लिए मुख्य संकेत:
| प्रक्रिया पारंपरिक अल्ट्रासाउंड से अलग नहीं है। डॉक्टर एक विशेष सेंसर का उपयोग करता है जो स्तन ग्रंथि पर लगाया जाता है। छवि मॉनिटर को प्रेषित की जाती है, रिकॉर्ड की जा सकती है या मुद्रित की जा सकती है। स्तन ग्रंथियों की अल्ट्रासाउंड परीक्षा के दौरान डॉप्लरोग्राफी और डुप्लेक्स स्कैनिंग की जा सकती है। |
|
| कंप्यूटेड टोमोमोग्राफी | अध्ययन स्तन ग्रंथियों की एक गणना टोमोग्राफी है। एक्स-रे मैमोग्राफी की तुलना में कंप्यूटेड टोमोमोग्राफी के लाभ:
अध्ययन एक्स-रे मैमोग्राफी से भी बदतर है, छोटी संरचनाओं और कैल्सीफिकेशन का खुलासा करता है।  | अध्ययन पारंपरिक कंप्यूटेड टोमोग्राफी की तरह ही किया जाता है। रोगी को तंत्र के अंदर एक विशेष मेज पर रखा जाता है। यह पूरे अध्ययन के दौरान गतिहीन रहना चाहिए। |
|
| बायोप्सी- माइक्रोस्कोप के तहत बाद की जांच के साथ स्तन ऊतक के एक टुकड़े का छांटना। |
|||
| सुई बायोप्सी | तकनीक की सटीकता 80 - 85% है। 20 - 25% मामलों में, गलत परिणाम प्राप्त होता है। | एक सिरिंज या एक विशेष सक्शन गन का उपयोग करके अनुसंधान के लिए स्तन ऊतक का एक टुकड़ा प्राप्त किया जाता है। प्रक्रिया स्थानीय संज्ञाहरण के तहत की जाती है। सुई की मोटाई के आधार पर, दो प्रकार की पंचर बायोप्सी होती है:
 |
|
| ट्रेपैनोबायोप्सी | स्तन ग्रंथियों की ट्रेपैनोबायोप्सी उन मामलों में की जाती है जहां अनुसंधान के लिए अधिक सामग्री प्राप्त करना आवश्यक होता है। डॉक्टर को एक स्तंभ के रूप में स्तन ऊतक का एक टुकड़ा प्राप्त होता है। | ट्रेपैनोबायोप्सी एक विशेष उपकरण का उपयोग करके किया जाता है जिसमें एक खराद का धुरा के साथ एक प्रवेशनी होता है, जिसमें एक कटर के साथ एक रॉड डाली जाती है। हस्तक्षेप स्थानीय संज्ञाहरण के तहत किया जाता है। सर्जन त्वचा में एक चीरा लगाता है और इसके माध्यम से एक ट्रेपैनोबायोप्सी उपकरण सम्मिलित करता है। जब कृन्तक की नोक ट्यूमर तक पहुँचती है, तो उसे प्रवेशनी से बाहर निकाला जाता है। कैनुला की मदद से ऊतकों का एक स्तंभ काट दिया जाता है, और इसे हटा दिया जाता है। सामग्री प्राप्त करने के बाद, कैंसर कोशिकाओं के प्रसार को रोकने के लिए घाव को सावधानीपूर्वक जमाया जाता है। प्रयोगशाला में एक अध्ययन के दौरान, ट्यूमर कोशिकाओं की स्टेरॉयड हार्मोन (जिसमें एस्ट्रोजेन शामिल हैं) के प्रति संवेदनशीलता का निर्धारण करना संभव है। यह उपचार रणनीति के आगे चुनाव में मदद करता है।  |
|
| एक्सिसनल बायोप्सी | छांटना - आसपास के ऊतकों के साथ ट्यूमर को पूरी तरह से हटाना। पूरे द्रव्यमान को विश्लेषण के लिए प्रयोगशाला में भेजा जाता है। यह चीरा की सीमा पर ट्यूमर कोशिकाओं का पता लगाना संभव बनाता है, ट्यूमर की सेक्स हार्मोन की संवेदनशीलता का अध्ययन करने के लिए। | ऑपरेशन के दौरान सर्जन आसपास के ऊतकों के साथ ट्यूमर को हटा देता है। इस प्रकार, एक्सिसनल बायोप्सी एक चिकित्सीय और नैदानिक प्रक्रिया दोनों है। |
|
| स्टीरियोटैक्टिक बायोप्सी | स्टीरियोटैक्टिक बायोप्सी के दौरान, एक सुई के माध्यम से कई अलग-अलग स्थानों से नमूने लिए जाते हैं। | प्रक्रिया एक पारंपरिक सुई बायोप्सी जैसा दिखता है। यह हमेशा एक्स-रे मैमोग्राफी के नियंत्रण में किया जाता है। सुई को एक निश्चित स्थान पर डाला जाता है, एक नमूना प्राप्त किया जाता है, फिर इसे बोया जाता है, झुकाव का कोण बदल दिया जाता है और इसे फिर से डाला जाता है, इस बार एक अलग जगह पर। कई नमूने प्राप्त किए जाते हैं, जिससे निदान अधिक सटीक हो जाता है। |
|
स्तन कैंसर के निदान के लिए प्रयोगशाला के तरीके
| पढाई करना | विवरण | क्रियाविधि |
| रक्त में ओंकोमार्कर CA 15-3 का निर्धारण (syn.: कार्बोहाइड्रेट प्रतिजन 15-3, कार्बोहाइड्रेट प्रतिजन 15-3, कैंसर प्रतिजन 15-3) | ट्यूमर मार्कर विभिन्न पदार्थ होते हैं जो घातक नियोप्लाज्म के दौरान रक्त में निर्धारित होते हैं। विभिन्न ट्यूमर के अपने ट्यूमर मार्कर होते हैं। सीए 15-3 स्तन नलिकाओं और स्रावी कोशिकाओं की सतह पर स्थित एक एंटीजन है। रक्त में इसकी सामग्री स्तन कैंसर के प्रारंभिक चरण वाली 10% महिलाओं में और मेटास्टेस के साथ ट्यूमर वाली 70% महिलाओं में बढ़ जाती है। अध्ययन के लिए संकेत:
| शोध के लिए एक नस से खून लिया जाता है। परीक्षण करने से पहले आधे घंटे तक धूम्रपान न करें। |
| निप्पल से डिस्चार्ज की साइटोलॉजिकल जांच | यदि किसी महिला के निप्पल से डिस्चार्ज होता है, तो उन्हें प्रयोगशाला परीक्षण के लिए भेजा जा सकता है। जब माइक्रोस्कोप के तहत जांच की जाती है, तो ट्यूमर कोशिकाओं का पता लगाया जा सकता है। आप निप्पल पर बनने वाली पपड़ी की छाप भी बना सकते हैं
| एक माइक्रोस्कोप के तहत निप्पल से स्राव का अध्ययन करते समय, एक घातक ट्यूमर की विशेषता वाली कोशिकाओं का पता लगाया जाता है। |
स्तन कैंसर उपचार
स्तन कैंसर के उपचार के तरीके:- शल्य चिकित्सा;
- कीमोथेरेपी;
- हार्मोन थेरेपी;
- प्रतिरक्षा चिकित्सा;
- विकिरण उपचार।
आमतौर पर, दो या दो से अधिक तरीकों का उपयोग करके संयुक्त उपचार किया जाता है।
शल्य चिकित्सा
 ब्रेस्ट कैंसर का मुख्य इलाज सर्जरी है। वर्तमान में, ऑन्कोलॉजिकल सर्जन कम मात्रा में हस्तक्षेप करने की कोशिश कर रहे हैं, जितना संभव हो सके स्तन ऊतक को संरक्षित करने के लिए, विकिरण और ड्रग थेरेपी के साथ शल्य चिकित्सा विधियों को पूरक करना।
ब्रेस्ट कैंसर का मुख्य इलाज सर्जरी है। वर्तमान में, ऑन्कोलॉजिकल सर्जन कम मात्रा में हस्तक्षेप करने की कोशिश कर रहे हैं, जितना संभव हो सके स्तन ऊतक को संरक्षित करने के लिए, विकिरण और ड्रग थेरेपी के साथ शल्य चिकित्सा विधियों को पूरक करना। स्तन कैंसर के लिए सर्जिकल हस्तक्षेप के प्रकार:
- रेडिकल मास्टक्टोमी: वसायुक्त ऊतक और आसन्न लिम्फ नोड्स के साथ स्तन ग्रंथि को पूरी तरह से हटाना। ऑपरेशन का यह संस्करण सबसे कट्टरपंथी है।
- कट्टरपंथी लकीर: चमड़े के नीचे के वसायुक्त ऊतक और लिम्फ नोड्स के साथ स्तन क्षेत्र को हटाना। वर्तमान में, सर्जन तेजी से सर्जिकल हस्तक्षेप के इस प्रकार को पसंद करते हैं, क्योंकि कट्टरपंथी मास्टेक्टॉमी व्यावहारिक रूप से रोगियों के जीवन को लंबे समय तक नहीं बढ़ाता है लकीर. हस्तक्षेप विकिरण चिकित्सा और कीमोथेरेपी के साथ पूरक होना चाहिए।
- क्वाड्रेंटेक्टोमी- 2 - 3 सेमी के दायरे में और साथ ही पास के लिम्फ नोड्स के भीतर ट्यूमर और आसपास के ऊतकों को हटाना। यह सर्जिकल हस्तक्षेप केवल ट्यूमर के शुरुआती चरणों में ही किया जा सकता है। एक्साइज ट्यूमर को बायोप्सी के लिए भेजा जाना चाहिए।
- लम्पेक्टोमी- आयतन के लिहाज से सबसे छोटा ऑपरेशन, जिसके दौरान ट्यूमर और लिम्फ नोड्स को अलग-अलग हटा दिया जाता है। सर्जिकल अध्ययन को नेशनल ब्रेस्ट सर्जरी ऑग्मेंटेशन प्रोजेक्ट (NSABBP, USA) के अध्ययन के दौरान विकसित किया गया था। हस्तक्षेप की शर्तें क्वाड्रेंटेक्टोमी के समान ही हैं।
विकिरण उपचार
समय के आधार पर विकिरण चिकित्सा के प्रकार:| नाम | विवरण |
| पूर्व शल्य चिकित्सा | विकिरण के गहन अल्पकालिक पाठ्यक्रम किए जाते हैं। स्तन कैंसर के लिए प्रीऑपरेटिव रेडियोथेरेपी के लक्ष्य:
|
| पश्चात की | पश्चात की अवधि में विकिरण चिकित्सा का मुख्य लक्ष्य ट्यूमर की पुनरावृत्ति को रोकना है। पोस्टऑपरेटिव रेडियोथेरेपी के दौरान विकिरणित स्थान:
|
| अंतर शल्य चिकित्सा | ऑपरेशन के दौरान विकिरण चिकित्सा का सही उपयोग किया जा सकता है यदि सर्जन जितना संभव हो सके स्तन ऊतक को संरक्षित करने का प्रयास करता है। यह ट्यूमर के चरण में उपयोगी है:
|
| स्वतंत्र | सर्जरी के बिना गामा थेरेपी के उपयोग के लिए संकेत:
|
| मध्य | विकिरण स्रोत को सीधे ट्यूमर में लाया जाता है। इंटरस्टीशियल रेडिएशन थेरेपी का उपयोग रिमोट के साथ संयोजन में किया जाता है (जब स्रोत एक दूरी पर होता है) मुख्य रूप से कैंसर के गांठदार रूपों में। विधि का उद्देश्य: जितना संभव हो सके ट्यूमर को नष्ट करने के लिए विकिरण की एक बड़ी खुराक वितरित करें। |
ऐसे क्षेत्र जो विकिरण के संपर्क में आ सकते हैं:
- सीधे ट्यूमर ही;
- बगल में स्थित लिम्फ नोड्स;
- कॉलरबोन के ऊपर और नीचे स्थित लिम्फ नोड्स;
- उरोस्थि में स्थित लिम्फ नोड्स।
कीमोथेरपी
 कीमोथेरपी- स्तन कैंसर का दवा उपचार, जो साइटोस्टैटिक्स का उपयोग करता है। ये दवाएं कैंसर कोशिकाओं को नष्ट करती हैं और उनके प्रजनन को रोकती हैं।
कीमोथेरपी- स्तन कैंसर का दवा उपचार, जो साइटोस्टैटिक्स का उपयोग करता है। ये दवाएं कैंसर कोशिकाओं को नष्ट करती हैं और उनके प्रजनन को रोकती हैं। साइटोस्टैटिक्स ऐसी दवाएं हैं जिनके कई दुष्प्रभाव हैं। इसलिए, उन्हें हमेशा स्थापित नियमों के अनुसार और रोग की विशेषताओं को ध्यान में रखते हुए सख्ती से निर्धारित किया जाता है।
स्तन ग्रंथियों के घातक ट्यूमर में प्रयुक्त मुख्य साइटोस्टैटिक्स:
- एड्रिब्लास्टिन;
- मेथोट्रेक्सेट;
- 5-फ्लूरोरासिल;
- पैक्लिटैक्सेल;
- साइक्लोफॉस्फेमाईड;
- डोकेटेक्सेल;
- ज़ेलोडा
- सीएमएफ (साइक्लोफॉस्फेमाइड, फ्लूरोरासिल, मेथोट्रेक्सेट);
- सीएएफ (साइक्लोफॉस्फेमाइड, फ्लूरोरासिल, एड्रियाब्लास्टाइन);
- एफएसी (फ्लोरोरासिल, साइक्लोफॉस्फेमाइड, एड्रियाब्लास्टाइन)।
हार्मोन थेरेपी
हार्मोन थेरेपी का मुख्य लक्ष्य ट्यूमर पर महिला सेक्स हार्मोन (एस्ट्रोजेन) के प्रभाव को खत्म करना है। विधियों का उपयोग केवल उन ट्यूमर के मामले में किया जाता है जो हार्मोन के प्रति संवेदनशील होते हैं।हार्मोन थेरेपी के तरीके:
| तरीका | विवरण |
| अंडाशय को हटाना | शरीर में अंडाशय को हटाने के बाद, एस्ट्रोजन का स्तर तेजी से गिरता है। विधि एक तिहाई रोगियों में प्रभावी है। इसका उपयोग 15 - 55 वर्ष की आयु में किया जाता है। |
"औषधीय बधिया" दवाएं:
| दवाएं पिट्यूटरी ग्रंथि द्वारा कूप-उत्तेजक हार्मोन (एफएसएच) की रिहाई को दबा देती हैं, जो अंडाशय द्वारा एस्ट्रोजन के उत्पादन को सक्रिय करती है। विधि 32 से 45 वर्ष की आयु की एक तिहाई महिलाओं में प्रभावी है। |
एंटीस्ट्रोजेनिक दवाएं:
| एंटीस्ट्रोजेन ऐसी दवाएं हैं जो एस्ट्रोजेन के कार्य को दबा देती हैं। 30% में प्रभावी - 16 से 45 वर्ष की आयु की 60% महिलाएं। |
ड्रग्स जो एरोमाटेज एंजाइम को रोकते हैं:
| एरोमाटेज एंजाइम स्टेरॉयड हार्मोन के निर्माण में शामिल है, जिसमें महिला सेक्स हार्मोन एस्ट्रोन और एस्ट्राडियोल शामिल हैं। एरोमाटेज गतिविधि को रोककर, ये दवाएं एस्ट्रोजेनिक प्रभाव को कम करती हैं। |
प्रोजेस्टिन (जेस्टागन):
| प्रोजेस्टिन महिला सेक्स हार्मोन का एक समूह है जो न केवल कोशिका की सतह पर अपने स्वयं के रिसेप्टर्स के साथ, बल्कि एस्ट्रोजेन के लिए डिज़ाइन किए गए रिसेप्टर्स के साथ भी बातचीत करता है, जिससे उनकी कार्रवाई आंशिक रूप से अवरुद्ध हो जाती है। 9 से 67 वर्ष की आयु में निर्धारित प्रोजेस्टिन युक्त दवाओं की प्रभावशीलता 30% है। |
| एण्ड्रोजन पुरुष सेक्स हार्मोन की तैयारी है। | एण्ड्रोजन कूप-उत्तेजक हार्मोन (FSH) के उत्पादन को रोकते हैं, जो अंडाशय में एस्ट्रोजन के उत्पादन को सक्रिय करता है। यह विधि 10 से 38 वर्ष की आयु की 20% लड़कियों और महिलाओं में प्रभावी है। |
डॉक्टर स्तन कैंसर के इलाज के लिए रणनीति कैसे चुनता है?
 स्तन कैंसर के लिए उपचार योजना व्यक्तिगत रूप से बनाई जाती है।
स्तन कैंसर के लिए उपचार योजना व्यक्तिगत रूप से बनाई जाती है। विशेषताएं जिन पर डॉक्टर को विचार करना चाहिए:
- नियोप्लाज्म का आकार;
- लिम्फ नोड्स में मेटास्टेस की उपस्थिति;
- पड़ोसी अंगों में अंकुरण, दूर के मेटास्टेस की उपस्थिति;
- सेलुलर संरचना की विशेषता प्रयोगशाला डेटा, ट्यूमर की घातकता की डिग्री।
स्तन कैंसर के लिए उपचार के किन वैकल्पिक तरीकों का उपयोग किया जा सकता है?
उपचार के आधुनिक तरीके ज्यादातर महिलाओं में स्तन ग्रंथियों के घातक ट्यूमर के साथ अच्छा रोग का निदान प्रदान करते हैं। इसलिए, चरण I में उपचार की शुरुआत में, लगभग 95% रोगी 5 वर्ष से अधिक समय तक जीवित रहते हैं। कई लोगों ने पूरी तरह से ठीक कर लिया है।वैकल्पिक तरीके ट्यूमर प्रक्रिया के खिलाफ प्रभावी लड़ाई प्रदान करने में सक्षम नहीं हैं। स्व-दवा डॉक्टर की यात्रा में देरी करती है। अक्सर ऐसे रोगी एक विशेषज्ञ के पास जाते हैं जब लिम्फ नोड्स में पहले से ही दूर के मेटास्टेस होते हैं। वहीं, 70% मरीज 3 साल तक जीवित नहीं रहते हैं।
संदिग्ध स्तन कैंसर वाले रोगी के लिए एकमात्र सही निर्णय यह है कि जितनी जल्दी हो सके डॉक्टर से मिलें, निदान करें और यदि आवश्यक हो, तो ऑन्कोलॉजी क्लिनिक में उपचार शुरू करें।
मानव शरीर के सभी अंगों में घातक कोशिकाएं बन सकती हैं। महिलाओं में सबसे आम कैंसर स्तन कैंसर है। इसीलिए अल्ट्रासाउंड डायग्नोस्टिक्स और मैमोग्राफी को निवारक परीक्षा के दौरान अनिवार्य अध्ययनों की सूची में शामिल किया गया है। यदि एक नियोप्लाज्म का संदेह है, तो रोगी की शिकायतों को ध्यान में रखते हुए, डॉक्टर एक सटीक निदान करने के लिए उपयुक्त परीक्षण निर्धारित करता है। स्तन कैंसर महिलाओं और पुरुषों दोनों में होता है।
कारण
- हार्मोनल परिवर्तन:
- मासिक धर्म चक्र की शुरुआत,
- देर से रजोनिवृत्ति,
- पहले बच्चे का देर से जन्म,
- अशक्त महिलाएं,
- कई गर्भपात या गर्भपात,
- हार्मोनल दवाओं का लंबे समय तक उपयोग (हार्मोन रिप्लेसमेंट थेरेपी या गर्भनिरोधक)।
- आनुवंशिकता (निकटतम रिश्तेदारों में स्तन ग्रंथियों या अंडाशय का घातक ट्यूमर)।
- जोखिम में निम्नलिखित बीमारियों से पीड़ित महिलाएं हैं:
- मास्टिटिस,
- फाइब्रोएडीनोमा,
- मास्टोपाथी
फार्म
इसके स्थानीयकरण और प्रसार के तरीकों के आधार पर, स्तन कैंसर को इसमें विभाजित किया गया है:
- फैलाना रूप (कई प्रकार हैं: एडेमेटस, एरिज़िपेलस, बख़्तरबंद और मास्टिटिस);
- पगेट का कैंसर।
कैंसर का सबसे आम प्रकार गांठदार रूप है। त्वचा के नीचे एक गांठ या सख्त गांठ बन जाती है। इस घने गठन की कोई स्पष्ट सीमा नहीं है और यह आसपास के ऊतकों से अलग नहीं है। जैसे-जैसे संघनन विकसित होता है, अल्सर की उपस्थिति और त्वचा की सतह पर इसके खुलने के साथ विघटन हो सकता है। अल्सर एक सामान्य सूजन की तरह दिखता है, लेकिन यह लंबे समय तक ठीक नहीं होता है, यह विरोधी भड़काऊ दवाओं के साथ स्थानीय उपचार के लिए अच्छी तरह से प्रतिक्रिया नहीं करता है। एक संक्रमण घाव स्थल में शामिल हो सकता है, जबकि शरीर का तापमान बढ़ जाता है, नशा के लक्षण दिखाई देते हैं। स्तन का एक ट्यूमर गहरा हो सकता है, पसलियों और उरोस्थि तक पहुंच सकता है।
एक फैलाना रूप के ट्यूमर के साथ, फोकस बड़ा होता है, अक्सर स्तन ग्रंथि या पूरे स्तन के एक खंड पर कब्जा कर लेता है। उसी समय, छाती में एक बड़ी गांठ उभरी हुई होती है। मुहरों की स्पष्ट सीमाएँ नहीं होती हैं, जो आसपास के ऊतकों से जुड़ी होती हैं। बाह्य रूप से, छाती पर एरिज़िपेलस के समान परिवर्तन दिखाई देते हैं - छाती सूज जाती है, लाल हो जाती है, शरीर का तापमान बढ़ जाता है। एडिमाटस वैरिएंट के साथ एक घातक ट्यूमर के लिए, नींबू के छिलके की तरह त्वचा में बदलाव की विशेषता है। स्तन के आकार में कमी और निप्पल के पीछे हटने के साथ, वे कैंसर के एक बख्तरबंद रूप की बात करते हैं। इस प्रकार का कैंसर जल्दी मेटास्टेसिस करता है।
तीसरे प्रकार का ट्यूमर पगेट का कैंसर है। इस प्रकार के कैंसर में, स्तन के निप्पल के पास एक रसौली दिखाई देती है। इस प्रकार का ट्यूमर धीरे-धीरे बढ़ता है और अन्य प्रकार के कैंसर से कम आम है। रोग की शुरुआत में निप्पल के पास छोटे-छोटे दाने बन जाते हैं। फिर निप्पल को पीछे हटा दिया जाता है, उसके आसपास सूजन हो सकती है। गांठ क्षेत्रीय या दूर के मेटास्टेस के विकास के साथ ग्रंथि में गहराई से बढ़ती है।
वर्गीकरण
आधुनिक ऑन्कोलॉजी ट्यूमर के आकार के आधार पर कैंसर के 4 चरणों में विभाजन प्रदान करती है:
- चरण T1 में, ट्यूमर का आकार 2 सेमी से अधिक नहीं होता है, ट्यूमर ऊतक से आगे नहीं बढ़ता है;
- चरण T2 को 5 सेमी तक के फोकस आकार की विशेषता है;
- चरण 3 में, ट्यूमर का आकार 5 सेमी से अधिक हो जाता है;
- चरण टी 4 में, गठन स्तन ग्रंथि की सीमाओं से परे फैलता है, अन्य ऊतकों में बढ़ता है।
 वर्गीकरण में अक्षर N का अर्थ है लिम्फ नोड्स में मेटास्टेस की उपस्थिति।
वर्गीकरण में अक्षर N का अर्थ है लिम्फ नोड्स में मेटास्टेस की उपस्थिति।
- N0 - लिम्फ नोड्स में कोई मेटास्टेस नहीं होते हैं।
- एन 1 - एक्सिलरी क्षेत्र में मेटास्टेस का पता लगाया जाता है, वे एक दूसरे से नहीं जुड़े होते हैं, एक या दो लिम्फ नोड्स प्रभावित होते हैं।
- स्टेज N2 पर, एक्सिलरी क्षेत्र के लिम्फ नोड्स को एक साथ मिलाया जाता है।
- स्टेज N3 तब स्थापित होता है जब स्तन ग्रंथि के बढ़े हुए आंतरिक लिम्फ नोड्स का पता लगाया जाता है। रोग के चरण 3 में लिम्फ नोड्स में मेटास्टेस की उपस्थिति का पता लगाया जाता है।
स्टेज 3 कैंसर दूर के मेटास्टेस द्वारा प्रकट किया जा सकता है, जो कि एम। एम 0 अक्षर द्वारा इंगित किया जाता है - कोई दूर के मेटास्टेस नहीं हैं। एम 1 - दूर के मेटास्टेस हैं।
कैंसर के लक्षण
प्रारंभिक अवस्था में, ट्यूमर किसी भी तरह से प्रकट नहीं होता है। एक चिकित्सकीय परीक्षण के दौरान संयोग से कैंसर के पहले लक्षणों का पता चलता है। आप पैल्पेशन के दौरान या स्त्री रोग विशेषज्ञ द्वारा नियमित चिकित्सा परीक्षण के दौरान, अल्ट्रासाउंड स्कैन या मैमोग्राम पर स्वयं सील का पता लगा सकते हैं। महिलाओं के स्तनों में पाई जाने वाली सील हमेशा कैंसर के लिए चिंता का विषय होनी चाहिए। 
स्तन कैंसर अपने पहले लक्षण अक्सर एक उन्नत चरण में दिखाता है।
- जांच करने पर, आप निप्पल का पीछे हटना, त्वचा का मलिनकिरण, स्तन ग्रंथि की असमानता और ट्यूबरोसिटी, लालिमा और अल्सर की उपस्थिति, निप्पल से निर्वहन देख सकते हैं।
- चरण 3 में क्षेत्रीय मेटास्टेस की उपस्थिति में, अक्षीय लिम्फ नोड्स बढ़ जाते हैं।
- कभी-कभी, जांच करने पर, आप स्तन ग्रंथि से एक्सिलरी फोसा तक जाने वाला एक घना रास्ता देख सकते हैं।
- जैसे ही ट्यूमर फैलता है, नशा के सामान्य लक्षण दिखाई देते हैं - कमजोरी, थकान, वजन कम होना।
क्या स्तन कैंसर से दुखते हैं?बाद के चरणों में, ग्रंथियों को चोट लगने लगती है। यह इस तथ्य के कारण है कि प्रक्रिया उन तंत्रिकाओं को प्रभावित करती है जो स्तन ग्रंथि को संक्रमित करती हैं। दर्द खींचकर होता है, हाथ या एक्सिलरी क्षेत्र को दे सकता है।
पल्पेशन लापरवाह और खड़े स्थिति में किया जाता है। ट्यूमर की सौम्यता या घातकता का निर्धारण करने के लिए, सर्जन हथेली के लक्षण का उपयोग करते हैं। यदि आप अपना हाथ स्तन ग्रंथि के क्षेत्र पर रखते हैं, तो घातक ट्यूमर बाहर निकल जाएगा और उंगलियों के नीचे महसूस किया जाएगा, फिर वे हथेली के सकारात्मक लक्षण के बारे में बात करते हैं। एक सौम्य ट्यूमर को छूने पर महसूस नहीं होता है, तो वे एक नकारात्मक लक्षण के बारे में बात करते हैं।
अल्ट्रासाउंड परीक्षा के दौरान, मुहरों का निर्धारण किया जाता है। सील में एक असमान फजी समोच्च है और रक्त प्रवाह में वृद्धि हुई है। मैमोग्राफी द्वारा फोकस की पहचान की जा सकती है। निदान को स्पष्ट करने के लिए डॉक्टर अक्सर दोनों शोध विधियों को लिखते हैं। सामान्य रक्त परीक्षण में ईएसआर का स्तर बढ़ जाता है, एनीमिया हो जाता है। ट्यूमर प्रक्रिया को स्पष्ट करने के लिए, एक विशिष्ट ऑन्कोमार्कर सीए 15-3 के लिए एक रक्त परीक्षण निर्धारित किया जाता है। सीईए और सीए मार्करों को कम विशिष्ट 27,29 माना जाता है। कुछ ऑन्कोलॉजिस्ट मानते हैं कि इन ट्यूमर मार्करों का सामूहिक रूप से मूल्यांकन किया जाना चाहिए। ऊतक के एक संदिग्ध क्षेत्र की बायोप्सी कैंसर को निर्धारित करने में मदद करेगी।
आत्म-परीक्षा कैसे आयोजित करें
स्व-परीक्षा रोग के शीघ्र निदान में मदद करती है। प्रारंभिक अवस्था में एक ट्यूमर का पता लगाने से रोगी के लिए रोग का निदान बेहतर होता है।

पैल्पेशन शुरू करने से पहले, छाती की जांच करना आवश्यक है। वे एक ही आकार के होने चाहिए, त्वचा या निपल्स में कोई दोष नहीं होना चाहिए। अपनी बाहों को अपने सिर के ऊपर उठाते समय भी ऐसा ही करना चाहिए। यदि कोई परिवर्तन नहीं पाया जाता है, तो तालमेल के लिए आगे बढ़ें। दाहिने ढेर का निरीक्षण करने के लिए, दाहिना हाथ सिर के पीछे उठाया जाता है, और ग्रंथि का तालमेल बाएं हाथ से किया जाता है। हथेली को स्तन ग्रंथि पर सपाट रखा जाता है और धीरे-धीरे एक सर्पिल में घूमना शुरू कर देता है, प्रत्येक क्षेत्र को महसूस करता है और यह निर्धारित करता है कि छाती में सील हैं या नहीं। फिर आपको निप्पल और एरोला क्षेत्र की जांच करने की आवश्यकता है, सुनिश्चित करें कि कोई निर्वहन नहीं है। फिर उसी परीक्षा को लापरवाह स्थिति में किया जाता है। परीक्षा एक्सिलरी लिम्फ नोड्स के तालमेल द्वारा पूरी की जाती है।
इलाज
ट्यूमर वाले रोगी के प्रबंधन की रणनीति रोग के चरण पर निर्भर करती है। मेटास्टेस की अनुपस्थिति में, सर्जिकल उपचार किया जाता है। आधुनिक ऑन्कोलॉजी में एक कट्टरपंथी ऑपरेशन शामिल है, जिसमें वसा ऊतक और एक्सिलरी लिम्फ नोड्स के साथ स्तन ग्रंथि को पूरी तरह से हटाना शामिल है। एक बड़े ट्यूमर के आकार और पड़ोसी ऊतकों में अंकुरण के साथ, पेक्टोरल मांसपेशियों को हटाने और कभी-कभी, पसलियों के संयोजन के साथ एक कट्टरपंथी मास्टेक्टॉमी किया जाता है। प्रारंभिक चरण में कैंसर का शीघ्र पता लगाने के साथ, एक बख्शने वाला ऑपरेशन संभव है - ट्यूमर साइट और एक्सिलरी लिम्फ नोड्स का क्षेत्रीय निष्कासन।
किसी भी ऑपरेशन के बाद विकिरण चिकित्सा अनिवार्य है। ट्यूमर को सिकोड़ने के लिए सर्जरी से पहले या मेटास्टेसिस को रोकने के लिए सर्जरी के बाद कीमोथेरेपी दी जा सकती है। आमतौर पर इस तरह के उपचार के कई पाठ्यक्रम खर्च करते हैं। जब दूर के मेटास्टेस का पता लगाया जाता है, तो विकिरण चिकित्सा और कीमोथेरेपी की जाती है, जो हार्मोनल थेरेपी के साथ पूरक होती हैं। सर्जरी के बाद 5 साल तक स्तन कैंसर से पीड़ित महिला का सहायक उपचार और समय-समय पर जांच की जाती है। किसी विशेष रोगी के लिए उपचार के तरीकों का प्रश्न व्यक्तिगत रूप से ओंकोकोन्सिलियम द्वारा तय किया जाता है।
रोग का निदान रोग के पहचाने गए चरण पर निर्भर करता है। पता चला मेटास्टेस के बिना प्रारंभिक चरण के कैंसर के मामले में, रोग का निदान अनुकूल है। समय पर सर्जरी और विकिरण या कीमोथेरेपी रोगी के जीवन को लम्बा खींच सकती है और दोबारा होने से बचा सकती है। मेटास्टेस के साथ स्तन कैंसर का पूर्वानुमान अनिश्चित है। नशा को दूर करने के उद्देश्य से केवल रूढ़िवादी चिकित्सा ही संभव है।
रूप-परिवर्तन
पैथोलॉजिकल कोशिकाएं शरीर और रक्त के माध्यम से अन्य अंगों में प्रवेश करती हैं। यह आमतौर पर स्टेज 3 और 4 कैंसर की विशेषता है। सबसे पहले एक्सिलरी लिम्फ नोड्स प्रभावित होते हैं। फिर ट्यूमर पेरिस्टर्नल, सबक्लेवियन, सर्वाइकल और सबस्कैपुलर नोड्स में फैल जाता है। वे दर्दनाक हो जाते हैं, आकार में वृद्धि, आसपास के ऊतक को मिलाप करते हैं। दूर के मेटास्टेस आमतौर पर यकृत, फेफड़े, हड्डियों और मस्तिष्क में बनते हैं। मेटास्टेस की उपस्थिति के साथ, रोग का निदान प्रतिकूल है।
निवारण

यह लंबे समय से ज्ञात है कि रक्त एस्ट्रोजन में वृद्धि से ट्यूमर का खतरा बढ़ जाता है। उनकी सबसे कम गतिविधि गर्भावस्था और स्तनपान के दौरान देखी जाती है।
हार्मोनल गर्भ निरोधकों का स्वतंत्र या अनियंत्रित उपयोग भी रक्त में हार्मोन के स्तर में बदलाव की ओर जाता है और ट्यूमर के विकास में योगदान कर सकता है। रजोनिवृत्ति तक की अवधि में और रजोनिवृत्ति की अवधि के दौरान, रोग के जोखिम को रोकने के लिए रक्त में हार्मोन के स्तर को नियंत्रित करना आवश्यक है।
बच्चा पैदा करना और स्तनपान कराना स्तन कैंसर की सबसे अच्छी रोकथाम है!
स्तन कैंसर अक्सर 30 वर्ष से अधिक उम्र की अशक्त महिलाओं में प्रकट होता है, विशेष रूप से ऑन्कोलॉजिकल रोगों के लिए प्रतिकूल आनुवंशिकता वाले। यह मुख्य जोखिम समूह है। इस अवधि के दौरान, अतिरिक्त वाद्य अध्ययन के साथ स्त्री रोग विशेषज्ञ द्वारा वार्षिक परीक्षा आवश्यक है।
कैंसर की मुख्य रोकथाम इसका जल्दी पता लगाना है। स्त्री रोग विशेषज्ञ और मैमोलॉजिस्ट की वार्षिक यात्रा, स्तन ग्रंथियों या मैमोग्राफी का अल्ट्रासाउंड और आत्म-परीक्षा आवश्यक है।
स्तन ग्रंथियों का एक घातक ट्यूमर एक ऐसी बीमारी है जिसमें घातक ट्यूमर का निर्माण होता है, जिसका विकास काफी तेजी से होता है। यह बीमारी सबसे आम और खतरनाक में से एक है, क्योंकि मौत के मामले आम हैं। 45 वर्ष से अधिक उम्र की महिलाओं को सबसे अधिक खतरा होता है।
स्तन कैंसर का निर्धारण कैसे करें यह एक ऐसा प्रश्न है जो कई महिलाओं को रूचि देता है। आज तक, कुछ संकेत ज्ञात हैं जिनके द्वारा स्तन में कैंसर के विकास की स्वतंत्र रूप से पहचान करना संभव है। जब संदेह हो, तो तत्काल चिकित्सा की तलाश करना महत्वपूर्ण है। मैमोलॉजिस्ट महिलाओं में कैंसर के मुद्दों से निपटता है।
रोग के विकास के कारण
एक ऑन्कोलॉजिकल रोग जो महिलाओं की स्तन ग्रंथि को प्रभावित करता है, निम्नलिखित कारकों और कारणों के परिणामस्वरूप विकसित हो सकता है:

प्रत्येक कारक एक विशेष खतरा पैदा करता है, हालांकि, महिलाओं की उम्र पर अधिक ध्यान दिया जाता है। वह जितनी बड़ी होगी, उतनी ही अधिक संभावना है कि ऑन्कोलॉजिकल रोग खुद को घोषित करेगा।
आपको किन बातों पर ध्यान देने की जरूरत है
घर पर स्तन कैंसर की पहचान कैसे करें? एक सवाल डॉक्टर लगभग हर दिन सुनते हैं। रोग के पहले लक्षणों के बारे में विचार करने से, घर पर रहते हुए ग्रंथि में कैंसर का पता लगाना बिल्कुल भी मुश्किल नहीं होगा। आपको निम्नलिखित लक्षणों पर ध्यान देने की आवश्यकता है:

 यह निर्धारित करने के लिए कि एक ट्यूमर बन गया है, घर पर एक दर्पण के सामने एक उज्ज्वल कमरे में एक परीक्षा की जानी चाहिए। केवल एक खड़ी स्थिति में छाती की सावधानीपूर्वक जांच करना और इसकी संरचना में किसी भी गैर-विशिष्ट परिवर्तन को नोटिस करना संभव होगा।
यह निर्धारित करने के लिए कि एक ट्यूमर बन गया है, घर पर एक दर्पण के सामने एक उज्ज्वल कमरे में एक परीक्षा की जानी चाहिए। केवल एक खड़ी स्थिति में छाती की सावधानीपूर्वक जांच करना और इसकी संरचना में किसी भी गैर-विशिष्ट परिवर्तन को नोटिस करना संभव होगा।
शिक्षा की उपस्थिति के बारे में पता लगाने के लिए, आपको निम्नलिखित जानकारी को भी ध्यान में रखना होगा: ट्यूमर ग्रंथि में कहीं भी स्थित हो सकता है, जबकि घाव एक ही समय में दोनों स्तनों में फैल सकता है। यदि एक स्तन ग्रंथि में एक ट्यूमर स्थित है, तो दूसरे में, मेटास्टेसिस के गठन की संभावना काफी बढ़ जाती है। घर की जांच के दौरान, आप एक सील महसूस कर सकते हैं, जिसकी स्थिरता आटे के समान होगी।
ज्यादातर मामलों में एक कैंसरयुक्त ट्यूमर का एक गोल आकार होता है, हालांकि इसकी संरचना विषम हो सकती है।
ऐसे मामले हैं जब गठन अविश्वसनीय रूप से बड़े आकार तक पहुंच गया, जिसने उपचार प्रक्रिया को काफी बढ़ा दिया।
एक चिकित्सा सेटिंग में, निम्नलिखित प्रक्रियाओं के माध्यम से महिलाओं में कैंसर का निदान करना संभव है:

किए गए अध्ययनों के आधार पर, विशेषज्ञ ट्यूमर के कारणों और प्रकार की स्थापना करते हैं, जिसके बाद रोग के आगे के उपचार के संबंध में उपाय किए जाते हैं।
रोग कैसे विकसित होता है
इस तरह की विकृति का समय पर निदान करने के लिए, यह समझना महत्वपूर्ण है कि रोग कैसे प्रकट होता है और विकसित होता है। विशेषज्ञ बताते हैं कि महिलाओं में कैंसर 5 चरणों में विकसित हो सकता है, जो उनकी अपनी विशेषताओं की विशेषता है:
 0 चरण। ट्यूमर एक स्थान पर स्थानीयकृत होता है और पड़ोसी ऊतकों में नहीं बढ़ता है। ऐसा माना जाता है कि इस स्तर पर बीमारी का प्रभावी ढंग से इलाज किया जाता है।
0 चरण। ट्यूमर एक स्थान पर स्थानीयकृत होता है और पड़ोसी ऊतकों में नहीं बढ़ता है। ऐसा माना जाता है कि इस स्तर पर बीमारी का प्रभावी ढंग से इलाज किया जाता है।
1 चरण। इस खंड में, गठन सौम्य से घातक में बदल जाता है। लेकिन अभी भी लिम्फ नोड्स और आस-पास के ऊतकों को कोई नुकसान नहीं हुआ है।
2 चरण। ट्यूमर व्यास में बढ़ने लगता है और लिम्फ नोड्स को प्रभावित करना शुरू कर देता है।
3 चरण। इस स्तर पर, न केवल स्तन ऊतक प्रभावित होते हैं, बल्कि छाती के लिम्फ नोड्स भी प्रभावित होते हैं। चरण 3 के बहुत बार प्रकट लक्षण मास्टिटिस के विकास से मिलते जुलते हैं। हालांकि, इन बीमारियों को किसी भी मामले में भ्रमित नहीं होना चाहिए।
4 चरण। आंतरिक अंगों में मेटास्टेस का प्रसार। सबसे पहले, यकृत, लिम्फ नोड्स और हड्डियां प्रभावित होती हैं। इस चरण को स्पष्ट लक्षणों की विशेषता है, जो भलाई में तेज गिरावट और गंभीर दर्द की उपस्थिति में प्रकट होते हैं। इस स्तर पर उपचार सबसे कठिन है और हमेशा वांछित प्रभाव प्राप्त नहीं करता है।
यह डेटा एक महिला को स्तन कैंसर की पहचान करने का तरीका सीखने में मदद करेगा। न केवल बीमारी के चेतावनी संकेतों पर ध्यान देना आवश्यक है, बल्कि उन संकेतों पर भी ध्यान देना चाहिए जो आपका शरीर भेजता है। असामान्य लक्षणों के प्रकट होने और स्वास्थ्य में तेज गिरावट के साथ, आपको किसी विशेषज्ञ की मदद लेनी होगी।
prozhelezu.ru
स्तन कैंसर - लक्षण
स्तन कैंसर के लक्षणों का वर्णन प्राचीन ग्रंथों में मिलता है। हजारों सालों से, 1700 तक, इस भयानक बीमारी के कारणों और उपचार के तरीकों के बारे में कोई जानकारी नहीं थी। हाल के वर्षों में, स्तन कैंसर के उपचार में दवा ने बहुत अच्छे परिणाम प्राप्त किए हैं, रोग के विकास को प्रभावित करने वाले मुख्य कारक स्थापित किए गए हैं, और स्तन कैंसर के निदान के लिए उपकरणों में भी सुधार किया गया है, जिसकी बदौलत उपचार का सबसे प्रभावी तरीका है। निर्धारित है। जब स्तन कैंसर के लक्षण दिखाई देते हैं, तो महिलाओं में विभिन्न चरणों में इस बीमारी के ठीक होने की संभावना बढ़ जाती है।
रोग के कारण
स्तन कैंसर के कारण आनुवंशिक प्रवृत्ति के कारण हो सकते हैं। यानी अगर एक परिवार में अलग-अलग पीढ़ियों में कोई बीमारी होती है तो बीमार होने का खतरा बढ़ जाता है।
उम्र भी स्तन कैंसर की घटना को प्रभावित करती है, लेकिन केवल लंबे समय तक अपने स्वास्थ्य की उपेक्षा (उपेक्षित पुरानी बीमारियों, कई वर्षों तक कुपोषण) के मामले में। इसलिए आपको अपना, अपने प्रिय का, हर समय ध्यान रखने की आवश्यकता है, न कि केवल स्तन कैंसर, या किसी अन्य बीमारी के लक्षणों की शुरुआत के साथ।
अध्ययनों से पता चलता है कि गर्भपात, पहले जन्म में देरी, बच्चे को स्तनपान कराने से मना करना भी स्तन कैंसर का कारण बन सकता है।
यदि आपने अपने आप में स्तन कैंसर के लक्षणों की पहचान की है, तो निदान करने में जल्दबाजी न करें। डॉक्टर से मिलें, जांच कराएं। शायद भयानक निदान की पुष्टि नहीं की जाएगी, क्योंकि कुछ बीमारियां स्तन कैंसर के पहले लक्षणों के समान हो सकती हैं।
स्तन कैंसर का स्व-निदान कैसे करें?
स्तन कैंसर के शुरुआती लक्षणों या बीमारी का कारण बनने वाले विकारों की पहचान करने में मदद के लिए नियमित स्व-परीक्षाएं करें। मासिक धर्म के 6-10 दिन बाद हर महीने छाती की स्थिति की जांच करें, पहले बाहों को नीचे करके, फिर हाथों को सिर के पीछे उठाकर देखें। इसके बाद, अपनी पीठ के बल लेट जाएं, एक रोलर को कंधे के ब्लेड के नीचे रखकर, एक गोलाकार गति में, छाती और बगल को लगातार महसूस करें। खड़े होकर परीक्षा दोहराएं। स्तन कैंसर के लक्षण संघनन, निपल्स से स्राव, लालिमा या त्वचा में परिवर्तन (सूजन, छीलना, आकार में परिवर्तन - शिथिलता, डूबना) हो सकते हैं। स्तन ग्रंथियां समान स्तर पर होनी चाहिए। निपल्स पर दाने, रंग और आकार में बदलाव नहीं होना चाहिए। समय पर निदान से स्तन कैंसर के उपचार में कई जटिलताओं से बचा जा सकेगा।
स्तन कैंसर का चिकित्सकीय निदान कैसे किया जाता है?
निम्नलिखित परीक्षा विधियां हैं: पैल्पेशन, एक्स-रे, रूपात्मक और अल्ट्रासाउंड विधियां। साथ में, वे पूरी जानकारी प्रदान करते हैं जो आपको स्तन कैंसर के उपचार के लिए सही तरीके से निर्धारित करने में मदद करेगी। यदि निदान की पुष्टि नहीं हुई है, तो उन लक्षणों का कारण स्थापित करना सुनिश्चित करें जो आपको परेशान करते हैं।
स्तन कैंसर उपचार
स्तन कैंसर के इलाज के कई तरीके हैं, जो चरण, ट्यूमर के प्रकार, मेटास्टेसिस के आधार पर निर्धारित हैं।
लम्पेक्टोमी - छोटे ट्यूमर में पैथोलॉजिकल कोशिकाओं और ऊतक को हटाना।
मास्टेक्टॉमी स्तन को हटाना है।
हार्मोन थेरेपी - सर्जिकल उपचार के बाद कैंसर कोशिकाओं के निर्माण को रोकता है।
विकिरण चिकित्सा - विकिरण चिकित्सा, जिसे सर्जरी के बाद भी निर्धारित किया जाता है, शेष कैंसर कोशिकाओं को नष्ट करने के लिए।
सबसे अधिक बार, सर्वोत्तम प्रभाव प्राप्त करने और अन्य अंगों को नुकसान से बचाने के लिए, स्तन कैंसर का एक संयुक्त उपचार निर्धारित किया जाता है।
रोग प्रतिरक्षण
आंकड़े बताते हैं कि औद्योगिक देशों में स्तन कैंसर सबसे आम है। इसका कारण न केवल पारिस्थितिकी में है, बल्कि जीवन शैली में बदलाव भी है। इसलिए, 13 से 90 वर्ष की सभी महिलाओं के लिए, स्तन कैंसर की रोकथाम एक महत्वपूर्ण भूमिका निभाती है।
- सबसे पहले, आपको अपने आहार पर सावधानीपूर्वक विचार करने की आवश्यकता है - आहार में आवश्यक रूप से ताजे फल और सब्जियां होनी चाहिए। कार्सिनोजेनिक खाद्य पदार्थों से बचें - वसायुक्त, तले हुए खाद्य पदार्थ, डाई युक्त खाद्य पदार्थ और अन्य रासायनिक योजक।
- अंडरवियर न पहनें जो छाती पर बहुत अधिक दबाव डालता है और रक्त परिसंचरण में बाधा डालता है।
- शराब का दुरुपयोग न करें।
- अगर आप अक्सर तनाव में रहते हैं, तो आराम करने वाले व्यायामों की उपेक्षा न करें। सामान्यीकृत भार को शरीर और मानस दोनों के लिए उचित आराम के साथ जोड़ा जाना चाहिए।
- महिला जननांग अंगों से जुड़े रोगों के उपचार में देरी न करें।
किसी भी बीमारी को ठीक करने की तुलना में रोकना आसान है। अपने स्वास्थ्य के प्रति सचेत रहें, अपना ख्याल रखें और कभी भी आशा न खोएं। प्रगति अभी भी खड़ी नहीं है, हर साल प्रौद्योगिकी में सुधार होता है। चिकित्सा भी विकसित हो रही है, उपचार के अधिक से अधिक नए तरीकों की पेशकश कर रही है और अधिक से अधिक लोगों की जान बचा रही है।
संबंधित आलेख:
| गर्मियों की शुरुआत के साथ ही सीधी धूप के हानिकारक प्रभावों के खिलाफ एक सक्रिय अभियान शुरू होता है। हर कोई जानता है कि सूरज के अत्यधिक संपर्क में आने से त्वचा के कैंसर के विकास का खतरा होता है। हालांकि, कई लड़कियां एयर बाथ का दुरुपयोग करना जारी रखती हैं। | पूरी दुनिया में धूम्रपान के खिलाफ सक्रिय लड़ाई चल रही है। सिगरेट के प्रत्येक पैकेट में फेफड़ों के कैंसर और आंतरिक अंगों से जुड़ी अन्य समस्याओं के खतरे के बारे में चेतावनी होती है। हालांकि, हर साल फेफड़ों के कैंसर के अधिक से अधिक मामले सामने आ रहे हैं। |
| नवजात शिशु को छोड़कर शायद दुनिया में ऐसा कोई व्यक्ति नहीं है, जिसके शरीर पर कम से कम एक तिल का पता लगाना असंभव हो। लेकिन कुछ लोगों के पास बड़ी संख्या में क्यों हैं, और कुछ के पास लगभग कोई नहीं है? या हो सकता है कि तिल किसी तरह का पवित्र अर्थ रखते हों? | कैंसर हमारे समय का अभिशाप है। ऐसा लगता है कि वह अचानक आ गया है, और लोग बस यह समझने की कोशिश कर रहे हैं कि उन्हें किस बात की सजा दी गई है। दरअसल, ऐसे कई कारण हैं जो कैंसर होने के खतरे को काफी बढ़ा देते हैं। आइए जानने की कोशिश करते हैं कि ये कारक क्या हैं। |
Womenadvice.ru
स्तन कैंसर की पहचान कैसे करें
ग्रह पर एक भी महिला नहीं है जो अपने स्तनों की स्थिति के बारे में एक डिग्री या किसी अन्य के बारे में चिंता न करे। स्तन कैंसर एक काफी सामान्य ऑन्कोलॉजिकल बीमारी है, जो खतरनाक है, लेकिन इलाज योग्य है। स्तन का समय पर निदान कैंसर के गंभीर रूपों से बचने में मदद कर सकता है, जो हमेशा संभव नहीं होता है। यह अच्छा है जब आप मुख्य खतरनाक लक्षणों को "दृष्टि से जानते हैं", तो बीमारी की प्रगति शुरू होने की तुलना में डॉक्टर को तेजी से देखने का मौका मिलता है।
स्तन ग्रंथि में दर्द था या गर्भावस्था से जुड़ी परेशानी नहीं थी - इससे महिला को सबसे पहले आधा सतर्क होना चाहिए।

स्तन ने अपना सामान्य आकार बदल दिया, सूज गया, कम हो गया, असममित हो गया - ये लक्षण स्तन में एक ट्यूमर की उपस्थिति का संकेत दे सकते हैं।

स्तन ग्रंथि की नाजुक त्वचा ने एक निश्चित झुर्रियां हासिल कर ली हैं और एक संतरे के छिलके जैसा दिखने लगा है - यह रोगसूचकता स्तन की स्थिति के लिए नैदानिक उपाय करने का एक अच्छा कारण है।

स्तन ग्रंथि का लाल होना, विशेष रूप से उत्तल या जीभ जैसी अनियमितताओं के रूप में, हाइपरमिया और शरीर का उच्च तापमान विशेष रूप से तीव्र रूप में एक घातक स्तन ट्यूमर के खतरनाक संकेत हैं।

पैपिला से खूनी निर्वहन दिखाई दिया, इसका आकार बदल गया, यह पीछे हट गया, सूज गया या गाढ़ा हो गया, पपड़ी, तराजू, इस पर कटाव - चिकित्सा सुविधा के लिए निर्णायक कार्रवाई का संकेत।

बगल में लिम्फ नोड्स बहुत बढ़े हुए थे, पहले संक्रामक लिम्फैडेनाइटिस का निदान किया गया था - ये स्तन कैंसर के एक गुप्त (गुप्त) रूप के संकेत हो सकते हैं।

स्तन ग्रंथि के ऊपर की त्वचा ने एक खोल जैसी असमान सतह का अधिग्रहण कर लिया है, स्तन आकार में कम हो गए हैं - महत्वपूर्ण लक्षण जो ऑन्कोलॉजी की उपस्थिति का संकेत दे सकते हैं।

यदि आप उपरोक्त लक्षणों में से कम से कम एक पाते हैं, तो पर्याप्त हो और तत्काल एक स्तन रोग विशेषज्ञ के पास एक परीक्षा के लिए जाएं। आधुनिक चिकित्सा स्तन कैंसर जैसी गंभीर ऑन्कोलॉजिकल बीमारी से काफी सफलतापूर्वक लड़ रही है।
sovetclub.ru
स्तन कैंसर: महिलाओं में लक्षण और संकेत। कैसे पहचानें और कैसे स्तन कैंसर स्वयं प्रकट होता है?
स्तन कैंसर एक ऐसी बीमारी है जो महिला (या, अत्यंत दुर्लभ मामलों में, पुरुष) स्तनों के ग्रंथियों के ऊतकों में घातक ट्यूमर के विकास की विशेषता है।
महिलाओं को यह कहते हुए कौन से लक्षण, संकेत या अभिव्यक्तियाँ करनी चाहिए कि अलार्म बजने का समय आ गया है?
प्रारंभिक अवस्था में बीमारी का पता कैसे लगाएं? हम आज के प्रकाशन में इसके बारे में और स्तन कैंसर और मास्टोपाथी के साथ इसके संबंध से जुड़ी कई अन्य बातों के बारे में बात करेंगे।
मुझे कहना होगा कि पूरी दुनिया में यह युवा या वृद्ध महिलाओं में स्तन कैंसर है जिसे कैंसर का सबसे आम रूप माना जाता है।
कैंसर का यह रूप तेरह से नब्बे की उम्र के बीच, नौ में से एक महिला को प्रभावित करता है।
इसके अलावा, स्तन कैंसर, जो बहुत कम उम्र की महिलाओं को भी प्रभावित करता है, कैंसर के बाद दूसरी सबसे आम बीमारी मानी जाती है जो मानव फेफड़ों में विकसित होती है।
और चूंकि महिलाओं और पुरुषों के स्तन की संरचना बिल्कुल समान होती है, इसलिए कुछ मामलों में स्तन का एक घातक ट्यूमर एक पुरुष में विकसित हो सकता है।
हालांकि, इस विशेष प्रकार के कैंसर के मामले, जो आज एक आदमी को प्रभावित करते हैं, कैंसर के कुल मामलों की संख्या के एक प्रतिशत से कुछ ही कम होते हैं।
महिलाओं में स्तन के घातक ट्यूमर के विकास के मामलों की कुल संख्या में तेज वृद्धि पूरी आबादी की जीवन शैली से जुड़ी है जो पिछले दशकों में बदल गई है।
विशेष रूप से, हम इस तथ्य के बारे में बात कर रहे हैं कि आधुनिक परिवारों में पहले की तुलना में काफी कम बच्चे पैदा करने की प्रथा हो गई है, कि आज पूर्ण स्तनपान की शर्तें काफी कम हो गई हैं, और इसी तरह।
नतीजतन, कई महिलाओं को लैक्टोस्टेसिस, मास्टिटिस, फाइब्रोसिस्टिक रोग (मास्टोपैथी) आदि जैसी प्राथमिक बीमारियों का सामना करना पड़ता है। लेकिन यह ऐसी बीमारियां हैं जिन्हें इस तथ्य के लिए जिम्मेदार माना जाता है कि एक निश्चित अवधि के बाद, कैंसर विकसित हो सकता है। 7-10% मामलों में स्तन रोग।
कई मायनों में, दुनिया के अधिकांश विकसित देशों में हाल के वर्षों में ध्यान देने योग्य, कैंसर रोगियों की संख्या में वृद्धि (स्तन के घातक ट्यूमर वाली महिलाओं सहित) वृद्ध लोगों की आबादी में वृद्धि से जुड़ी है।
लेकिन इस तरह की विकृति विकसित होने का जोखिम सीधे रोगियों की उम्र पर निर्भर करता है। यह निर्भरता नीचे दी गई तालिका में दिखाई गई है।
और अंत में, यह नोटिस करना असंभव नहीं है कि स्तन कैंसर को एक बहुक्रियात्मक बीमारी माना जाता है, जिसकी घटना और विकास सीधे सेलुलर जीनोम के संशोधनों से जुड़ा होता है, जो आमतौर पर विशुद्ध रूप से बाहरी कारणों और प्रभाव में दोनों के प्रभाव में हो सकता है। हार्मोन (या अन्य आंतरिक कारक)।
ऑन्कोलॉजिकल रोगों की कपटीता और, विशेष रूप से, स्तन कैंसर जैसी बीमारी इस तथ्य में निहित है कि बहुत प्रारंभिक अवस्था में यह रोग, सबसे अधिक बार, पूरी तरह से स्पर्शोन्मुख है।

वहीं महिलाओं के दोनों स्तन सममित रहते हैं, प्रभावित क्षेत्र काफी प्राकृतिक दिखता है, इस रोग के कारण इन रोमछिद्रों पर जरा सा भी दर्द या परेशानी नहीं होती है। इस स्तर पर किसी बीमारी का पता लगाना अविश्वसनीय रूप से कठिन है, खासकर यदि आप अपने शरीर (उसके स्वास्थ्य) पर उचित ध्यान नहीं देते हैं।
हालांकि, समस्या के सबसे खतरनाक लक्षण और दर्दनाक लक्षण प्रकट होने से पहले कई रोगी स्तन में एक घातक नियोप्लाज्म के विकास का पता लगा सकते हैं (या बल्कि संदेह कर सकते हैं)।
अक्सर, महिलाएं स्तन की स्व-परीक्षा के दौरान, उसके ऊतकों की मोटाई में एक छोटी गांठ या गांठ का पता लगाकर बीमारी की पहचान कर सकती हैं। कभी-कभी स्त्री रोग विशेषज्ञ की नियमित परीक्षाओं के दौरान, मैमोग्राफी या स्तन की अल्ट्रासाउंड परीक्षा के दौरान रोग का पता चलता है।
अक्सर, एक दुर्जेय बीमारी के पहले लक्षण या लक्षणों को मुहरों की उपस्थिति से दर्शाया जा सकता है जो मासिक धर्म के दौरान सीधे बगल में, कॉलरबोन के ऊपर, आदि में गायब नहीं होते हैं। किसी भी महिला को निम्नलिखित लक्षणों से भी सतर्क रहना चाहिए:
- छाती से स्पष्ट या खूनी निर्वहन की उपस्थिति, गर्भावस्था, स्तनपान से संबंधित नहीं।
- निप्पल के पीछे हटने का अचानक गठन।
- किसी महिला के स्तनों पर त्वचा के रंग या बनावट में कोई परिवर्तन। समय-समय पर निरीक्षण करना, यह आकलन करना कि आपके स्तन कैसे दिखते हैं, समय-समय पर इसके किसी भी संशोधन (आकार, रंग, घनत्व) पर ध्यान देना बहुत महत्वपूर्ण है।
डॉक्टर सबसे स्पष्ट अलार्म संकेतों को क्या मानते हैं?
समस्या को समय पर पहचानने के लिए, यह जानना आवश्यक है कि वास्तव में रोग कैसे प्रकट होता है, इसके सबसे अधिक देखे जाने वाले लक्षण क्या हैं।
स्तन कैंसर स्तन ग्रंथियों में कोशिकाओं की अनियंत्रित वृद्धि है। प्रभावित क्षेत्र बड़े हो जाते हैं और अन्य अंगों में फैल सकते हैं। बहुत से लोग घातक नियोप्लाज्म से मर जाते हैं, इसलिए महिलाओं को यह जानने की जरूरत है कि बीमारी की शुरुआत में ही स्तन कैंसर को कैसे पहचाना जाए। यह उच्च मृत्यु दर के कारण सबसे खतरनाक की सूची में है।
सर्वेक्षण कब शुरू किया जाना चाहिए?
कैंसर जीन के उत्परिवर्तन के कारण विकसित होता है जो कोशिकाओं के अनियंत्रित विकास को रोकने के लिए जिम्मेदार होते हैं। कैंसर के लिए कई जोखिम कारक हैं। स्तन कैंसर की पहचान कैसे करें, यह जानने के लिए आपको सबसे पहले यह जानना होगा कि स्क्रीनिंग कब शुरू करनी है।
यह समय-समय पर (लक्षणों की अनुपस्थिति के बावजूद) महिलाओं को किया जाना चाहिए यदि माता-पिता को कैंसर था (या है)। ऐसे में आनुवंशिकता से रोग के संचरण का जोखिम 25 प्रतिशत तक बढ़ जाता है। महिलाओं को भी अपने स्वास्थ्य पर नियंत्रण रखने की जरूरत:
- अभी भी अशक्त;
- 50 वर्ष से अधिक पुराना;
- यदि पहला जन्म 30 साल के मील के पत्थर के बाद हुआ हो;
- गर्भपात के बाद;
- स्तनपान से इनकार;
- लंबे समय तक हार्मोनल गर्भनिरोधक लेना;
- जो मास्टोपाथी, सीने में चोट, चोट के निशान से गुजरे हैं;
- ग्रंथियों के हाइपोथर्मिया के बाद;
- प्रारंभिक यौवन के साथ;
- अंतःस्रावी रोग होने;
- विकिरण चिकित्सा से गुजरना;
- शराब का दुरुपयोग;
- धूम्रपान करने वालों;
- एक रेडियोधर्मी क्षेत्र में रहना;
- अक्सर तनाव के संपर्क में।

कैंसर के पहले दूरस्थ लक्षण
महिलाओं में ब्रेस्ट कैंसर की पहचान कैसे करें? प्रारंभिक अवस्था में पहले लक्षणों का पता लगाना मुश्किल होता है। जांच करते समय, एक छोटा ठोस ट्यूमर महसूस होता है। लिम्फ नोड्स बढ़े हुए हैं। सीने में दर्द होता है। महिला को सामान्य कमजोरी महसूस होती है।
प्रारंभिक अवस्था में कैंसर की पहचान
प्रारंभिक अवस्था में स्तन कैंसर की पहचान कैसे करें? रोग के पहले चरण में, व्यावहारिक रूप से कोई लक्षण नहीं होते हैं, क्योंकि ट्यूमर का व्यास 2 सेंटीमीटर से कम होता है। इस स्तर पर, ऊतक में अभी भी मेटास्टेसिस और कोशिकाओं का अंकुरण नहीं होता है। लेकिन ऑन्कोलॉजिकल बीमारी के "पहले लक्षण" बगल में दर्द खींच सकते हैं। उनके गुहाओं में फुफ्फुस दिखाई देता है। छाती में दर्द अधिक संवेदनशील हो जाता है।
कैंसर के शुरुआती लक्षणों में से एक स्तन गांठ है। ट्यूमर का पता चलने के बाद। निपल्स से डिस्चार्ज शुरू हो जाता है। यह प्रक्रिया मासिक धर्म चक्र से स्वतंत्र है। परिणामी द्रव स्पष्ट, खूनी, पीला-हरा हो सकता है। अक्सर यह मवाद के रूप में प्रकट होता है।

कैंसर की प्रगति के साथ, स्राव की तीव्रता बढ़ जाती है। विशेष गास्केट की आवश्यकता है। स्तन ग्रंथियों में दर्द होता है। छाती पर छोटे-छोटे घाव बनने लगते हैं, जो बड़े अल्सर में बदल जाते हैं। यह प्रक्रिया न केवल निपल्स पर, बल्कि पूरे बस्ट पर देखी जा सकती है।
वह बाहर से बदलता है। संघनन की साइट पर, त्वचा एक अलग छाया प्राप्त कर सकती है - पीले से गहरे लाल तक। प्रभावित क्षेत्र छिलने लगता है। कैंसर के लक्षणों में "नारंगी के छिलके" के रूप में छोटे-छोटे डिम्पल और झुर्रीदार त्वचा का दिखना शामिल है।
छाती की रूपरेखा बदलने लगती है। यह सूजा हुआ, लम्बा आदि हो सकता है। एक कैंसरयुक्त ट्यूमर निप्पल के पीछे हटने की विशेषता है। यदि वह अधिक से अधिक डूबता है, तो नियोप्लाज्म बढ़ रहा है।

मैमोग्राफी
मैमोग्राफी का उपयोग करके महिलाओं में स्तन कैंसर की पहचान कैसे करें (इस लेख में विधि की एक तस्वीर है)? यह विधि नियोप्लाज्म का पता लगाने में अच्छी है। प्रारंभिक अवस्था में रोग का निर्धारण करने के लिए विधि मुख्य में से एक है। वर्ष में एक बार अनुसूचित निरीक्षण किया जाना चाहिए। मासिक धर्म के 5 से 9 दिनों की अवधि में परीक्षा की जाती है। इस समय, स्तन पर हार्मोनल प्रभाव कम से कम प्रकट होता है।
मैमोलॉजी स्तन का एक्स-रे स्कैन है। कैंसर के प्रारंभिक चरण में, ऊतकों में संघनन की छाया दिखाई देती है। इसके पहले लक्षण दिखाई देने से पहले चित्र ट्यूमर को प्रकट करता है। मैमोग्राफी केवल गर्भावस्था और स्तनपान के दौरान ही नहीं की जाती है।

अल्ट्रासाउंड प्रक्रिया
महिलाओं में ब्रेस्ट कैंसर की पहचान कैसे करें? पहले दर्द, सील या बेचैनी होने पर आपको डॉक्टर से सलाह लेनी चाहिए। वह एक अल्ट्रासाउंड स्कैन लिख सकता है। यह एक्स-रे पर किसी भी असामान्यता का पता लगाने के बाद किया जाता है। लेकिन यह एक सिस्ट हो सकता है, नियोप्लाज्म नहीं।
इसकी संरचना, एक गुहा की उपस्थिति, विकास केवल अल्ट्रासाउंड डायग्नोस्टिक्स का उपयोग करके निर्धारित किया जाता है। उसी समय, लिम्फ नोड्स की स्थिति देखी जाती है। परिणाम हुए परिवर्तनों की एक सटीक तस्वीर है। अल्ट्रासाउंड के लिए आदर्श अवधि मासिक धर्म की समाप्ति के तुरंत बाद होती है।
ट्यूमर मार्कर्स
रक्त परीक्षण से स्तन कैंसर की पहचान कैसे करें? एक घातक ट्यूमर की पहचान करने के लिए, ट्यूमर मार्करों को लिया जाता है। सीए 15-3 एंटीजन द्वारा रोग के प्रारंभिक चरण का पता लगाया जाता है। कैंसर के शुरुआती चरण के 20 प्रतिशत में यह निशान बढ़ जाता है।
इस मार्कर का उपयोग घातक नियोप्लाज्म के प्राथमिक निर्धारण के लिए किया जाता है। आदर्श में मूल्य 27 यू / एमएल के अनुरूप होना चाहिए। कैंसर प्रतिजन सीए 27-29 थोड़ा संवेदनशील होता है और निमोनिया, सिस्ट आदि के साथ बढ़ सकता है।

इसलिए, ऑन्कोलॉजी की उपस्थिति शायद ही कभी इसके द्वारा निर्धारित की जाती है। सीईए एंटीजन का सामान्य मूल्य 5 एनजी/एमएल है। इस निशान में 10 एनजी / एमएल की वृद्धि कैंसर की उपस्थिति को इंगित करती है। ट्यूमर मार्करों को एक व्यापक परीक्षा के अतिरिक्त निर्धारित किया जाता है। यदि ट्यूमर का नेत्रहीन पता नहीं लगाया जाता है, तो प्रतिजन मान निरपेक्ष नहीं होते हैं।
टोमोग्राफी
महिलाओं में ब्रेस्ट कैंसर की पहचान कैसे करें? रोग के लक्षण - एक ट्यूमर की उपस्थिति, सील, दर्द, आदि। निदान का खंडन या पुष्टि करने के लिए, छाती की टोमोग्राफी की जाती है। यह विधि एक स्पष्ट छवि में नियोप्लाज्म दिखाती है, जो स्पष्ट रूप से प्रभावित कोशिकाओं के अन्य अंगों में प्रवेश या उनके साथ आसंजन की कमी को दर्शाती है। यदि एक घातक ट्यूमर की उपस्थिति की पुष्टि की जाती है, तो इसकी डिग्री निर्धारित की जाती है।
बायोप्सी
बायोप्सी से स्तन कैंसर की पहचान कैसे करें? किसी भी रसौली की उपस्थिति अभी तक कैंसर के विकास का संकेत नहीं देती है। ट्यूमर सौम्य हो सकता है। यह निर्धारित करने के लिए कि क्या नियोप्लाज्म घातक है, अतिरिक्त अध्ययन की आवश्यकता है, जो बायोप्सी की मदद से किया जाता है।
प्रक्रिया के दौरान, एक पतली सुई के साथ एक विशेष उपकरण का उपयोग करके ट्यूमर से कोशिकाओं को लिया जाता है। फिर एक सूक्ष्म परीक्षा की जाती है। कैंसर का पता लगाने का यह तरीका सबसे सटीक है, जो न केवल संघनन के प्रकार को निर्धारित करने में मदद करता है, बल्कि उपचार की आगामी मात्रा भी निर्धारित करता है।
हार्मोनल पृष्ठभूमि पर ट्यूमर के विकास की निर्भरता के कारण। इसी समय, कुछ दवाओं के प्रति प्रतिक्रिया करने के लिए घातक कोशिकाओं की क्षमता निर्धारित की जाती है।
आत्म परीक्षण
स्तन कैंसर का स्वयं पता कैसे लगाएं? रजोनिवृत्ति के दौरान, निर्वहन की शुरुआत से 7-10 वें दिन स्तन की जांच की जाती है, लेकिन उस अवधि के दौरान जब सूजन या दर्द नहीं देखा जाता है। मासिक धर्म चक्र की अनियमितता या उनकी अनुपस्थिति के साथ, स्तन ग्रंथियों की मासिक जांच की जानी चाहिए।

निप्पल के संपर्क के बिंदु पर ब्रा की जांच से कैंसर का आत्मनिर्णय शुरू होता है। कोई डिस्चार्ज या दाग उनके संकेत नहीं होने चाहिए। इसके बाद, लाली, छीलने या घावों के लिए अरोला की जांच की जाती है। ये सभी अभिव्यक्तियाँ नहीं होनी चाहिए।
फिर निप्पल की जांच की जाती है। इसे छाती में नहीं खींचना चाहिए। दृश्य परिवर्तनों के लिए बाद वाले का अलग से निरीक्षण किया जाता है। इसे करने के लिए एक महिला आईने के सामने खड़ी हो जाती है और अपनी बाहों को ऊपर उठा लेती है। अंडरआर्म्स और ब्रेस्ट शेप की जांच उभार, डिंपल या विषमता के लिए की जाती है। त्वचा का रंग असामान्य रंग या क्रस्टी क्षेत्र नहीं दिखाना चाहिए।
कैंसर के पहले लक्षण लापरवाह स्थिति में निर्धारित होते हैं। महिला अपनी पीठ के बल लेट जाती है और एक कंधे के ब्लेड के नीचे एक रोलर लगाती है। किसी भी सील की उपस्थिति के लिए दो अंगुलियों के पैड के साथ एक गोलाकार गति में एक ही तरफ से स्तन ग्रंथियों को महसूस करता है। फिर रोलर को दूसरी तरफ स्थानांतरित कर दिया जाता है और प्रक्रिया दोहराई जाती है।
शॉवर में खड़े होकर ट्यूमर की पहचान करना सबसे आसान है। साबुन की उंगलियां, महसूस करते समय, जल्दी से सील ढूंढती हैं जो सिद्धांत रूप में नहीं होनी चाहिए। यदि आपको उपरोक्त में से कोई भी संकेत मिलता है, तो आपको पूरी जांच के लिए तुरंत डॉक्टर से परामर्श लेना चाहिए।
नियोप्लाज्म की पहचान, निपल्स या सील से डिस्चार्ज होना एक वाक्य नहीं है। एक पूर्ण परीक्षा के बिना, अल्ट्रासाउंड, बायोप्सी, आदि, यहां तक कि एक डॉक्टर भी सटीक निदान नहीं करेगा, सील या नियोप्लाज्म की उपस्थिति के बावजूद। वे अच्छी गुणवत्ता के हो सकते हैं।
कैंसर के लक्षणों का समय पर पता चलने पर उपचार निर्धारित किया जाता है, जो ज्यादातर मामलों में सफल होता है। आधुनिक चिकित्सा संक्रमित कोशिकाओं के विकास को रोकने में सक्षम है, शुरुआत में ही ऑन्कोलॉजी को रोक देती है, जिससे स्तन विच्छेदन को रोका जा सकता है।