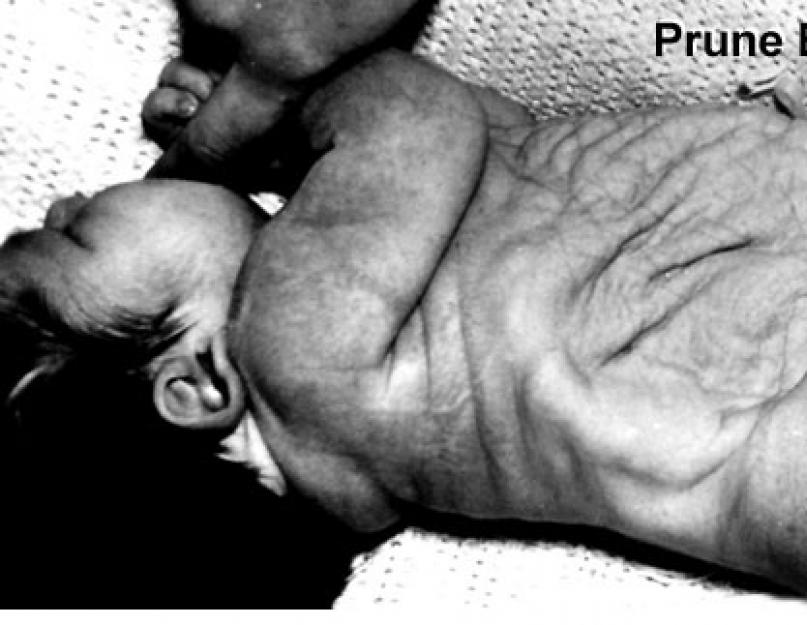
आज मैं आपको एक ऐसी विकृति के बारे में बताऊंगा जो खुद को प्रकट कर सकती है, जिसका अर्थ है कि पहली तिमाही की स्क्रीनिंग पर पहले से ही इसका संदेह किया जा सकता है।
प्रून बेली- एक सिंड्रोम जिसमें कई विकासात्मक विसंगतियाँ शामिल हैं, जिनमें से तीन मुख्य हैं:
- कमजोरी, पूर्वकाल पेट की दीवार का अविकसित होना
- द्विपक्षीय क्रिप्टोर्चिडिज्म
- मूत्र पथ की विसंगतियाँ
Prune एक अंग्रेजी शब्द है जो बेर के रूप में अनुवाद करता है, हालांकि इस संदर्भ में एक और अर्थ था - prunes, पूर्वकाल पेट की दीवार की विशेषता झुर्रीदार उपस्थिति के कारण, पेट पेट के रूप में अनुवाद करता है।

रूसी भाषा के साहित्य में, "छंटनी बेली" शब्द का उपयोग नहीं किया जाता है, इसलिए भविष्य में मैं इसके अंग्रेजी संस्करण का उपयोग करूंगा, मुझे लगता है कि यह अधिक सही होगा।
इस प्रकार की पेट की दीवार दोष का वर्णन पहली बार 1839 में फ्रोलिच द्वारा किया गया था, और प्रून बेली शब्द का प्रस्ताव 1901 में ओस्लर द्वारा किया गया था।
यद्यपि यह बच्चे के पेट की विशिष्ट उपस्थिति है जो इस विसंगति की पहचान है, जिसके द्वारा आमतौर पर नवजात शिशु का निदान किया जाता है, अंतर्निहित जननांग पथ की विसंगतियाँ समग्र अस्तित्व का सबसे महत्वपूर्ण निर्धारक हैं। सिंड्रोम के भीतर अभिव्यक्तियों की गंभीरता की एक विस्तृत श्रृंखला है। गंभीर श्वसन और गुर्दे संबंधी विकार वाले कुछ बच्चे नवजात अवधि में मर जाते हैं, जबकि अन्य में परिवर्तन मध्यम होते हैं और इन्हें ठीक किया जा सकता है। गंभीर गुर्दे डिसप्लेसिया, ओलिगोहाइड्रामनिओस और, परिणामस्वरूप, 20% मामलों में फेफड़े के हाइपोप्लासिया से भ्रूण की प्रसवपूर्व मृत्यु हो जाती है और 30% में बच्चे के जीवन के पहले दो वर्षों में प्रगतिशील गुर्दे की विफलता होती है। प्रून बेली से जुड़े जननांग पथ की विसंगतियों में शामिल हैं
- हाइड्रोनफ्रोसिस
- कष्टप्रद फैला हुआ मूत्रवाहिनी
- किडनी डिसप्लेसिया की अलग-अलग डिग्री
- बढ़े हुए मूत्राशय
यह लड़कों में 95% मामलों में होता है, लेकिन इसी तरह के परिवर्तन, जिसमें जननांग प्रणाली की विसंगतियों के साथ संयोजन में पूर्वकाल पेट की दीवार की मांसपेशियों की अनुपस्थिति भी शामिल है, लड़कियों में भी वर्णित हैं।
उदाहरण के तौर पर, मैं एक कहानी पेश करता हूं जो मुझे एक मंच पर सार्वजनिक डोमेन में मिली:
"लड़कियों, जो रुचि रखते हैं, मेरे पास प्रून बेली सिंड्रोम वाला ऐसा बच्चा था। मैं अपनी कहानी इस तथ्य से शुरू करूंगा कि न तो मैं और न ही मेरे पति किसी भी चीज से बीमार हैं, गर्भावस्था अच्छी चल रही थी, मैंने पेंट नहीं सूंघा, मैं नहीं पीता, मैं धूम्रपान नहीं करता, इसका कारण स्थिति नहीं मिली है, या तो यहां या अमेरिका में। हां, निश्चित रूप से, हम इस स्थिति से परेशान थे, और अगर मुझे इस बारे में 12 सप्ताह की अवधि के लिए सूचित किया जाता, तो शायद मैं गर्भावस्था को समाप्त कर देता, अब मेरे पास एक अद्भुत बच्चा है जिसका मूत्र परीक्षण समय-समय पर बिगड़ता है, यह बहुत प्रभावित करता है गुर्दे, उसे भविष्य में पेट की दीवार पर सर्जरी की जरूरत है, क्रिप्टोर्चिडिज्म के साथ-साथ दिल की खराबी के कारण, उसके पैर सपाट हैं, उसके पास क्लबफुट हुआ करता था, लेकिन 2 सप्ताह की उम्र से हम उसे प्लास्टर में डाल देते हैं पंसेटी पद्धति, उसके पैरों में सुधार हुआ, वह एक सामान्य बच्चे की तरह व्यवहार करता है, उसके दांत भी चढ़ रहे हैं, वह बैठता है, उठता है, चलता है, चलता है, सामान्य तौर पर, एक अद्भुत बच्चा है, हालांकि वह यह सब देरी से करता है 3-4 महीने। मैं एक बच्चे को हमारे जैसा ही निदान के साथ जानता हूं, उसका इंग्लैंड में एक ऑपरेशन हुआ था, लगभग 4 मिलियन रूबल एकत्र किए, और उसके साथ सब कुछ ठीक लगता है, पा, पा, पा।
1. हमारे बच्चे ने लगभग 18 सप्ताह की अवधि के लिए पेशाब करना शुरू कर दिया (हमने सोचा कि मूत्राशय इस तथ्य से कम हो गया है कि उसने पेशाब करना शुरू कर दिया है, लेकिन ऐसा नहीं था, मजबूत दबाव से पेरिटोनियम पर एक छेद बन गया, इसलिए मूत्राशय सामान्य स्थिति में लौट आए) हम बहुत खुश थे, कूद कर भागे... ज्यादा देर तक नहीं।
2. सप्ताह 20 में, उन्होंने गुर्दे (द्विपक्षीय हाइड्रोनफ्रोसिस) के साथ समस्याओं की खोज की, लेकिन तुरंत कहा कि इसका इलाज किया जा रहा है, वे कहते हैं, चिंता न करें
3. 24 सप्ताह में, क्लबफुट की खोज की गई (उन्होंने कहा कि सब कुछ ठीक हो जाएगा, यह लड़कों को भी सूट करता है)
4. 28 सप्ताह में, क्रिप्टोर्चिडिज्म ...
इन सभी संकेतकों का सेट प्रून बेली सिंड्रोम है, लेकिन किसी भी यूज़िस्ट ने यह नहीं कहा। तो, मुझे इंटरनेट पर जानकारी मिली कि 12 सप्ताह में किसी को पहले ही बताया गया था कि बच्चे को प्रून बेली सिंड्रोम है, अल्ट्रासाउंड विशेषज्ञ ने एक बच्चे में पेट की पतली दीवार देखी, हमें किसी ने नहीं देखा."
इस सिंड्रोम की घटना के लिए तीन मुख्य भ्रूण संबंधी सिद्धांत हैं:
मूत्राशय के आउटलेट में रुकावट
1903 की शुरुआत में प्रस्तावित इस सिद्धांत को बाद में 43-45 दिनों के गर्भ की अवधि में भेड़ के भ्रूण में मूत्रमार्ग की रुकावट के मामले में प्रून बेली के फेनोटाइपिक परिवर्तनों की विशेषता को फिर से बनाकर प्रमाणित किया गया था। इस सिद्धांत के अनुसार अन्य सभी परिवर्तन गौण हैं। मूत्राशय से मूत्र के बहिर्वाह की कमी से इसमें उल्लेखनीय वृद्धि होती है, पूर्वकाल पेट की दीवार में खिंचाव, इसकी रक्त आपूर्ति और शोष में व्यवधान, और अंडकोश में वृषण वंश की प्रक्रिया को भी बाधित करता है और हाइड्रोनफ्रोसिस के गठन और विस्तार की ओर जाता है। मूत्रवाहिनी की।
हालांकि, मनुष्यों में, इस सिंड्रोम में मूत्रमार्ग की रुकावट 10-20% मामलों में होती है। कुछ वैज्ञानिकों का मानना है कि बाधा गुजर रही है, दूसरों का तर्क है कि प्रून बेली के सबसे गंभीर रूपों में बाधा उत्पन्न होती है। मानव भ्रूण भ्रूणविज्ञान के अनुसार, इस तरह के परिवर्तन 13-15 सप्ताह में दिखाई देने चाहिए, क्योंकि इस समय तक यूरेचस बंद होना शुरू हो जाता है और भ्रूण द्वारा मूत्र का उत्पादन काफी बढ़ जाता है।
हालांकि यह सिद्धांत काफी आश्वस्त करने वाला है, लेकिन यह प्रून बेली से जुड़े सभी परिवर्तनों की व्याख्या करने में सक्षम नहीं है।
मेसोडर्मल विकासात्मक विलंब का सिद्धांत
यह अनुमान लगाया गया है कि मूत्र पथ की असामान्यताओं को 6 वें और 10 वें सप्ताह के बीच मेसोनेफ्रोस के असामान्य विकास द्वारा समझाया जा सकता है। वोल्फियन डक्ट के विकास में परिवर्तन से प्रोस्टेटिक हाइपोप्लासिया होता है, प्रोस्टेटिक मूत्रमार्ग के विकास में देरी होती है, और वाल्व जैसी रुकावट होती है। हालाँकि, इस सिद्धांत में इस सिंड्रोम में आने वाली सभी विसंगतियों को शामिल नहीं किया जा सकता है।
जर्दी थैली सिद्धांत
एक परिकल्पना है कि प्रून बेली में, जर्दी थैली की अधिक मात्रा से पूर्वकाल पेट की दीवार के विकास में विसंगतियाँ हो सकती हैं, मूत्र पथ के निर्माण में अधिकांश एलांटो के शामिल होने के कारण।
अल्ट्रासाउंड के दौरान प्रून बेली सिंड्रोम का संदेह कैसे करें?
आपकी आंख को पकड़ने वाली पहली चीज मेगासिस्टिस है, यानी। मूत्राशय के आकार में उल्लेखनीय वृद्धि, साथ ही एक पतली, फैली हुई और उभरी हुई पूर्वकाल पेट की दीवार। गर्भावस्था के 10-14 सप्ताह में, मेगासिस्टिस का निदान तब किया जाता है जब मूत्राशय का अनुदैर्ध्य आकार से अधिक हो जाता है सशर्त मानक 7 मिमी. 8-12 मिमी के आयामों के साथ, ज्यादातर मामलों में, आत्म-सामान्यीकरण होता है, लेकिन हर 2 सप्ताह में एक बार गतिशील निगरानी की आवश्यकता होती है। यह, जाहिरा तौर पर, इस तथ्य के कारण है कि चिकनी मांसपेशियों का निर्माण और मूत्राशय का संक्रमण गर्भ के 13 वें सप्ताह तक समाप्त नहीं होता है और बाद के दिनों में जारी रहता है, जो निम्नलिखित में समस्या के आत्म-समाधान को जन्म देता है। भ्रूण के अंतर्गर्भाशयी विकास के सप्ताह। मेगासिस्टिस-मेगायूरेटर सिंड्रोम और पोस्टीरियर यूरेथ्रल वाल्व में मूत्राशय का बढ़ना, मूत्रवाहिनी का फैलाव और पाइलेक्टैसिस हो सकता है, लेकिन इन स्थितियों में एमनियोटिक द्रव की मात्रा आमतौर पर सामान्य रहती है, और पूर्वकाल पेट की दीवार का ऐसा कोई पतला और फलाव नहीं होता है। मेगासिस्टिस और ओलिगोहाइड्रामनिओस की प्रगति प्रागैतिहासिक रूप से प्रतिकूल संकेत हैं जो मूत्राशय के आउटलेट वर्गों में रुकावट का संकेत देते हैं।
11-13 सप्ताह में प्रून बेली सिंड्रोम का असमान रूप से निदान करना संभव नहीं है, यह केवल संदेह किया जा सकता है, और मुख्य निदान होगा मेगासिस्टिस, जो, जैसा कि मैंने कहा, विभिन्न परिस्थितियों में हो सकता है।
क्या करें?
यह आपका बच्चा है और चुनाव, हमेशा की तरह, आपको करना है। लेकिन कभी-कभी, यह बहुत महत्वपूर्ण होता है कि कोई व्यक्ति इस जिम्मेदारी के बोझ को उठा ले, पसंद का बोझ जो आपको अपने जीवन के साथ बनाना है, न कि केवल अपने जीवन के साथ। यह महसूस करना बहुत महत्वपूर्ण है कि यहां और अभी के सर्वोत्तम निर्णय ही लिए जाएंगे।
यहां लेख में प्रकाशित सिफारिशें हैं "गर्भावस्था के पहले तिमाही में मेगासिस्टिस सिंड्रोम के निदान में बाल रोग विशेषज्ञ और निर्णय लेने की रणनीति द्वारा प्रसवपूर्व परामर्श" http://www.lvrach.ru/2015/01/15436142/:
"यह देखते हुए कि 25-40% में" मेगासिस्टिस "गुणसूत्र विकृति के साथ संयुक्त है, आनुवंशिक अध्ययन के परिणाम गर्भावस्था को लम्बा करने या समाप्त करने पर निर्णय लेने में एक आवश्यक भूमिका निभाते हैं। अधिकांश लेखक इस बात से सहमत हैं कि पश्च मूत्रमार्ग के वाल्व, साथ ही प्रून-बेले सिंड्रोम, आनुवंशिक रूप से विरासत में मिली विकृति नहीं हैं, लेकिन यह गुणसूत्र क्षति की संभावना को बाहर नहीं करता है। A. W. लियाओ ने 25% मामलों में 13वें और 18वें गुणसूत्रों पर ट्राइसॉमी की उपस्थिति को 10-14 सप्ताह के गर्भ के भ्रूणों में 7 से 15 मिमी तक मूत्राशय के आकार में वृद्धि के साथ कहा है।
नैदानिक उपायों और गर्भधारण के परिणामों के विश्लेषण ने एक नैदानिक एल्गोरिथम विकसित करना संभव बना दिया है जो 7-15 मिमी के भीतर बुलबुले के आकार की उपस्थिति में भ्रूण सामग्री के अनिवार्य कैरियोटाइपिंग का तात्पर्य है। कैरियोटाइप विकार की पुष्टि करते समय, गर्भावस्था को समाप्त करने की सलाह दी जाती है, अन्यथा, निदान की स्थिति के पूर्वानुमान के लिए आश्वस्त मार्करों की उपस्थिति तक गतिशील अवलोकन।
मूत्राशय में एक महत्वपूर्ण प्रारंभिक वृद्धि 20-30 मिमी स्पष्ट रूप से निचले मूत्र पथ के एक गंभीर रुकावट को इंगित करती है और गतिशील निगरानी की आवश्यकता नहीं होती है, गर्भावस्था को समाप्त करने की सलाह दी जाती है।
ऊपरी मूत्र पथ के फैलाव की उपस्थिति हमेशा गर्भ के शुरुआती चरणों (11-13 सप्ताह) में "मेगासिस्टिस" सिंड्रोम का पूरक नहीं होती है और गर्भावस्था के दूसरे और तीसरे तिमाही में सबसे स्पष्ट रूप से परिभाषित होती है। हालांकि, सभी मामलों में, इसकी उपस्थिति एक कारक है जो पूर्वानुमान को बढ़ा देती है।
इस प्रकार, साहित्य डेटा के विश्लेषण और हमारी अपनी टिप्पणियों के परिणामों को संक्षेप में, कई निष्कर्ष स्पष्ट हैं:
- गर्भावस्था के 11-14 सप्ताह (आणविक आनुवंशिक और जन्मजात विकृतियों और सीए के अल्ट्रासाउंड मार्कर) में प्रारंभिक प्रसवपूर्व जांच में शामिल उपायों का सेट भ्रूण में मूत्र पथ के संक्रमण की संभावना को निर्धारित करना संभव नहीं बनाता है। एमवीएस के जन्मजात विकृति की उपस्थिति से खतरे वाले भ्रूणों के जोखिम समूह की पहचान मूत्राशय के बढ़े हुए अनुदैर्ध्य आकार के निदान के आधार पर होती है 7 मिमी, जिसे भ्रूण मेगासिस्टिस सिंड्रोम के रूप में व्याख्या किया जाता है, और भविष्यवाणी करने के लिए सावधानीपूर्वक नैदानिक उपायों की आवश्यकता होती है नतीजा।
- भ्रूण मेगासिस्टिस सिंड्रोम को संरचनात्मक या कार्यात्मक मूल के निचले मूत्र पथ के यूरोडायनामिक्स में स्पष्ट गड़बड़ी की अभिव्यक्ति के रूप में माना जाता है, जो ऊपरी मूत्र पथ के अवरोधक विकारों के विकास और गुर्दे के पैरेन्काइमा के डिसप्लास्टिक विकास के अंतर्निहित है, जिसमें सिस्टिक डिस्प्लेसिया भी शामिल है, जो गुर्दे के कार्यों के विघटन और प्रतिकूल परिणाम को पूर्व निर्धारित करता है।
- डायग्नोस्टिक प्रक्रियाओं का एक सेट जो मेगासिस्टिस सिंड्रोम वाले भ्रूणों के एक समूह की पहचान करते समय रोग का निदान को परिष्कृत करता है, इसमें ऊपरी मूत्र पथ के फैलाव और मूत्राशय के आकार ≤ 20 मिमी की अनुपस्थिति में भ्रूण सामग्री (कोरियोनिक विली) का कैरियोटाइपिंग और पहचाने गए क्रोमोसोमल के मामलों में गर्भावस्था की समाप्ति शामिल है। विकृति विज्ञान।
- मूत्राशय के बढ़ने की उपस्थिति 20 मिमी अलगाव में या ऊपरी मूत्र पथ के फैलाव की उपस्थिति में गर्भावस्था की समाप्ति का संकेत है।
- ऊपरी मूत्र पथ के विस्तार की अनुपस्थिति में 7-15 मिमी के भीतर मूत्राशय के मध्यम विस्तार के सभी मामलों में गर्भावस्था के विस्तार की सिफारिश की जाती है, 2-3 सप्ताह के लिए अवलोकन की सकारात्मक गतिशीलता, मूत्राशय के आकार की बहाली।
- डायग्नोस्टिक उपायों को करना और सामरिक समाधान चुनना बाल रोग विशेषज्ञ की भागीदारी के साथ किया जाना चाहिए, जिसमें गतिशील निगरानी के पूर्व और प्रसवोत्तर चरण और आवश्यक उपचार शामिल हैं।
मूत्राशय एक खोखला आंतरिक मानव अंग है जो शरीर से मूत्र एकत्र करता है और निकालता है। इसके आयाम पूर्णता की डिग्री पर निर्भर करते हैं और भिन्न हो सकते हैं। महिलाओं में मूत्राशय की क्षमता पुरुषों की तुलना में थोड़ी कम होती है, औसतन यह 200 से 500 मिली तक होती है। हालांकि, कभी-कभी इस अंग का आकार बदल जाता है - एक बड़ा मूत्राशय होता है।
बढ़े हुए मूत्राशय के कारण
जांच करने पर, बढ़े हुए मूत्राशय को पुटी, आंतों में वॉल्वुलस या पेट के ट्यूमर के रूप में माना जा सकता है। एक त्रुटि को बाहर करने के लिए, मूत्र प्रतिधारण वाले रोगियों की जांच करने से पहले, वे मूत्राशय के कैथीटेराइजेशन से गुजरते हैं, साथ ही मूत्राशय की पिछली दीवार की एक गुदा परीक्षा भी करते हैं।
एक बढ़े हुए मूत्राशय मूत्र संबंधी रोगों के लक्षणों में से एक है (उदाहरण के लिए, हाइड्रोनफ्रोसिस, इस्चुरिया - मूत्र प्रतिधारण), इसलिए, निदान को स्पष्ट करने के लिए कई अध्ययन किए जाते हैं: क्रोमोसिस्टोस्कोपी, उत्सर्जन यूरोग्राफी, सिस्टोस्कोपी।
भ्रूण में मेगासिस्टिस
इसके अलावा, भ्रूण के विकास के दौरान बच्चों में एक बड़ा मूत्राशय होता है। एक नियम के रूप में, प्रारंभिक गर्भावस्था में मेगासिस्टिस का निदान किया जाता है। यह विसंगति 0.06% भ्रूणों में होती है। एक बढ़े हुए मूत्राशय (या, अन्यथा, मेगासिस्टिस) को तब कहा जाता है जब इसका अनुदैर्ध्य आकार 8 मिमी से अधिक हो।
भ्रूण में मेगासिस्टिस - कारण

सबसे अधिक बार, मेगासिस्टिस एक प्रतिरोधी मूत्र पथ के घाव का संकेत है। इसके अलावा, बढ़े हुए मूत्राशय क्रॉप्ड बेली सिंड्रोम का संकेत दे सकते हैं। ज्यादातर मामलों में इस बीमारी के लिए रोग का निदान खराब है। गर्भावस्था के दूसरे तिमाही से शुरू करके इसका निदान करना संभव है। एक नियम के रूप में, यदि यह निदान चिकित्सा कारणों से स्थापित किया जाता है, तो गर्भावस्था समाप्त हो जाती है।
भ्रूण में मेगासिस्टिस - उपचार
हालांकि, कभी-कभी एक बड़ा मूत्राशय क्षणिक हो सकता है। कई मामलों में (विभिन्न शोधकर्ताओं में 5 से 47 तक), मूत्राशय अनायास सामान्य आकार में लौट आता है। एक नियम के रूप में, इन मामलों में, प्रसवकालीन परिणाम अनुकूल है।
यदि प्रारंभिक गर्भावस्था में भ्रूण में बढ़े हुए मूत्राशय का निदान किया जाता है, तो कभी-कभी एक अतिरिक्त परीक्षा की जाती है - वेसिकोसेन्टेसिस। यह भ्रूण के मूत्राशय की दीवार में एक पंचर है। इस प्रकार, उसका मूत्र विश्लेषण के लिए प्राप्त किया जाता है। यह अध्ययन मूत्र प्रणाली की विकृतियों और कई गंभीर बीमारियों के मामलों में किया जाता है। इसके अलावा, आंकड़े बताते हैं कि प्रारंभिक गर्भावस्था में वेसिकोसेन्टेसिस के दौरान मेगासिस्टिस के साथ भ्रूण का नुकसान काफी कम हो जाता है।
आज मैं आपको एक ऐसी विकृति के बारे में बताऊंगा जो खुद को प्रकट कर सकती है, जिसका अर्थ है कि पहली तिमाही की स्क्रीनिंग पर पहले से ही इसका संदेह किया जा सकता है।
प्रून बेली- एक सिंड्रोम जिसमें कई विकासात्मक विसंगतियाँ शामिल हैं, जिनमें से तीन मुख्य हैं:
- कमजोरी, पूर्वकाल पेट की दीवार का अविकसित होना
- द्विपक्षीय क्रिप्टोर्चिडिज्म
- मूत्र पथ की विसंगतियाँ
Prune एक अंग्रेजी शब्द है जो बेर के रूप में अनुवाद करता है, हालांकि इस संदर्भ में एक और अर्थ था - prunes, पूर्वकाल पेट की दीवार की विशेषता झुर्रीदार उपस्थिति के कारण, पेट पेट के रूप में अनुवाद करता है।

रूसी भाषा के साहित्य में, "छंटनी बेली" शब्द का उपयोग नहीं किया जाता है, इसलिए भविष्य में मैं इसके अंग्रेजी संस्करण का उपयोग करूंगा, मुझे लगता है कि यह अधिक सही होगा।
इस प्रकार की पेट की दीवार दोष का वर्णन पहली बार 1839 में फ्रोलिच द्वारा किया गया था, और प्रून बेली शब्द का प्रस्ताव 1901 में ओस्लर द्वारा किया गया था।
यद्यपि यह बच्चे के पेट की विशिष्ट उपस्थिति है जो इस विसंगति की पहचान है, जिसके द्वारा आमतौर पर नवजात शिशु का निदान किया जाता है, अंतर्निहित जननांग पथ की विसंगतियाँ समग्र अस्तित्व का सबसे महत्वपूर्ण निर्धारक हैं। सिंड्रोम के भीतर अभिव्यक्तियों की गंभीरता की एक विस्तृत श्रृंखला है। गंभीर श्वसन और गुर्दे संबंधी विकार वाले कुछ बच्चे नवजात अवधि में मर जाते हैं, जबकि अन्य में परिवर्तन मध्यम होते हैं और इन्हें ठीक किया जा सकता है। गंभीर गुर्दे डिसप्लेसिया, ओलिगोहाइड्रामनिओस और, परिणामस्वरूप, 20% मामलों में फेफड़े के हाइपोप्लासिया से भ्रूण की प्रसवपूर्व मृत्यु हो जाती है और 30% में बच्चे के जीवन के पहले दो वर्षों में प्रगतिशील गुर्दे की विफलता होती है। प्रून बेली से जुड़े जननांग पथ की विसंगतियों में शामिल हैं
- हाइड्रोनफ्रोसिस
- कष्टप्रद फैला हुआ मूत्रवाहिनी
- किडनी डिसप्लेसिया की अलग-अलग डिग्री
- बढ़े हुए मूत्राशय
यह लड़कों में 95% मामलों में होता है, लेकिन इसी तरह के परिवर्तन, जिसमें जननांग प्रणाली की विसंगतियों के साथ संयोजन में पूर्वकाल पेट की दीवार की मांसपेशियों की अनुपस्थिति भी शामिल है, लड़कियों में भी वर्णित हैं।
उदाहरण के तौर पर, मैं एक कहानी पेश करता हूं जो मुझे एक मंच पर सार्वजनिक डोमेन में मिली:
"लड़कियों, जो रुचि रखते हैं, मेरे पास प्रून बेली सिंड्रोम वाला ऐसा बच्चा था। मैं अपनी कहानी इस तथ्य से शुरू करूंगा कि न तो मैं और न ही मेरे पति किसी भी चीज से बीमार हैं, गर्भावस्था अच्छी चल रही थी, मैंने पेंट नहीं सूंघा, मैं नहीं पीता, मैं धूम्रपान नहीं करता, इसका कारण स्थिति नहीं मिली है, या तो यहां या अमेरिका में। हां, निश्चित रूप से, हम इस स्थिति से परेशान थे, और अगर मुझे इस बारे में 12 सप्ताह की अवधि के लिए सूचित किया जाता, तो शायद मैं गर्भावस्था को समाप्त कर देता, अब मेरे पास एक अद्भुत बच्चा है जिसका मूत्र परीक्षण समय-समय पर बिगड़ता है, यह बहुत प्रभावित करता है गुर्दे, उसे भविष्य में पेट की दीवार पर सर्जरी की जरूरत है, क्रिप्टोर्चिडिज्म के साथ-साथ दिल की खराबी के कारण, उसके पैर सपाट हैं, उसके पास क्लबफुट हुआ करता था, लेकिन 2 सप्ताह की उम्र से हम उसे प्लास्टर में डाल देते हैं पंसेटी पद्धति, उसके पैरों में सुधार हुआ, वह एक सामान्य बच्चे की तरह व्यवहार करता है, उसके दांत भी चढ़ रहे हैं, वह बैठता है, उठता है, चलता है, चलता है, सामान्य तौर पर, एक अद्भुत बच्चा है, हालांकि वह यह सब देरी से करता है 3-4 महीने। मैं एक बच्चे को हमारे जैसा ही निदान के साथ जानता हूं, उसका इंग्लैंड में एक ऑपरेशन हुआ था, लगभग 4 मिलियन रूबल एकत्र किए, और उसके साथ सब कुछ ठीक लगता है, पा, पा, पा।
1. हमारे बच्चे ने लगभग 18 सप्ताह की अवधि के लिए पेशाब करना शुरू कर दिया (हमने सोचा कि मूत्राशय इस तथ्य से कम हो गया है कि उसने पेशाब करना शुरू कर दिया है, लेकिन ऐसा नहीं था, मजबूत दबाव से पेरिटोनियम पर एक छेद बन गया, इसलिए मूत्राशय सामान्य स्थिति में लौट आए) हम बहुत खुश थे, कूद कर भागे... ज्यादा देर तक नहीं।
2. सप्ताह 20 में, उन्होंने गुर्दे (द्विपक्षीय हाइड्रोनफ्रोसिस) के साथ समस्याओं की खोज की, लेकिन तुरंत कहा कि इसका इलाज किया जा रहा है, वे कहते हैं, चिंता न करें
3. 24 सप्ताह में, क्लबफुट की खोज की गई (उन्होंने कहा कि सब कुछ ठीक हो जाएगा, यह लड़कों को भी सूट करता है)
4. 28 सप्ताह में, क्रिप्टोर्चिडिज्म ...
इन सभी संकेतकों का सेट प्रून बेली सिंड्रोम है, लेकिन किसी भी यूज़िस्ट ने यह नहीं कहा। तो, मुझे इंटरनेट पर जानकारी मिली कि 12 सप्ताह में किसी को पहले ही बताया गया था कि बच्चे को प्रून बेली सिंड्रोम है, अल्ट्रासाउंड विशेषज्ञ ने एक बच्चे में पेट की पतली दीवार देखी, हमें किसी ने नहीं देखा."
इस सिंड्रोम की घटना के लिए तीन मुख्य भ्रूण संबंधी सिद्धांत हैं:
मूत्राशय के आउटलेट में रुकावट
1903 की शुरुआत में प्रस्तावित इस सिद्धांत को बाद में 43-45 दिनों के गर्भ की अवधि में भेड़ के भ्रूण में मूत्रमार्ग की रुकावट के मामले में प्रून बेली के फेनोटाइपिक परिवर्तनों की विशेषता को फिर से बनाकर प्रमाणित किया गया था। इस सिद्धांत के अनुसार अन्य सभी परिवर्तन गौण हैं। मूत्राशय से मूत्र के बहिर्वाह की कमी से इसमें उल्लेखनीय वृद्धि होती है, पूर्वकाल पेट की दीवार में खिंचाव, इसकी रक्त आपूर्ति और शोष में व्यवधान, और अंडकोश में वृषण वंश की प्रक्रिया को भी बाधित करता है और हाइड्रोनफ्रोसिस के गठन और विस्तार की ओर जाता है। मूत्रवाहिनी की।
हालांकि, मनुष्यों में, इस सिंड्रोम में मूत्रमार्ग की रुकावट 10-20% मामलों में होती है। कुछ वैज्ञानिकों का मानना है कि बाधा गुजर रही है, दूसरों का तर्क है कि प्रून बेली के सबसे गंभीर रूपों में बाधा उत्पन्न होती है। मानव भ्रूण भ्रूणविज्ञान के अनुसार, इस तरह के परिवर्तन 13-15 सप्ताह में दिखाई देने चाहिए, क्योंकि इस समय तक यूरेचस बंद होना शुरू हो जाता है और भ्रूण द्वारा मूत्र का उत्पादन काफी बढ़ जाता है।
हालांकि यह सिद्धांत काफी आश्वस्त करने वाला है, लेकिन यह प्रून बेली से जुड़े सभी परिवर्तनों की व्याख्या करने में सक्षम नहीं है।
मेसोडर्मल विकासात्मक विलंब का सिद्धांत
यह अनुमान लगाया गया है कि मूत्र पथ की असामान्यताओं को 6 वें और 10 वें सप्ताह के बीच मेसोनेफ्रोस के असामान्य विकास द्वारा समझाया जा सकता है। वोल्फियन डक्ट के विकास में परिवर्तन से प्रोस्टेटिक हाइपोप्लासिया होता है, प्रोस्टेटिक मूत्रमार्ग के विकास में देरी होती है, और वाल्व जैसी रुकावट होती है। हालाँकि, इस सिद्धांत में इस सिंड्रोम में आने वाली सभी विसंगतियों को शामिल नहीं किया जा सकता है।
जर्दी थैली सिद्धांत
एक परिकल्पना है कि प्रून बेली में, जर्दी थैली की अधिक मात्रा से पूर्वकाल पेट की दीवार के विकास में विसंगतियाँ हो सकती हैं, मूत्र पथ के निर्माण में अधिकांश एलांटो के शामिल होने के कारण।
अल्ट्रासाउंड के दौरान प्रून बेली सिंड्रोम का संदेह कैसे करें?
आपकी आंख को पकड़ने वाली पहली चीज मेगासिस्टिस है, यानी। मूत्राशय के आकार में उल्लेखनीय वृद्धि, साथ ही एक पतली, फैली हुई और उभरी हुई पूर्वकाल पेट की दीवार। गर्भावस्था के 10-14 सप्ताह में, मेगासिस्टिस का निदान तब किया जाता है जब मूत्राशय का अनुदैर्ध्य आकार से अधिक हो जाता है सशर्त मानक 7 मिमी. 8-12 मिमी के आयामों के साथ, ज्यादातर मामलों में, आत्म-सामान्यीकरण होता है, लेकिन हर 2 सप्ताह में एक बार गतिशील निगरानी की आवश्यकता होती है। यह, जाहिरा तौर पर, इस तथ्य के कारण है कि चिकनी मांसपेशियों का निर्माण और मूत्राशय का संक्रमण गर्भ के 13 वें सप्ताह तक समाप्त नहीं होता है और बाद के दिनों में जारी रहता है, जो निम्नलिखित में समस्या के आत्म-समाधान को जन्म देता है। भ्रूण के अंतर्गर्भाशयी विकास के सप्ताह। मेगासिस्टिस-मेगायूरेटर सिंड्रोम और पोस्टीरियर यूरेथ्रल वाल्व में मूत्राशय का बढ़ना, मूत्रवाहिनी का फैलाव और पाइलेक्टैसिस हो सकता है, लेकिन इन स्थितियों में एमनियोटिक द्रव की मात्रा आमतौर पर सामान्य रहती है, और पूर्वकाल पेट की दीवार का ऐसा कोई पतला और फलाव नहीं होता है। मेगासिस्टिस और ओलिगोहाइड्रामनिओस की प्रगति प्रागैतिहासिक रूप से प्रतिकूल संकेत हैं जो मूत्राशय के आउटलेट वर्गों में रुकावट का संकेत देते हैं।
11-13 सप्ताह में प्रून बेली सिंड्रोम का असमान रूप से निदान करना संभव नहीं है, यह केवल संदेह किया जा सकता है, और मुख्य निदान होगा मेगासिस्टिस, जो, जैसा कि मैंने कहा, विभिन्न परिस्थितियों में हो सकता है।
क्या करें?
यह आपका बच्चा है और चुनाव, हमेशा की तरह, आपको करना है। लेकिन कभी-कभी, यह बहुत महत्वपूर्ण होता है कि कोई व्यक्ति इस जिम्मेदारी के बोझ को उठा ले, पसंद का बोझ जो आपको अपने जीवन के साथ बनाना है, न कि केवल अपने जीवन के साथ। यह महसूस करना बहुत महत्वपूर्ण है कि यहां और अभी के सर्वोत्तम निर्णय ही लिए जाएंगे।
यहां लेख में प्रकाशित सिफारिशें हैं "गर्भावस्था के पहले तिमाही में मेगासिस्टिस सिंड्रोम के निदान में बाल रोग विशेषज्ञ और निर्णय लेने की रणनीति द्वारा प्रसवपूर्व परामर्श" http://www.lvrach.ru/2015/01/15436142/:
"यह देखते हुए कि 25-40% में" मेगासिस्टिस "गुणसूत्र विकृति के साथ संयुक्त है, आनुवंशिक अध्ययन के परिणाम गर्भावस्था को लम्बा करने या समाप्त करने पर निर्णय लेने में एक आवश्यक भूमिका निभाते हैं। अधिकांश लेखक इस बात से सहमत हैं कि पश्च मूत्रमार्ग के वाल्व, साथ ही प्रून-बेले सिंड्रोम, आनुवंशिक रूप से विरासत में मिली विकृति नहीं हैं, लेकिन यह गुणसूत्र क्षति की संभावना को बाहर नहीं करता है। A. W. लियाओ ने 25% मामलों में 13वें और 18वें गुणसूत्रों पर ट्राइसॉमी की उपस्थिति को 10-14 सप्ताह के गर्भ के भ्रूणों में 7 से 15 मिमी तक मूत्राशय के आकार में वृद्धि के साथ कहा है।
नैदानिक उपायों और गर्भधारण के परिणामों के विश्लेषण ने एक नैदानिक एल्गोरिथम विकसित करना संभव बना दिया है जो 7-15 मिमी के भीतर बुलबुले के आकार की उपस्थिति में भ्रूण सामग्री के अनिवार्य कैरियोटाइपिंग का तात्पर्य है। कैरियोटाइप विकार की पुष्टि करते समय, गर्भावस्था को समाप्त करने की सलाह दी जाती है, अन्यथा, निदान की स्थिति के पूर्वानुमान के लिए आश्वस्त मार्करों की उपस्थिति तक गतिशील अवलोकन।
मूत्राशय में एक महत्वपूर्ण प्रारंभिक वृद्धि 20-30 मिमी स्पष्ट रूप से निचले मूत्र पथ के एक गंभीर रुकावट को इंगित करती है और गतिशील निगरानी की आवश्यकता नहीं होती है, गर्भावस्था को समाप्त करने की सलाह दी जाती है।
ऊपरी मूत्र पथ के फैलाव की उपस्थिति हमेशा गर्भ के शुरुआती चरणों (11-13 सप्ताह) में "मेगासिस्टिस" सिंड्रोम का पूरक नहीं होती है और गर्भावस्था के दूसरे और तीसरे तिमाही में सबसे स्पष्ट रूप से परिभाषित होती है। हालांकि, सभी मामलों में, इसकी उपस्थिति एक कारक है जो पूर्वानुमान को बढ़ा देती है।
इस प्रकार, साहित्य डेटा के विश्लेषण और हमारी अपनी टिप्पणियों के परिणामों को संक्षेप में, कई निष्कर्ष स्पष्ट हैं:
- गर्भावस्था के 11-14 सप्ताह (आणविक आनुवंशिक और जन्मजात विकृतियों और सीए के अल्ट्रासाउंड मार्कर) में प्रारंभिक प्रसवपूर्व जांच में शामिल उपायों का सेट भ्रूण में मूत्र पथ के संक्रमण की संभावना को निर्धारित करना संभव नहीं बनाता है। एमवीएस के जन्मजात विकृति की उपस्थिति से खतरे वाले भ्रूणों के जोखिम समूह की पहचान मूत्राशय के बढ़े हुए अनुदैर्ध्य आकार के निदान के आधार पर होती है 7 मिमी, जिसे भ्रूण मेगासिस्टिस सिंड्रोम के रूप में व्याख्या किया जाता है, और भविष्यवाणी करने के लिए सावधानीपूर्वक नैदानिक उपायों की आवश्यकता होती है नतीजा।
- भ्रूण मेगासिस्टिस सिंड्रोम को संरचनात्मक या कार्यात्मक मूल के निचले मूत्र पथ के यूरोडायनामिक्स में स्पष्ट गड़बड़ी की अभिव्यक्ति के रूप में माना जाता है, जो ऊपरी मूत्र पथ के अवरोधक विकारों के विकास और गुर्दे के पैरेन्काइमा के डिसप्लास्टिक विकास के अंतर्निहित है, जिसमें सिस्टिक डिस्प्लेसिया भी शामिल है, जो गुर्दे के कार्यों के विघटन और प्रतिकूल परिणाम को पूर्व निर्धारित करता है।
- डायग्नोस्टिक प्रक्रियाओं का एक सेट जो मेगासिस्टिस सिंड्रोम वाले भ्रूणों के एक समूह की पहचान करते समय रोग का निदान को परिष्कृत करता है, इसमें ऊपरी मूत्र पथ के फैलाव और मूत्राशय के आकार ≤ 20 मिमी की अनुपस्थिति में भ्रूण सामग्री (कोरियोनिक विली) का कैरियोटाइपिंग और पहचाने गए क्रोमोसोमल के मामलों में गर्भावस्था की समाप्ति शामिल है। विकृति विज्ञान।
- मूत्राशय के बढ़ने की उपस्थिति 20 मिमी अलगाव में या ऊपरी मूत्र पथ के फैलाव की उपस्थिति में गर्भावस्था की समाप्ति का संकेत है।
- ऊपरी मूत्र पथ के विस्तार की अनुपस्थिति में 7-15 मिमी के भीतर मूत्राशय के मध्यम विस्तार के सभी मामलों में गर्भावस्था के विस्तार की सिफारिश की जाती है, 2-3 सप्ताह के लिए अवलोकन की सकारात्मक गतिशीलता, मूत्राशय के आकार की बहाली।
- डायग्नोस्टिक उपायों को करना और सामरिक समाधान चुनना बाल रोग विशेषज्ञ की भागीदारी के साथ किया जाना चाहिए, जिसमें गतिशील निगरानी के पूर्व और प्रसवोत्तर चरण और आवश्यक उपचार शामिल हैं।
गर्भाधान के 25वें दिन से मूत्राशय का विकास जर्मिनल लोब से होना शुरू हो जाता है और अंत में गर्भावस्था के 22वें सप्ताह तक बन जाता है। इस समय तक, मूत्राशय 8 मिमी के आकार तक पहुंच जाता है। ट्रांसवजाइनल अल्ट्रासाउंड के साथ, अंग पहले से ही 11 वें सप्ताह में दिखाई देता है, 16 वें सप्ताह से ट्रांसएब्डोमिनल अल्ट्रासाउंड के साथ।
जननांग प्रणाली की विसंगतियाँ अत्यंत दुर्लभ हैं। अक्सर वे गुणसूत्र संबंधी विकारों से जुड़े होते हैं और विकारों और सिंड्रोम की एक पूरी श्रृंखला के साथ होते हैं।
दूसरी तिमाही में, यह 85% विकृति का खुलासा करता है। मूत्राशय की सबसे आम विसंगतियाँ:
भ्रूण में मूत्राशय की विकृति और विसंगतियाँ
- मेगासिस्टिस. यह अल्ट्रासाउंड पर एक अनुदैर्ध्य खंड में मूत्राशय में 8 मिमी से अधिक की वृद्धि है। 10-15 सप्ताह के गर्भ में पैथोलॉजी का पता लगाया जाता है। इसके साथ, कोक्सीक्स-पार्श्विका क्षेत्र में मूत्राशय के अनुपात का उल्लंघन आमतौर पर पाया जाता है (5.4%) के बजाय 10.4%। मेगासिस्टिस में एक गुणसूत्र प्रकृति होती है और मूत्रमार्ग के रुकावट या संलयन के कारण यूरोडायनामिक्स के उल्लंघन में व्यक्त किया जाता है।
- निरोधक बाधा. यह मूत्राशय की पेशीय परत की सिकुड़न की अनुपस्थिति में व्यक्त किया जाता है, जो मूत्र के निष्कासन के लिए जिम्मेदार है। अल्ट्रासाउंड पर, मूत्राशय का आकार नाशपाती के आकार का होता है, दीवारें पतली होती हैं, और अंग स्वयं आकार में बड़ा हो जाता है। यदि पैथोलॉजी के इकोग्राफिक संकेतों का पता लगाया जाता है, तो भ्रूण की जांच वेसिकोसेन्टेसिस द्वारा की जाती है। फिर भ्रूण को कैरियोटाइप किया जाता है, और यदि गुणसूत्र संबंधी असामान्यताओं की पुष्टि हो जाती है, तो महिला को गर्भपात के लिए भेजा जाता है। यही बात तब होती है जब अंग को निर्धारित 8 मिमी के बजाय 20-30 मिमी तक बढ़ा दिया जाता है। गर्भावस्था के 13वें सप्ताह के बाद सामान्य होने की संभावना है।
- एक्स्ट्रोफी. यह मूत्राशय की पूर्वकाल की दीवार की अनुपस्थिति है। अल्ट्रासाउंड पर, मूत्राशय पूरी तरह से अनुपस्थित है, लेकिन गुर्दे की संरचना अपरिवर्तित रहती है।
- गतिभंग। यूरिनरी कैनाल की अनुपस्थिति से ब्लैडर का आकार इतना बढ़ जाता है कि भ्रूण के पेट का आयतन काफी बढ़ जाता है। एक महिला को गर्भावस्था को समाप्त करने की सलाह दी जाती है, क्योंकि बच्चा गंभीर फेफड़े के हाइपोप्लासिया के साथ पैदा हो सकता है या गर्भाशय में मर सकता है।
- पश्च मूत्रमार्ग वाल्व. यह समस्या सिर्फ लड़कों में ही होती है। लड़कियों में pmne-buy सिंड्रोम होता है, जिसके लक्षण समान होते हैं। विसंगति इस तथ्य में निहित है कि, अंतर्गर्भाशयी उल्लंघन के कारण, मूत्रमार्ग का निचला हिस्सा, जो मूत्राशय में जाता है, बहुत संकीर्ण होता है, जिससे मूत्र का गुर्दे में वापस प्रवाह होता है। नतीजतन, हाइड्रोनफ्रोसिस होता है - गुर्दे में अतिरिक्त तरल पदार्थ का संचय। अल्ट्रासाउंड पर भ्रूण के गुर्दे बढ़े हुए होंगे, और मूत्राशय छोटा होगा। बच्चे के जन्म के तुरंत बाद मूत्रमार्ग के पैथोलॉजिकल संकुचन की साइट को एक्साइज करके पैथोलॉजी को ठीक किया जाता है। गुर्दे की विफलता के कारण फुफ्फुसीय हाइपोप्लासिया के कारण शिशु मृत्यु का एक उच्च जोखिम है।
- वेसिकोरेटेरल रिफ्लक्स।आम तौर पर, मूत्रवाहिनी मूत्राशय में इस तरह से प्रवेश करती है कि अंग की पेशी दीवार एक वाल्व के रूप में कार्य करती है जो मूत्र को गुर्दे में वापस बहने से रोकती है।
यदि मूत्रवाहिनी गलत तरीके से मूत्राशय में प्रवेश करती है, तो भाटा होता है - मूत्र का भाटा वापस मूत्रवाहिनी में। विसंगति गर्भावस्था को समाप्त करने का कारण नहीं है, क्योंकि यह बच्चे के जीवन के पहले 2 वर्षों में अपने आप गायब हो जाती है। गंभीर मामलों में, सर्जरी की जाती है।
निष्कर्ष
स्क्रीनिंग अल्ट्रासाउंड पर भ्रूण में मूत्राशय की विकृति स्पष्ट रूप से दिखाई देती है, इसलिए इस परीक्षा को नजरअंदाज नहीं किया जा सकता है। अच्छे उपकरणों की मदद से ही भ्रूण का स्क्रीनिंग अल्ट्रासाउंड करना जरूरी है।