नवजात शिशुओं और शिशुओं सहित बच्चों में स्टैफिलोकोकस ऑरियस चिकित्सकों के लिए विशेष चिंता का विषय है। स्टैफिलोकोकल संक्रमण कई वर्षों से सबसे महत्वपूर्ण सार्वजनिक स्वास्थ्य समस्याओं में से एक रहा है।
स्टेफिलोकोकस ( स्टेफिलोकोकस ऑरियस) त्वचा और चमड़े के नीचे के ऊतकों, श्लेष्मा झिल्ली और आंतरिक अंगों को प्रभावित करता है। एक बच्चे का विकास छोटे बच्चों की प्रतिरक्षा प्रणाली की अपूर्णता, डिस्बैक्टीरियोसिस के बाद के विकास के साथ एंटीबायोटिक दवाओं के व्यापक उपयोग, प्रतिरक्षा प्रणाली के कमजोर होने से प्रभावित होता है। स्टेफिलोकोसी के 27 उपभेदों में से केवल 3 उपभेद मनुष्यों के लिए सबसे बड़ा खतरा हैं। बच्चे के लिए सबसे बड़ा खतरा स्टैफिलोकोकस ऑरियस है।
चावल। 1. रोगजनक स्टेफिलोकोकस कई पदार्थों को स्रावित करता है जो इस प्रकार के रोगाणुओं को बच्चे के शरीर में जीवित रहने देते हैं और उसके अंगों और ऊतकों को नुकसान पहुंचाते हैं।
महामारी विज्ञान
स्टेफिलोकोकस के रोगजनक उपभेदों के रोगी और वाहक संक्रमण फैलाते हैं। सबसे खतरनाक बच्चे के वातावरण से रोगियों में खुले प्युलुलेंट फॉसी, निमोनिया और स्टेफिलोकोकल प्रकृति के आंतों के विकार हैं। बीमारी की ऊंचाई के दौरान बीमार बच्चे भी स्टेफिलोकोकस ऑरियस के रोगजनक उपभेदों का एक स्रोत हैं। चिकित्सा संस्थानों, प्रसूति अस्पतालों और खानपान विभागों में काम करने वाले स्वस्थ वाहक संक्रमण के सबसे खतरनाक प्रसारक हैं।
- नवजात शिशुओं और शिशुओं में स्टैफिलोकोकस खुद को वेसिकुलोपुस्टुलोसिस, कई फोड़े, नवजात शिशु के महामारी पेम्फिगस और एक्सफ़ोलीएटिव डर्मेटाइटिस (रिटर रोग) के रूप में प्रकट होता है।
- बड़े बच्चों में स्टैफिलोकोकस फॉलिकुलिटिस, पायोडर्मा, फोड़े, कार्बुन्स, हाइड्रैडेनाइटिस और कफ के रूप में प्रकट होता है।
- श्लेष्म झिल्ली की हार के साथ, बच्चों में स्टेफिलोकोकल संक्रमण खुद को राइनाइटिस, स्टामाटाइटिस, टॉन्सिलिटिस, लैरींगाइटिस और नेत्रश्लेष्मलाशोथ के रूप में प्रकट करता है।
- जब आंतरिक अंग स्टेफिलोकोसी से संक्रमित होते हैं, तो संक्रमण निमोनिया, गैस्ट्रोएंटेराइटिस, एंटरोकोलाइटिस, ऑस्टियोमाइलाइटिस आदि के रूप में प्रकट होता है।
बच्चों में स्टेफिलोकोकल संक्रमण कैसे फैलता है?
- प्रसवपूर्व अवधि में, जब बच्चे के जन्म के दौरान और नवजात अवधि के दौरान संक्रमित जन्म नहर से गुज़रने पर स्टैफिलोकोकी मां से नवजात शिशुओं को प्रेषित होती है।
- स्टैफिलोकोकी जीवन के पहले महीनों में डॉक्टरों, माताओं, देखभाल की वस्तुओं और अंडरवियर के माध्यम से नवजात शिशुओं और बच्चों को प्रेषित किया जाता है।
- जीवन के पहले वर्ष के बच्चे मास्टिटिस से पीड़ित मां के संक्रमित दूध और बैक्टीरिया से दूषित दूध के मिश्रण से संक्रमित हो जाते हैं।
- बड़े बच्चे अक्सर दूषित खाद्य पदार्थ खाने से संक्रमित हो जाते हैं। स्टैफिलोकोकस विषाक्त पदार्थ खाद्य पदार्थों की गंध, स्वाद या उपस्थिति को नहीं बदलते हैं।
- संक्रमण का हवाई मार्ग संक्रमण के स्रोत के तत्काल आसपास के क्षेत्र में ही महसूस किया जाता है और इसके परिणामस्वरूप, नाक गुहा और ऑरोफरीनक्स में स्टेफिलोकोसी का उपनिवेशण होता है।

चावल। 2. फोटो में, नर्सिंग मां में निप्पल दरारें शिशुओं में स्टैफिलोकोकस ऑरियस के संक्रमण का एक स्रोत हैं।

चावल। 3. फोटो में, नर्सिंग मां में मास्टिटिस शिशुओं में स्टैफिलोकोकस ऑरियस के संक्रमण का एक स्रोत है।
स्टैफ संक्रमण के लिए नवजात शिशुओं और शिशुओं की संवेदनशीलता के कारण
- कमजोर जीवाणुरोधी प्रतिरक्षा। नवजात शिशुओं में, स्रावी इम्युनोग्लोबुलिन ए, जो शिशुओं को जीवाणु संक्रमण से बचाता है, का उत्पादन नहीं होता है, और लार के जीवाणुनाशक गुण बेहद कमजोर होते हैं।
- नवजात शिशुओं और शिशुओं में श्लेष्मा झिल्ली और त्वचा में भेद्यता बढ़ गई है।
- स्टेफिलोकोकल संक्रमण एक्सयूडेटिव डायथेसिस, कुपोषण, कृत्रिम खिला, एंटीबायोटिक दवाओं और हार्मोनल दवाओं के दीर्घकालिक उपयोग के विकास में योगदान करें।

चावल। 4. हाइपोट्रॉफी बच्चों में स्टेफिलोकोकल संक्रमण के विकास के कारकों में से एक है।
बच्चों में स्टैफ संक्रमण के लक्षण
नवजात शिशुओं और शिशुओं में स्टेफिलोकोकल संक्रमण के साथ त्वचा के घाव
सबसे अधिक बार, बच्चों में स्टेफिलोकोकल संक्रमण त्वचा और चमड़े के नीचे के ऊतकों (स्टेफिलोडर्मा) को प्रभावित करता है। रोग तेजी से विकसित होता है, भड़काऊ फॉसी दमन के लिए प्रवण होते हैं।
नवजात शिशुओं और शिशुओं में स्टेफिलोकोकल संक्रमण का प्रसार उनकी त्वचा की संरचनात्मक विशेषताओं से जुड़ा होता है।
- बेसल परत के केराटिनोसाइट्स अभी तक एक दूसरे से और तहखाने की झिल्ली से मजबूती से नहीं जुड़े हैं।
- नवजात शिशुओं में, त्वचा का पीएच तटस्थ होता है, यानी संक्रमण के प्रसार के लिए अधिक अनुकूल होता है।
- नवजात शिशुओं और शिशुओं में बड़ी संख्या में पसीने की ग्रंथियों की उपस्थिति (वयस्कों की तुलना में 12 गुना अधिक), जो बढ़े हुए पसीने को प्रदान करती है।
- स्टैफिलोकोकल संक्रमण के विकास में योगदान देता है बच्चों में पसीने की ग्रंथियों की संरचनात्मक विशेषताएं जिनके उत्सर्जन नलिकाएं फैली हुई और सीधी होती हैं।
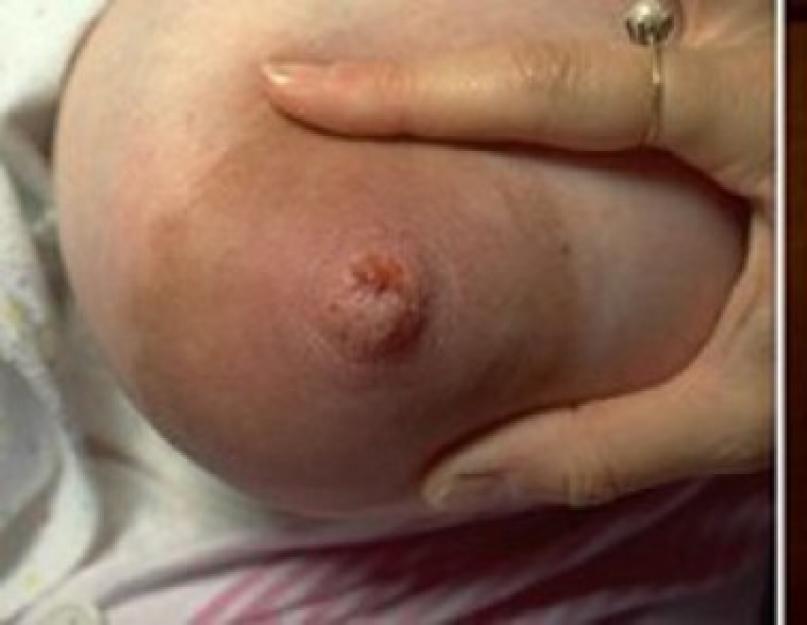
नवजात शिशुओं और शिशुओं में Vesiculopustulosis
बच्चों (नवजात शिशुओं और शिशुओं) में स्टैफिलोकोकस ऑरियस। कांटेदार गर्मी और vesiculopustulosis पसीने की ग्रंथियों में स्थानीयकरण के साथ एक ही सूजन प्रक्रिया की निकटता से संबंधित स्थितियां हैं। पसीना आना एक शारीरिक स्थिति है। इसका ट्रिगर पसीने की ग्रंथियों का एक बढ़ा हुआ कार्य है, जो जीवन के पहले महीने के अंत से बच्चे के जीवन के 1.5 - 2 वर्ष के अंत तक नोट किया जाता है। छोटे, लाल रंग के पपल्स जो अक्सर खोपड़ी, छाती, गर्दन और पीठ पर दिखाई देते हैं, वे एक्क्राइन स्वेट ग्लैंड डक्ट्स के फैले हुए छिद्र होते हैं।
कांटेदार गर्मी की पृष्ठभूमि के खिलाफ पसीने की ग्रंथियों के मुंह की शुद्ध सूजन के साथ, vesiculopustulosis विकसित होता है। बाजरे के दाने के आकार के दाने दूधिया पदार्थों से भरे होते हैं और हाइपरमिया के प्रभामंडल से घिरे होते हैं। ग्रंथियों की गहराई में संक्रमण फैलने के साथ, कई फोड़े विकसित होते हैं।

चावल। 5. फोटो में शिशुओं में कांटेदार गर्मी। इसका ट्रिगर पसीने की ग्रंथियों का बढ़ा हुआ कार्य है।

चावल। 6. फोटो में, शिशुओं में vesiculopustulosis एक स्टेफिलोकोकल संक्रमण के लक्षणों में से एक है।
बच्चों में एकाधिक फोड़े (फिंगर का स्यूडोफुरुनकुलोसिस)
रोग मुख्य रूप से हो सकता है या vesiculopustulosis की निरंतरता हो सकता है। रोग पसीने की ग्रंथियों के उत्सर्जन नलिकाओं और यहां तक कि ग्रंथियों के पूरे ग्लोमेरुलस में शामिल होने की विशेषता है। खोपड़ी, नितंबों, पीठ और भीतरी जांघों पर नोड्यूल्स और बड़े (1-2 सेमी) नोड्स दिखाई देते हैं, जिसके ऊपर की त्वचा एक नीले-लाल रंग का हो जाती है और पतली हो जाती है। घुसपैठ को खोलने के बाद गाढ़ा मवाद निकलता है। उपचार एक निशान के साथ होता है। हाइपोट्रॉफी, रिकेट्स, अत्यधिक पसीना, एनीमिया और हाइपोविटामिनोसिस रोग के जोखिम कारक हैं।

चावल। 7. फोटो में, नवजात शिशुओं में स्टैफिलोकोकस ऑरियस - बच्चों में कई फोड़े (फिंगर का स्यूडोफुरुनकुलोसिस)।
नवजात शिशु की महामारी पेम्फिगस
नवजात शिशु का महामारी पेम्फिगस बच्चे के जीवन के पहले सप्ताह में होता है और त्वचा का एक सतही व्यापक पीप घाव है। नवजात शिशु का पेम्फिगस एक अत्यधिक संक्रामक रोग है।
पाइोजेनिक रोगाणुओं (स्टैफिलोकोकी और स्ट्रेप्टोकोकी) का स्रोत मां में जन्म नहर और प्यूरुलेंट संक्रमण, परिचारकों और बच्चों में संक्रमण, देखभाल के सामान, डायपर और परिवेशी वायु है। रोग लहरों में बढ़ता है, हर 7-10 दिनों में नए चकत्ते नोट किए जाते हैं, जो बच्चे में अपच और उल्टी के साथ होते हैं।
रोग विकास के कई चरणों से गुजरता है। प्रारंभ में, लाल धब्बे दिखाई देते हैं, जिसके स्थान पर एक स्पष्ट तरल से भरे बुलबुले जल्द ही बन जाते हैं। इसके अलावा, तरल शुद्ध हो जाता है, बुलबुले फट जाते हैं। बुलबुले के स्थान पर क्रस्ट बनते हैं। उपचार बिना दाग के होता है। प्रभावित क्षेत्र जितना बड़ा होगा, बीमारी उतनी ही गंभीर होगी। रोग के गंभीर मामलों में, नाक और मुंह के श्लेष्म झिल्ली पर बुलबुले दिखाई देते हैं।

चावल। 8. फोटो में, नवजात शिशुओं में स्टैफिलोकोकस ऑरियस नवजात शिशु का पेम्फिगस है।
एक्सफ़ोलीएटिव डर्मेटाइटिस (रिटर रोग)
नवजात शिशु का एक्सफ़ोलीएटिव डर्मेटाइटिस पेम्फिगस का एक घातक रूप है। समय से पहले बच्चों को खतरा है। यह रोग गंभीर और लंबे समय तक चलने वाला, तेज बुखार और नशे के लक्षणों के साथ होता है। यह रोग विशेष रूप से बहुत छोटे बच्चों में गंभीर होता है। उनके पास व्यापक घाव हैं। 2-3 साल के बच्चों में, रोग अधिक अनुकूल रूप से आगे बढ़ता है।

चावल। 9. नवजात शिशुओं में स्टैफिलोकोकस नवजात शिशुओं में एक्सफ़ोलीएटिव डर्मेटाइटिस का कारण बन सकता है। हाइपरमिक त्वचा के बड़े क्षेत्रों पर सीरस द्रव से भरे बड़े फफोले बनते हैं। जब उन्हें खोला जाता है, तो त्वचा की क्षति के व्यापक क्षेत्र सामने आ जाते हैं। एक्सफ़ोलीएटिंग एपिडर्मिस एक सफेद फ्रिंज की तरह दिखता है।
नवजात शिशुओं का कफ
स्टैफिलोकोकस नवजात शिशुओं में कफ पैदा कर सकता है। पायोडर्मा की चमड़े के नीचे की वसा परत में स्टेफिलोकोसी के प्रवेश को बढ़ावा देता है। Phlegmon रोग के 5 वें - 8 वें दिन उच्च (39 ° तक) शरीर के तापमान के साथ विकसित होता है। सबसे अधिक बार, कफ काठ का क्षेत्र और त्रिकास्थि में पीठ पर दिखाई देता है। प्रारंभ में, एक लाल धब्बा दिखाई देता है, जिसका आकार तेजी से बढ़ता है। नशा के बढ़ते लक्षण। लाल धब्बे के नीचे एक सील महसूस होती है, जिसके केंद्र में एक उतार-चढ़ाव जल्दी दिखाई देता है। फोड़ा खुलने पर मवाद निकलता है। उपचार धीमा है। प्रतिकूल पाठ्यक्रम में, सेप्सिस के विकास से रोग जटिल हो जाता है।
नवजात शिशुओं में मास्टिटिस
त्वचा के क्षतिग्रस्त क्षेत्रों या स्तन ग्रंथि के नलिकाओं के माध्यम से स्टैफिलोकोकस अंग के ऊतकों में प्रवेश कर सकता है और उन्हें संक्रमित कर सकता है। इस मामले में, सूजन वाली स्तन ग्रंथि आकार में बढ़ जाती है और पल्पेशन पर तेज दर्द होता है। समय के साथ उतार-चढ़ाव दिखाई देता है। समय पर और पर्याप्त उपचार से रिकवरी होती है। अन्यथा, कफ विकसित होता है।

चावल। 10. नवजात शिशु में स्टैफिलोकोकस मास्टिटिस का कारण बन सकता है।
बड़े बच्चों में स्टेफिलोकोकल संक्रमण में त्वचा के घाव

चावल। 11. फोटो में बच्चों में पायोडर्मा। स्टैफिलोकोकस ऑरियस और स्ट्रेप्टोकोकस से संक्रमित होने पर, पहले त्वचा पर लाल धब्बे दिखाई देते हैं। इसके अलावा, प्यूरुलेंट सामग्री वाले बुलबुले उनके स्थान पर दिखाई देते हैं, जो जल्दी से फट जाते हैं। बुलबुले के स्थान पर पपड़ी दिखाई देती है, जो दिखने में "शहद की पपड़ी" जैसी होती है।

चावल। 12. फोटो में बड़े बच्चों में पायोडर्मा। स्टेफिलोकोकस ऑरियस और स्ट्रेप्टोकोकस ऑरियस के साथ सतही त्वचा का संक्रमण।

चावल। 13. आंख पर जौ को पलकों या वसामय ग्रंथियों की जड़ों की सूजन प्रक्रिया के विकास की विशेषता है। स्टैफिलोकोकस ऑरियस रोग का सबसे आम कारण है।

चावल। 14. फोटो में, फोड़ा बच्चों में स्टेफिलोकोकल संक्रमण के लक्षणों में से एक है। फोड़े के साथ, बाल कूप प्रभावित होते हैं और बड़े पैमाने पर घुसपैठ विकसित होती है।

चावल। 15. फोटो में, फोड़ा (नरम ऊतकों में मवाद का जमा होना) स्टैफिलोकोकस ऑरियस के कारण होने वाले संक्रमण का एक लक्षण है।

चावल। 16. फोटो में एक बच्चे में आई सॉकेट का कफ। स्टैफिलोकोकस ऑरियस रोग का मुख्य कारण है। त्वचा के घावों से फाइबर और संयोजी ऊतक में रोगाणुओं के फैलने के परिणामस्वरूप रोग विकसित होता है।
स्टेफिलोकोकल संक्रमण में म्यूकोसल घाव

चावल। 17. मुंह में स्टेफिलोकोकस। कामोत्तेजक स्टामाटाइटिस इसकी अभिव्यक्तियों में से एक है।

चावल। 18. बच्चों में मुंह में स्टैफिलोकोकस ऑरियस अक्सर फोड़े और ओडोन्टोजेनिक पेरीओस्टाइटिस का कारण बनता है। संक्रमण का प्रवेश द्वार रोगग्रस्त दांत है।

चावल। 19. बच्चों के मुंह में स्टैफिलोकोकस ऑरियस ग्रसनीशोथ, टॉन्सिल की सूजन (बाईं ओर की तस्वीर) और पैराटोनिलर फोड़े के विकास (दाईं ओर की तस्वीर) का कारण बन सकता है।

चावल। 20. बच्चों में स्टैफिलोकोकस ऑरियस अक्सर नेत्रश्लेष्मलाशोथ का कारण होता है।

चावल। 21. बच्चों के मुंह में स्टैफिलोकोकस ऑरियस लैरींगाइटिस का कारण बन सकता है। तीव्र श्वसन वायरल संक्रमण की पृष्ठभूमि के खिलाफ 3 साल से कम उम्र के बच्चों में लैरींगाइटिस सबसे अधिक बार विकसित होता है।

चावल। 22. बच्चों में स्टेफिलोकोकस मध्य कान की बीमारी और भूलभुलैया का कारण बन सकता है।
बच्चों में स्टेफिलोकोकल प्रकृति के आंतरिक अंगों की हार

चावल। 23. फोटो में बच्चों में निमोनिया। स्टैफिलोकोकल निमोनिया अक्सर छोटे बच्चों में होता है। ट्रिगर एक तीव्र श्वसन वायरल संक्रमण है। फेफड़े के ऊतकों में संक्रमण स्टेफिलोकोकल संक्रमण के फॉसी से प्रवेश करता है। रोग गंभीर है और अक्सर मृत्यु में समाप्त होता है।
बच्चों में पेट और आंतों के स्टेफिलोकोकल घाव
विषाक्त भोजन
शिशुओं में स्टैफिलोकोकस विकास का कारण बन सकता है। स्टेफिलोकोसी भोजन के साथ बच्चे के जठरांत्र संबंधी मार्ग में प्रवेश करता है।
बैक्टीरियल एंटरोटॉक्सिन पेट और छोटी आंत की सूजन का कारण बनते हैं। बलगम के साथ तरल पानी वाला मल, अधिजठर क्षेत्र में दर्द और बड़ी आंत के साथ एक स्पास्टिक प्रकृति की, मतली और अलग-अलग गंभीरता की उल्टी मुख्य हैं। बुखार और नशा सिंड्रोम स्टेफिलोकोसी की शुरूआत और मानव शरीर पर उनके विषाक्त पदार्थों के प्रभाव के जवाब में विकसित होता है। रोग की अचानक शुरुआत और छोटी अवधि फूड पॉइजनिंग की पहचान है। रोगाणुओं वाले खाद्य उत्पादों के लंबे समय तक सेवन के मामलों में, खाद्य विषाक्तता एक पुरानी बीमारी के रूप में भी हो सकती है।
स्टेफिलोकोसी रोगाणुओं से संक्रमित खिलौनों, चिकित्सा कर्मियों के हाथों, देखभाल वस्तुओं आदि के माध्यम से बच्चे के जठरांत्र संबंधी मार्ग में प्रवेश कर सकता है। इस मामले में, कुछ रोगाणु बच्चे के शरीर में प्रवेश करते हैं, जिसके परिणामस्वरूप रोग धीरे-धीरे विकसित होता है। नशा और आंतों की क्षति के लक्षण रक्तप्रवाह में प्रवेश करने वाले एंटरोटॉक्सिन की मात्रा, माइक्रोबियल प्रजनन की दर और बच्चे की प्रतिरक्षा की स्थिति पर निर्भर करते हैं।
विषाक्त भोजन
टॉक्सिकोसिस को फ़ूड पॉइज़निंग कहा जाता है जो तब होता है जब रोगाणुओं के कुछ समूहों के विषाक्त पदार्थों से दूषित खाद्य पदार्थ खाते हैं। स्टेफिलोकोकल विषाक्तता बड़े बच्चों में अधिक आम है और जीवन के पहले वर्ष के बच्चों में कुछ हद तक कम आम है। दूषित भोजन खाने के 2 से 5 घंटे बाद यह रोग शुरू हो जाता है। अधिजठर क्षेत्र में उल्टी और तेज दर्द विषाक्तता के लक्षण हैं। दस्त और बुखार अक्सर अनुपस्थित होते हैं।
गंभीर विषाक्तता में, दस्त और उल्टी दिखाई देती है, नशा बढ़ जाता है, मल में रक्त दिखाई देता है। निर्जलीकरण जल्दी होता है, एसिडोसिस विकसित होता है। शिशुओं में, रोग घातक हो सकता है।
माध्यमिक आंत्रशोथ और आंत्रशोथ
जीवन के पहले वर्ष के बच्चों में स्टैफिलोकोकस ऑरियस माध्यमिक आंत्रशोथ और एंटरोकोलाइटिस के विकास का कारण बन सकता है, जब रोगाणु फेफड़ों, गुर्दे और अन्य अंगों से आंतों में प्रवेश करते हैं जहां संक्रमण के फॉसी स्थानीय होते हैं। रोग लहरों में बढ़ता है। ढीला मल, बुखार, खाने से मना करना रोग के मुख्य लक्षण हैं।

चावल। 24. बच्चों में स्टेफिलोकोकस अक्सर फूड पॉइजनिंग का कारण होता है।
स्टेफिलोकोकल सेप्सिस
नवजात शिशुओं में स्टैफिलोकोकस स्टेफिलोकोकल सेप्सिस (रक्तप्रवाह में प्रवेश करने वाले बैक्टीरिया से शरीर का संक्रमण) के विकास का कारण बन सकता है। गर्भनाल घाव, त्वचा, फेफड़े, टॉन्सिल आदि के माध्यम से बैक्टीरिया नवजात के शरीर में प्रवेश कर सकते हैं। यह रोग तीव्र हो सकता है, शरीर के उच्च तापमान, ठंड लगना, गंभीर नशा और त्वचा पर चकत्ते के साथ। आंतरिक अंगों में पुरुलेंट फॉसी दिखाई देते हैं। बच्चा एनीमिया विकसित करता है, वजन कम होता है। हालांकि, अधिक बार नवजात शिशुओं में, सेप्सिस का एक सूक्ष्म और सुस्त कोर्स नोट किया जाता है। उनकी बीमारी अक्सर जठरांत्र संबंधी मार्ग के विकारों से प्रकट होती है।
लंबे समय तक नशा, ऊंचा शरीर का तापमान, प्युलुलेंट फॉसी की उपस्थिति, एनीमिया में वृद्धि और कमजोर वजन बढ़ना नवजात शिशुओं में सेप्सिस के मुख्य नैदानिक लक्षण हैं। निदान की पुष्टि रक्त में रोगजनकों और प्युलुलेंट फ़ॉसी से सामग्री का पता लगाने से होती है।

चावल। 25. गर्भनाल घाव के माध्यम से बैक्टीरिया नवजात के शरीर में प्रवेश कर सकते हैं।
स्टेफिलोकोकल संक्रमण का निदान
- एक संक्रामक रोग का निदान रोगज़नक़ या उसके विषाक्त पदार्थों का पता लगाने पर आधारित है। एक स्टेफिलोकोकल प्रकृति की बीमारी के निदान की पुष्टि करने के लिए, बैक्टीरियोलॉजिकल शोध विधियों का उपयोग किया जाता है - बैक्टीरियोस्कोपी और जैविक सामग्री की बुवाई। फसलों के लिए सामग्री त्वचा, रक्त, मूत्र, एक्सयूडेट, मल के प्रभावित क्षेत्रों से स्क्रैपिंग हो सकती है। खाद्य विषाक्तता के साथ, रोगज़नक़ को विषाक्तता के कथित उत्पादों से अलग किया जाता है।
- आरए के दौरान एक ऑटोस्ट्रेन और स्टैफिलोकोकस के एक संग्रहालय तनाव के साथ एंटीबॉडी टिटर में वृद्धि निस्संदेह रोग की स्टेफिलोकोकल प्रकृति को इंगित करती है।
- एंटीटॉक्सिन के साथ टॉक्सिन न्यूट्रलाइजेशन की प्रतिक्रिया के दौरान एंटीस्टाफिलोलिसिन और एंटीटॉक्सिन के टिटर में वृद्धि भी रोग की स्टेफिलोकोकल प्रकृति को इंगित करती है।
- वर्तमान में, पीसीआर, एलिसा और आरएलए जैसे तरीकों का व्यापक रूप से उपयोग किया जाता है।

चावल। 26. फोटो में, एक माइक्रोस्कोप के तहत स्टैफिलोकोकस ऑरियस।

चावल। 27. फोटो स्तन के दूध की बुवाई के दौरान पृथक स्टैफिलोकोकस कॉलोनियों का एक दृश्य दिखाता है।
लेख में स्टेफिलोकोकल संक्रमण के उपचार के बारे में और पढ़ें।
"स्टेफिलोकोकल संक्रमण" खंड में लेखसबसे लोकप्रियस्टैफिलोकोकस ऑरियस बैक्टीरिया की एक प्रजाति है जो स्टैफिलोकोकस परिवार से संबंधित है। कोशिकाओं के गोलाकार आकार के कारण जीवाणु को इसका नाम मिला, जो एक दूसरे के सापेक्ष गुच्छों (ग्रीक कोक्का - "अनाज") के रूप में व्यवस्थित होते हैं। ये सूक्ष्मजीव रोगजनक पदार्थ (एंजाइम और विषाक्त पदार्थ) पैदा करने में सक्षम हैं जो शरीर में कोशिकाओं की महत्वपूर्ण गतिविधि को बाधित करते हैं।
स्टेफिलोकोकस के प्रकार
बच्चों (नवजात शिशुओं और शिशुओं सहित) में स्टेफिलोकोकल संक्रमण का निदान कई माता-पिता पहले से परिचित है, क्योंकि यह संक्रामक रोगों में पहले स्थान पर है। इनमें श्वसन रोग, त्वचा संक्रमण, आंतों में पाचन विकार, हड्डी के ऊतकों की सूजन और मानव शरीर के विभिन्न अंग शामिल हैं। त्वचा के क्षतिग्रस्त क्षेत्रों की सतह पर मल, रक्त में बैक्टीरिया पाए जाते हैं। इस तरह के परिणामों का उपचार कई चरणों में होता है और इसमें उपस्थित चिकित्सक के उच्च व्यावसायिकता की आवश्यकता होती है।
हालांकि, इस सूक्ष्म जीव के सभी प्रकार हानिकारक नहीं होते हैं। उदाहरण के लिए, बच्चे के गले में स्टेफिलोकोकस भयानक नहीं है यदि बच्चा स्वस्थ है और मजबूत प्रतिरक्षा है (भले ही बैक्टीरिया की दर थोड़ी अधिक हो)। सक्रिय चरण में शिशुओं में स्टैफिलोकोकस ऑरियस सबसे खतरनाक है, जिसके उपचार के लिए तत्काल अस्पताल में भर्ती होने की आवश्यकता होती है।
स्टेफिलोकोकस के प्रकार:
- सैप्रोफाइटिक स्टेफिलोकोकस। यह प्रजाति बच्चों में दुर्लभ है, क्योंकि यह अक्सर जननांग प्रणाली (त्वचा और श्लेष्मा झिल्ली) को प्रभावित करती है। इसे इंसानों के लिए कम खतरनाक माना जाता है। यदि उपचार को सही ढंग से चुना जाता है, तो कुछ दिनों में सूक्ष्म जीव से छुटकारा पाना यथार्थवादी है।
- एपिडर्मल स्टेफिलोकोकस। नाम ही अपने में काफ़ी है। यह प्रजाति त्वचा के सभी क्षेत्रों और श्लेष्मा झिल्ली (नाक, आंख, मुंह या आंतरिक ग्रसनी में) पर पाई जाती है। ज्यादातर यह उन बच्चों को प्रभावित करता है जिनकी सर्जरी हुई है, साथ ही समय से पहले और कमजोर बच्चे भी हैं। यह एक स्वस्थ बच्चे के शरीर के लिए खतरनाक नहीं है, यहां तक \u200b\u200bकि नवजात शिशु में एपिडर्मल स्टेफिलोकोकस ऑरियस की उपस्थिति को भी आदर्श माना जाता है, अगर उसी समय बच्चा अच्छा महसूस करता है। जब त्वचा प्रभावित होती है, तो सामयिक उपचार अक्सर निर्धारित किया जाता है।
- स्टेफिलोकोकस ऑरियस। शायद ज्ञात सूक्ष्मजीवों में सबसे खतरनाक और कपटी। कॉलोनी के नारंगी या पीले रंग के कारण इसे इसका नाम मिला। बहुत से लोग गलती से मानते हैं कि स्टैफिलोकोकस ऑरियस केवल आंतों में रहता है। एक प्रयोगशाला अध्ययन में, यह त्वचा की सतह पर मल, श्लेष्मा झिल्ली (मुंह में भी) में पाया जा सकता है। यदि बच्चा किसी चीज के बारे में चिंतित नहीं है, तो उपचार निर्धारित नहीं है, क्योंकि बच्चे का शरीर ही इन जीवाणुओं से सफलतापूर्वक मुकाबला करता है।
संक्रमण का उपचार एक बहुत ही कठिन प्रक्रिया है, क्योंकि स्टैफिलोकोकस ऑरियस जोखिम के लिए बहुत प्रतिरोधी है और जल्दी से प्रसारित होता है:
- स्टैफिलोकोकस ऑरियस लगभग 10 मिनट का सामना कर सकता है। +80 पर;
- अधिकांश एंटीबायोटिक्स और एंटीसेप्टिक्स के साथ उपचार अक्सर काम नहीं करता है, क्योंकि स्टैफिलोकोकस ऑरियस आसानी से उनके अनुकूल हो जाता है;
- सीधे धूप के संपर्क में आने पर 6 महीने 12 घंटे तक सूखने पर सक्रिय;
- स्टैफिलोकोकस ऑरियस सोडियम क्लोराइड, एथिल अल्कोहल और हाइड्रोजन पेरोक्साइड से डरता नहीं है।


संक्रमण के लक्षण
स्टैफ संक्रमण के लक्षण और संकेत कई कारकों पर निर्भर करते हैं, जैसे:
- बच्चे की उम्र;
- बैक्टीरिया का निवास स्थान (भोजन, धूल);
- बच्चे का स्वास्थ्य और सामान्य स्थिति (प्रतिरक्षा प्रणाली, अन्य बीमारियों की उपस्थिति);
- स्टेफिलोकोकस ऑरियस का प्रकार (शिशुओं में स्टैफिलोकोकस ऑरियस दूसरों की तुलना में अधिक बार प्रतिरक्षा प्रणाली की हिंसक प्रतिक्रिया में योगदान देता है)।
केवल एक विशेषज्ञ ही सही निदान कर सकता है। माता-पिता केवल बच्चे की स्थिति की सावधानीपूर्वक निगरानी कर सकते हैं और स्वास्थ्य कार्यकर्ता को बच्चे की कुछ प्रतिक्रियाओं के बारे में सूचित कर सकते हैं।
स्टेफिलोकोकल संक्रमण के दो रूप हैं: जल्दी और देर से। प्रारंभिक रूप में, जीवाणु के शरीर में प्रवेश करने के कुछ घंटों के भीतर संक्रमण के लक्षण दिखाई देते हैं। देर से फॉर्म 3-5 दिनों में दिखाई दे सकता है।
बच्चों में स्टेफिलोकोकल संक्रमण के मुख्य लक्षण और संकेत:
- विभिन्न त्वचा पर चकत्ते - फोड़े (मुख्य रूप से नाक में), फुंसी, दाने, स्टामाटाइटिस (मुंह में)। यदि बच्चे की त्वचा पर असामान्य धब्बे या फुंसी दिखाई दे तो डॉक्टर से परामर्श करना उचित है। कंजक्टिवाइटिस (आंखों में श्लेष्मा झिल्ली पर बैक्टीरिया) भी अक्सर संक्रमित बच्चों में देखा जाता है। यदि आप एक स्टेफिलोकोकल संक्रमण चलाते हैं, तो आंतरिक अंगों को नुकसान होने का खतरा होता है और इससे भी बदतर, सेप्सिस।
- बच्चे की सामान्य स्थिति में गिरावट - उच्च तापमान (38.8 और ऊपर से), सुस्ती, उदासीनता।
- पेट और आंतों में पाचन प्रक्रियाओं का उल्लंघन - उल्टी, दस्त, पेट दर्द, भूख न लगना।


निदान
माता-पिता स्वतंत्र रूप से यह निर्धारित नहीं कर पाएंगे कि कौन सा संक्रमण बच्चे के शरीर में प्रवेश कर गया है। ऐसा करने के लिए, आपको एक प्रयोगशाला अध्ययन करने की आवश्यकता है।
- बैक्टीरियोलॉजिकल कल्चर। इस प्रकार का अध्ययन रक्त, मवाद, श्लेष्मा झिल्ली (आमतौर पर नाक में), मल में और त्वचा की सतह पर बैक्टीरिया की उपस्थिति की जाँच करता है। विश्लेषण के लिए सामग्री संक्रमण की तीव्र अवधि में ली जाती है, क्योंकि इस समय बैक्टीरिया विशेष रूप से सक्रिय होते हैं, उन्हें पहचानना और पहचानना आसान होता है। उसके बाद, एक प्रभावी उपचार निर्धारित करने के लिए पता चला बैक्टीरिया पर एंटीबायोटिक दवाओं के प्रभाव की डिग्री की जांच की जाती है। बच्चों में स्टैफिलोकोकस ऑरियस हमेशा पहली बार नियमित रक्त परीक्षण में प्रकट नहीं होता है, इसलिए बैक्टीरियोलॉजिकल सीडिंग विधि को सबसे प्रभावी माना जाता है।
- सीरोलॉजिकल रक्त परीक्षण। संक्रामक एजेंट के प्रति एंटीबॉडी की उपस्थिति के लिए रक्त सीरम की जांच की जाती है।
- पीसीआर विधि (पोलीमरेज़ चेन रिएक्शन)। आपको जीवाणु डीएनए के एक भी अणु का पता लगाने की अनुमति देता है। एक अतिरिक्त अध्ययन के रूप में लागू।
- मां के दूध की जांच। अक्सर बच्चे के मल में पता चलने पर (स्वीकार्य दर से अधिक) किया जाता है, क्योंकि जीवाणु आसानी से मां से फैलता है। व्यक्त दूध का परीक्षण संक्रामक एजेंट की उपस्थिति के लिए किया जाता है। इस तरह के अध्ययन के लिए मुख्य बात बाँझपन है। जब दूध में एक स्टेफिलोकोकस जीवाणु पाया जाता है, तो स्तनपान बहुत कम ही रद्द किया जाता है, एक नियम के रूप में, विशेषज्ञ उपयुक्त उपचार का चयन करते हैं।
प्रत्येक प्रयोगशाला में, विश्लेषण में बैक्टीरिया की सामग्री के लिए एक मानदंड होता है, अर्थात, शरीर में स्टेफिलोकोकस ऑरियस की एक छोटी मात्रा की उपस्थिति संक्रमण का संकेत नहीं देती है, खासकर अगर कोई लक्षण नहीं हैं। इन जीवाणुओं का इलाज करने की आवश्यकता नहीं है।


यह संक्रमण का इलाज करने के लिए चिकित्सा पेशेवरों पर निर्भर है, केवल वे विशिष्ट सिफारिशें और दवाएं लिख सकते हैं, संक्रमण की समग्र तस्वीर की जांच कर सकते हैं। माता-पिता के लिए उपचार के आधुनिक तरीकों को जानना पर्याप्त है, यदि निर्धारित उपायों के बारे में संदेह है, क्योंकि डॉक्टर अक्सर इसे सुरक्षित रखते हैं।
स्टेफिलोकोकल संक्रमण का इलाज करने के तरीके:
- स्थानीय उपचार। इसमें शरीर पर घाव, फुंसी और अन्य चकत्ते, नाक और अन्य क्षेत्रों में विशेष साधनों के साथ उपचार होता है। सबसे कपटी स्टैफिलोकोकस ऑरियस शानदार हरे रंग के घोल के प्रति बहुत संवेदनशील है, दूसरे शब्दों में, यह एक साधारण शानदार हरा है। अधिक बार, कई एजेंटों का उपयोग किया जाता है (70% शराब, हाइड्रोजन पेरोक्साइड, विस्नेव्स्की मरहम)।
- जीवाणुरोधी दवाओं के साथ उपचार। स्टैफिलोकोकस ऑरियस का एंटीबायोटिक दवाओं के साथ इलाज करना हमेशा उचित नहीं होता है, खासकर अगर यह केवल बच्चे के मल में पाया जाता है। शुरू करने के लिए, यह एक बैक्टीरियोलॉजिकल अध्ययन करने के लायक है।
- प्रभावित क्षेत्रों को धोना और धोना। उनका उपयोग एक अतिरिक्त चिकित्सा के रूप में और नाक, मुंह और आंतरिक ग्रसनी में स्टेफिलोकोकस ऑरियस के सरल रूपों के उपचार के लिए किया जाता है।
- चयापचय में सुधार के लिए विटामिन और खनिज लेना।
- इम्युनोग्लोबुलिन। ऐसी दवाएं शरीर के सुरक्षात्मक कार्यों को बहाल करने के लिए निर्धारित हैं।
- रक्त और प्लाज्मा का आधान। इसका उपयोग गंभीर संक्रमण के मामले में किया जाता है।
- शल्य चिकित्सा संबंधी व्यवधान।


किसी संक्रमण को रोकना उसके इलाज से आसान है। बच्चों में स्टेफिलोकोकल संक्रमण की रोकथाम सीधे शरीर की रक्षा तंत्र की स्थिति से संबंधित है। स्टैफिलोकोकस एक स्वस्थ बच्चे के लिए खतरनाक नहीं है, वह आसानी से इसका सामना कर सकता है, इसलिए माता-पिता का मुख्य कार्य उन कारकों को रोकना है जो बच्चे के शरीर को नकारात्मक रूप से प्रभावित करते हैं।
इसमे शामिल है:
- कुपोषण (मिठाई, अस्वास्थ्यकर वसा, स्मोक्ड मीट, सॉसेज, फास्ट फूड);
- गतिहीन जीवन शैली (दुर्लभ सैर, कंप्यूटर गेम के लिए जुनून);
- व्यक्तिगत स्वच्छता के नियमों का उल्लंघन;
- तनावपूर्ण स्थितियां (परिवार में समस्याएं, बालवाड़ी में या माता-पिता की घबराहट);
- प्रतिकूल वातावरण (घर में बड़ी मात्रा में बिजली के उपकरणों की उपस्थिति, प्रदूषित हवा)।
स्टैफिलोकोकस आसानी से फैलता है, लेकिन पर्याप्त रूप से मजबूत प्रतिरक्षा के साथ, यह भयानक नहीं है। बैक्टीरिया की एक छोटी मात्रा एक व्यक्ति के लिए आदर्श है, इसलिए स्वास्थ्य में सुधार का ध्यान रखना बेहतर है, क्योंकि थोड़ी सी भी कमजोर होने पर वे वयस्क और बच्चे दोनों के शरीर पर हमला करने के लिए तैयार हैं।
यहां तक कि प्रसूति अस्पताल में भी मांएं एक खतरनाक बीमारी के बारे में सुनती हैं जो नवजात शिशुओं में स्वास्थ्य समस्याएं पैदा करती है। जीवाणुओं की वह प्रजाति जिसके कारण इसका नाम गुच्छों में व्यवस्थित कोशिकाओं के गोलाकार या तिरछे आकार के कारण पड़ा है। ग्रीक से कोक्का का अनुवाद "अनाज", स्टेफिलोस - "गुच्छा" के रूप में किया जाता है। क्या वाकई ये बैक्टीरिया इतने खतरनाक हैं?
सामान्य जानकारी
बैक्टीरिया का नाम शिशुओं के लिए एक संक्रामक और स्वास्थ्य के लिए खतरा बीमारी के पदनाम के साथ मेल खाता है। पर्याप्त स्तर की प्रतिरक्षा वाले बच्चों को खतरा नहीं है। हालांकि, यह सुरक्षात्मक बलों को कमजोर करने के लायक है, क्योंकि संक्रमण सक्रिय रूप से विकसित होना शुरू हो जाता है।
स्टैफिलोकोकस बैक्टीरिया वायुमार्ग की सूजन पैदा कर सकता है। स्टैफिलोकोकल निमोनिया अस्पताल से छुट्टी मिलने से पहले ही विकसित हो सकता है। सूक्ष्म जीव का प्रबल नशा होता है।
निमोनिया के संयोजन में, संक्रमण संचार और श्वसन संबंधी विकारों का कारण बनता है। एक घातक परिणाम के परिणामस्वरूप स्टेफिलोकोकल एंटरोकोलाइटिस हो सकता है।
बच्चों में स्टेफिलोकोकस कैसे फैलता है, संक्रमण के लक्षण कैसे प्रकट होते हैं और इसे कैसे ठीक किया जा सकता है, यह हम आगे बताएंगे।
कारण
स्टेफिलोकोकल संक्रमण का एकमात्र कारण है स्थानीय प्रतिरक्षा का उल्लंघन. हानिकारक बैक्टीरिया के वाहक बीमार और पूरी तरह से स्वस्थ लोग हैं।
हां, और हानिकारक बैक्टीरिया तभी बनते हैं जब बच्चे के शरीर के सुरक्षात्मक तंत्र विफल होने लगे या अभी तक पर्याप्त मजबूत नहीं हुए हैं।
संक्रमण के विकास को ट्रिगर किया जा सकता है:
- वजन में कमी के साथ बच्चे का समय से पहले जन्म।
- नवजात शिशुओं की देखभाल के नियमों का पालन करने में विफलता।
- गर्भधारण की अवधि के दौरान विकृति, जब भ्रूण के विकास के चरण में भी संक्रमण होता है।
- स्टैफिलोकोकस ऑरियस से संक्रमित मां से स्तनपान के दौरान संक्रमण।
रोग के प्रकार
स्टेफिलोकोकल परिवार के सभी सदस्य बच्चों के स्वास्थ्य के लिए खतरा नहीं हैं। उनमें से कुछ शरीर के तरल पदार्थ और ऊतकों की संरचना में काफी सह-अस्तित्व में हैं। तीन प्रकार के स्टेफिलोकोकस को रोगजनक माना जाता है:
- सैप्रोफाइटिक। इंसानों के लिए सबसे कम खतरनाक और बच्चों के लिए तो और भी ज्यादा। यह अक्सर जननांग प्रणाली को प्रभावित करता है। उचित उपचार से आप कुछ ही दिनों में सूक्ष्म जीव से छुटकारा पा सकते हैं।
- बच्चों में एपिडर्मल (एपिडर्मिक) स्टेफिलोकोकस ऑरियस। यह त्वचा के सभी क्षेत्रों और नाक, आंखों और मौखिक गुहा के श्लेष्म झिल्ली में होता है। एक स्वस्थ बच्चे के लिए, यह खतरनाक नहीं है और अगर बच्चा अच्छा महसूस करता है तो इसे आदर्श भी माना जाता है। जोखिम में वे बच्चे हैं जो समय से पहले पैदा हुए थे, कमजोर बच्चे, सर्जरी के बाद के मरीज।
- स्वर्ण। सबसे बड़े खतरे का प्रतिनिधित्व करता है। यह सूक्ष्मजीवों में सबसे घातक है। यह त्वचा की सतह पर, मुंह में, मल में पाया जा सकता है। अगर बच्चा स्वस्थ है, तो शरीर इन बैक्टीरिया से अपने आप मुकाबला करता है।
एक सूक्ष्मजीव की कपटीता विभिन्न परिस्थितियों के अनुकूल होने की उसकी क्षमता से जुड़ी होती है।
स्वर्ण स्टेफिलोकोकस निम्न और उच्च तापमान से डरता नहीं है. यह +80 डिग्री भी झेलता है। अधिकांश एंटीसेप्टिक्स और एंटीबायोटिक दवाओं के प्रभावों के अनुकूल है, इसलिए बाद वाले के साथ उपचार अक्सर अप्रभावी होता है। हाइड्रोजन पेरोक्साइड, एथिल अल्कोहल, सोडियम क्लोराइड के प्रतिरोधी।
बच्चों में स्टैफिलोकोकस ऑरियस के लक्षण, लक्षण और उपचार के लिए डॉ. कोमारोव्स्की का वीडियो देखें:
\ रोग के दो रूप हैं:
- बैक्टीरिया के बच्चे के शरीर में प्रवेश करने के कुछ घंटों बाद शुरुआती लक्षण दिखाई देते हैं।
- स्वर्गीय। 3-5 दिनों के बाद ही खुद को घोषित करता है।
लक्षण और सामान्य संकेत

स्टेफिलोकोकल संक्रमण के बारे में संकेत मिलता है:
यदि रोग का समय पर निदान नहीं किया जाता है, तो संक्रमण आंतरिक अंगों को प्रभावित कर सकता है।
हार की अभिव्यक्ति
संक्रमण के शरीर में प्रवेश करने के तरीके के आधार पर घाव के अंग भिन्न होते हैं, गले, नाक और आंतों को अक्सर खतरा होता है. स्टेफिलोकोकस के विभिन्न रूपों के लिए एक बच्चे के अपने विशिष्ट लक्षण होते हैं:
- आंतों में: दस्त, कब्ज, पेट में भारीपन और दर्द, सूजन, मवाद की अशुद्धियाँ, मल में बलगम;
- नाक में: सूजन और सांस की तकलीफ, शुद्ध निर्वहन, शरीर का नशा;
- मुंह और गले में: टॉन्सिल की सूजन और लालिमा, गले में खराश, मौखिक श्लेष्म की सतह पर चकत्ते, नशा की अभिव्यक्तियाँ।
बच्चे में बीमारी की पहचान कैसे करें

माता-पिता रोग का निदान नहीं कर सकते। उनका काम बच्चे की स्थिति और प्रतिक्रियाओं की निगरानी करना है। संक्रमण की अभिव्यक्ति की तीव्रता और प्रकृति इससे प्रभावित होती है:
- आयु। नवजात शिशु अधिक बार स्टेफिलोकोकल घावों से पीड़ित होते हैं, और परिणाम बहुत अधिक गंभीर होते हैं।
- बैक्टीरिया शरीर में कैसे प्रवेश करता है। यदि स्टेफिलोकोकस धूल के कणों के साथ ले जाया जाता है, तो यह श्वसन पथ को संक्रमित करने की धमकी देता है। यदि जीवाणु भोजन के साथ शरीर में प्रवेश करता है, तो आंतों और गले को नुकसान होगा।
- जब एक बच्चा अक्सर बीमार होता है, और माता-पिता जानते हैं कि उसकी प्रतिरक्षा प्रणाली कमजोर है, तो संदिग्ध लक्षण दिखाई देने पर चिंता करना समझ में आता है।
आप स्व-औषधि नहीं कर सकते। एक डॉक्टर से परामर्श करना आवश्यक है जो बच्चे की जांच करेगा और परीक्षणों के लिए एक रेफरल देगा।
नैदानिक उपाय
केवल एक प्रयोगशाला परीक्षण के परिणाम पुष्टि कर सकते हैं कि लक्षण स्टेफिलोकोकल संक्रमण के कारण होते हैं। यदि विश्लेषण में स्टेफिलोकोकस की मात्रा आदर्श से अधिक नहीं है, और संक्रमण के कोई लक्षण नहीं हैं, तो चिंता की कोई बात नहीं है।
मानदंड निर्धारित करने के लिए, कई अध्ययन किए जाते हैं:

यदि पैथोलॉजी प्रक्रिया बहुत दूर चली गई है, उदाहरण के लिए, स्टेफिलोकोकल कोलाइटिस के साथ, बृहदान्त्र की स्थिति का आकलन करने के लिए एक एंडोस्कोपिक परीक्षा आवश्यक हो सकती है। स्टेफिलोकोकस के साथ, जो गले से टकराया और स्वरयंत्र में उतर गया, लैरींगोस्कोपी किया जाता है।
क्या आप जानते हैं कि मोनोन्यूक्लिओसिस पूरी तरह से किसी का ध्यान नहीं जा सकता है? बच्चों में संक्रामक मोनोन्यूक्लिओसिस के बारे में पढ़ें।
निम्नलिखित लेख में, हम आपको बच्चों के लिए मायोपिया नेत्र व्यायाम से परिचित कराएंगे। एक बार अवश्य देखें!
और आप सीखेंगे कि घर पर बच्चों में एन्यूरिसिस का इलाज कैसे किया जाता है।
तरीके और उपचार के नियम
जब निदान की पुष्टि हो जाती है, तो सभी परीक्षण किए जाते हैं, डॉक्टर उपचार का एक कोर्स निर्धारित करते हैं। एक बच्चे में स्टेफिलोकोकस ऑरियस का इलाज कैसे करें? थेरेपी में शामिल हो सकते हैं:
दुर्लभ मामलों में गंभीर संक्रमण के मामले में, रक्त आधान का उपयोग किया जाता हैऔर प्लाज्मा। सर्जिकल हस्तक्षेप को बाहर नहीं किया गया है।
बच्चे का इलाज करते समय, स्वच्छता के नियमों का पालन करना महत्वपूर्ण है:
- बच्चे की त्वचा सूखी और साफ होनी चाहिए, नाखून छंटे हुए, लिनन ताजा होना चाहिए।
- बच्चे द्वारा उपयोग किए जाने वाले सभी घरेलू सामान, व्यंजन, कपड़े कीटाणुशोधन के अधीन हैं।
एक बच्चे में स्टैफ का इलाज करना हमेशा आवश्यक नहीं होता है - इस विषय पर एक वीडियो देखें:
निवारण
शिशुओं का विकृत और कमजोर शरीर स्टैफिलोकोकस ऑरियस द्वारा क्षति के लिए सबसे अधिक संवेदनशील होता है, यही कारण है कि इसके लक्षण प्रकट होते हैं। बड़े बच्चों के लिए बैक्टीरिया से लड़ना आसान होता है, लेकिन तभी जब वे स्वस्थ हों। सुरक्षात्मक तंत्र को मजबूत करने के लिए निवारक उपाय:
- फास्ट फूड, अस्वास्थ्यकर वसा, मिठाई को छोड़कर उचित पोषण।
- सक्रिय जीवन शैली - तैराकी, एथलेटिक्स, जिमनास्टिक, ताजी हवा में नियमित सैर।
- व्यक्तिगत स्वच्छता के नियमों का अनुपालन - नियमित जल प्रक्रियाएं, उचित मौखिक देखभाल, चलने या सार्वजनिक स्थानों पर जाने के बाद हाथ धोने की आदत।
- बच्चे को तनाव से बचाना : परिवार में परेशानी, बड़ों की घबराहट।
ये उपाय हानिकारक बैक्टीरिया के हमलों और अवांछनीय परिणामों से बचने में मदद करेंगे।
स्टैफिलोकोकल संक्रमण नवजात शिशुओं और बड़े बच्चों दोनों के लिए खतरनाक है, स्टैफिलोकोकस ऑरियस विशेष रूप से खतरनाक है. खतरनाक बैक्टीरिया के प्रवेश की विधि के आधार पर रोग के लक्षण अलग-अलग तरीकों से प्रकट होते हैं। लेकिन मजबूत इम्युनिटी वाले स्वस्थ बच्चे के शरीर में संक्रमण का खतरा नहीं होता है।
शिशुओं में स्टेफिलोकोकल संक्रमण को रोकने के लिए, गर्भवती माताओं को पहले से ही अपने स्वास्थ्य की देखभाल करने की जरूरत है और तुरंत डॉक्टरों को बच्चे के व्यवहार में बदलाव के बारे में सूचित करना चाहिए। बड़े बच्चों को स्वच्छता के नियम, संतुलित आहार और सक्रिय जीवन शैली सिखाने की जरूरत है।
संपर्क में
स्टैफिलोकोकस बच्चों में एक काफी सामान्य जीवाणु है, लेकिन कुछ प्रकार के उपभेदों के संक्रमण का काफी शक्तिशाली कोर्स होता है। स्टेफिलोकोकस बैक्टीरिया के लगभग 27 उपभेदों को दवा के लिए जाना जाता है, लेकिन उनमें से केवल 4 का ही किसी भी उम्र के व्यक्ति के लिए वास्तविक खतरा है। तुरंत घबराएं नहीं। आपको डॉक्टर से परामर्श करना चाहिए और यह निर्धारित करना चाहिए कि बच्चा किस प्रकार के स्टेफिलोकोकस से संक्रमित है।
स्टेफिलोकोकस द्वारा इसका मतलब स्टैफिलोकोकेसी परिवार (ग्रीक "अनाज" से) से एक सूक्ष्मजीव है। कोशिका संरचना के आकार के कारण जीवाणु को स्टेफिलोकोकल नाम दिया गया है, जो एक गेंद के रूप में पैदा होते हैं। वे एक दूसरे के साथ एक बेल की तरह कॉम्पैक्ट रूप से व्यवस्थित होते हैं। सूक्ष्मजीवों का खतरा रोगजनक कार्बनिक घटकों (विषाक्त तत्वों और एंजाइम यौगिकों) के उत्पादन और स्रावित करने की क्षमता में निहित है जो पूरे जीव के स्वस्थ कामकाज को बाधित करते हैं। बच्चों के लिए रोगजनक संक्रमण से बीमार होना सबसे आसान है। यह वे हैं जिनके बाहर से आक्रामक कारक होने की अधिक संभावना है।
गंभीर डिस्बैक्टीरियोसिस की पृष्ठभूमि के खिलाफ साल्मोनेला या एस्चेरिचिया कोलाई के साथ स्टेफिलोकोकस संक्रमण के "पड़ोस" के लगातार मामले। बच्चों में जीवाणु संक्रमण प्रतिरक्षा के सुरक्षात्मक कार्य को कम करना है।
संक्रमण का रूप भिन्न (अस्थायी या स्थायी) हो सकता है। स्टेफिलोकोकस बैक्टीरिया के वाहक बीमार और स्वस्थ दोनों लोग लग सकते हैं। रोग का पाठ्यक्रम गंभीरता की अलग-अलग डिग्री में होता है, रोगज़नक़ के अलग-अलग वर्गीकरण के कारण।
विषाक्त एंजाइमों के उत्पादन के कारण, स्टेफिलोकोकस ऑरियस सेप्सिस, मेनिन्जाइटिस, विभिन्न फोड़े, नरम और कठोर प्युलुलेंट प्रकृति की भड़काऊ प्रक्रियाएं, निमोनिया का कारण बन सकता है।
संक्रमित नवजात शिशुओं को अक्सर व्यापक सेप्सिस के संपर्क में लाया जाता है, जिसे सूजन प्रक्रिया के अधिकतम सामान्यीकरण और प्रगति द्वारा समझाया जाता है। स्टैफिलोकोकल संक्रमण न केवल आंत के गुहा भाग में, बल्कि कठोर ऊतकों (हड्डियों, उपास्थि) में, त्वचा पर, मौखिक और नाक गुहाओं में, श्वसन पथ में अवरोही और आरोही रेखाओं में प्रवेश और विकसित होता है।
स्टेफिलोकोसी के उपभेद सबसे उन्नत के प्रभावों के लिए अविश्वसनीय प्रतिरोध दिखाते हैं, इसलिए, बच्चे के लिए फोड़े के आंतरिक और बाहरी फॉसी के गठन के साथ एक सूजन प्रक्रिया विकसित करने का जोखिम होता है। समय पर रोग की पहचान करना, रोगज़नक़ के प्रकार का निर्धारण करना और तत्काल पर्याप्त चिकित्सा शुरू करना महत्वपूर्ण है।
गुर्दे की सर्दी: एक उभरती हुई बीमारी के लक्षण
स्टेफिलोकोकस के प्रकार और संक्रमण के दौरान विकास के चरण
कम उम्र सहित बच्चों में स्टैफिलोकोकस अक्सर होता है, इसलिए यह संक्रामक प्रकृति के सभी रोगों में एक अग्रणी स्थान रखता है। जीवाणु प्रकृति के रोग शरीर के अंगों और प्रणालियों के पूरे समूहों को कवर कर सकते हैं:
- श्वसन पथ (निचला, ऊपरी)
- गैस्ट्रोइंटेस्टाइनल डिसफंक्शन (पूर्ण, आंशिक)
- कठोर और कोमल ऊतकों की सूजन
- मूत्र प्रणाली का संक्रमण
बैक्टीरिया का पता मल की बैक्टीरियोलॉजिकल जांच, एक विस्तृत जैव रासायनिक रक्त परीक्षण, क्षतिग्रस्त त्वचा की सतह के स्क्रैपिंग के साथ लगाया जाता है। चिकित्सा रणनीति में समस्या के लिए एक बहु-चरणीय दृष्टिकोण होता है, और वसूली की अवधि स्थिति की उपेक्षा और स्टेफिलोकोकल तनाव के प्रकार के समानुपाती होती है।
सैप्रोफाइटिक स्टेफिलोकोकस ऑरियस
बच्चों में इस प्रकार के संक्रमण का निदान बहुत कम होता है और इसे सबसे कम खतरनाक बीमारी माना जाता है। मुख्य घाव त्वचा और श्लेष्म ऊतकों सहित मूत्र प्रणाली हैं। जब समय पर और पर्याप्त रूप से निर्धारित किया जाता है, तो एक दो दिनों में बीमारी से छुटकारा मिल सकता है।
एपिडर्मल प्रकार के स्टेफिलोकोकस
संक्रमण त्वचा और श्लेष्मा झिल्ली की सतह को प्रभावित कर सकता है। यह आंखों में, नाक में, आंतरिक ग्रसनी में पाया जाता है। प्रसव के बाद की अवधि में, समय से पहले की अवस्था में, कम प्रतिरक्षा वाले बच्चे इस बीमारी के शिकार होते हैं। दवा में एपिडर्मल प्रकार के स्टेफिलोकोकस की उपस्थिति को माना जाता है और यह एक स्वस्थ बच्चे के लिए गंभीर खतरा पैदा नहीं करता है। यदि बच्चे की भलाई प्रभावित नहीं होती है, तो केवल स्थानीय चिकित्सा निर्धारित की जाती है।
स्टेफिलोकोकस ऑरियस
मानव जीवन और स्वास्थ्य के लिए एक गंभीर खतरे का प्रतिनिधित्व करता है। बचपन में इसे सहन करना विशेष रूप से कठिन होता है। केवल आंतों की गुहा में स्टैफिलोकोकस ऑरियस के अस्तित्व के बारे में एक गलत राय है। अधिक गहन प्रयोगशाला अध्ययनों के साथ, यह मुंह में, त्वचा पर, मल परीक्षणों में पाया जाता है। जब, स्टेफिलोकोकस के पाठ्यक्रम की पृष्ठभूमि के खिलाफ, बच्चे की भलाई अपरिवर्तित रहती है, तो उपचार को निर्धारित करना उचित नहीं है, शरीर अपने आप ही हानिकारक सूक्ष्मजीवों से लड़ता है।
जीवाणु संक्रमण का उपचार एक लंबा और कठिन उपक्रम है। यह रोगजनक सूक्ष्मजीवों के उच्च प्रतिरोध के कारण है:
- बैक्टीरिया लगभग 15 मिनट तक 800 डिग्री तक तापमान का सामना कर सकते हैं
- स्टेफिलोकोकस सबसे मजबूत दवाओं के साथ इलाज के लिए उत्तरदायी नहीं है
- सूखने पर, यह छह महीने तक व्यवहार्य रहता है
हाइड्रोजन समाधान और यहां तक कि सोडियम क्लोराइड के लिए प्रतिरोधीयह ध्यान दिया जाना चाहिए कि सभी प्रकार के स्टेफिलोकोकस मानव शरीर पर प्रतिकूल प्रभाव नहीं डालते हैं और इसमें रोगजनक परिवर्तन का कारण बनते हैं। यदि किसी बच्चे में स्थिर और उच्च प्रतिरक्षा प्रतिक्रिया होती है, तो बैक्टीरिया की थोड़ी सी भी अधिकता के साथ भी उसकी भलाई अपरिवर्तित रह सकती है। स्टैफिलोकोकस ऑरियस से संक्रमित होने पर, कम उम्र या नवजात अवधि के बच्चों को तुरंत अस्पताल में भर्ती होने के बाद चिकित्सा सहायता लेनी चाहिए।
गले में थूक क्यों इकट्ठा होता है और इसकी चिकित्सा कैसे करें?
रोगसूचक परिसर और संक्रमण की अभिव्यक्ति की विशेषताएं
स्टैफिलोकोकस बैक्टीरिया, संक्रामक फॉसी के प्रकार और स्थानीयकरण के आधार पर, विभिन्न नैदानिक संकेत हैं। वे संक्रमण के सामान्य स्थानीय और सामान्य बाहरी अभिव्यक्तियों को साझा करते हैं, और उनमें से प्रत्येक को एक निश्चित तीव्रता में व्यक्त किया जा सकता है।
स्टेफिलोकोकस विकास के स्थानीय लक्षण
- फोड़े (फोड़े, फोड़े) के रूप में त्वचा पर चकत्ते। अक्सर बच्चों में नाक और गले में निदान किया जाता है। रोग की एक गंभीर अभिव्यक्ति बड़े धब्बे, कार्बुन्स और अन्य त्वचा संरचनाओं की उपस्थिति से प्रकट होती है।
- मवाद (कफ, स्नोट) के साथ मिश्रित कार्बनिक बलगम। अवरोही और आरोही रेखाओं के साथ श्वसन पथ के श्लेष्म झिल्ली को नुकसान का संकेत देता है।
बच्चों में स्टेफिलोकोकस ऑरियस के विकास के सामान्य लक्षण
- गंभीर नशा से जुड़ी समस्याएं। लगभग 37.3 डिग्री पतला सहित मजबूत, उच्च तापमान। बच्चे को हाइपरमिया या त्वचा का अत्यधिक पीलापन महसूस हो सकता है। बच्चों में गंभीर नशा का परिणाम लगभग हमेशा विपुल उल्टी और लगातार मतली की भावना है।
- गैस्ट्रोइंटेस्टाइनल डिसफंक्शन, मल के द्रवीकरण में व्यक्त किया गया, पेट की मात्रा में वृद्धि, आंतों की गैसों का संचय और अन्य अभिव्यक्तियाँ।
- महत्वपूर्ण गतिविधि के परिणामस्वरूप ऑक्सीडेटिव और उत्सर्जक एंजाइमों के उत्पादों से एलर्जी की प्रतिक्रिया।
बच्चों में नाक और मुंह में स्टैफ संक्रमण के लक्षण
ये शारीरिक क्षेत्र सबसे अधिक बार स्टेफिलोकोकल वातावरण के स्थानीयकरण का स्थल बन जाते हैं। यह बैक्टीरिया के प्रवेश की ख़ासियत के कारण है, क्योंकि बच्चे सभी रोगजनक माइक्रोफ्लोरा को अपने मुंह में ले जाते हैं। संक्रमण का कारण स्वच्छता मानकों का विशिष्ट गैर-अनुपालन या खराब संसाधित सब्जियां और फल हो सकते हैं। नाक में विषाक्त वनस्पतियों की महत्वपूर्ण गतिविधि घटना (मैक्सिलरी साइनस की सूजन) को भड़काती है।
संक्रमण, अधिक हद तक, किसी भी प्रकार के पाठ्यक्रम के लिए तीव्र प्रतिश्यायी टॉन्सिलिटिस, अल्सरेटिव स्टामाटाइटिस, टॉन्सिलिटिस की स्थिति में प्रकट होता है:
- गंभीर गले में खराश
- टॉन्सिल की सूजन, टॉन्सिल का लाल होना
- सफेद घावों के रूप में मुंह में चकत्ते (गंभीर स्टामाटाइटिस)
- सांस लेने में कठिनाई (म्यूकोसल सूजन)
- रक्त या मवाद की अशुद्धियों के साथ कार्बनिक द्रव का स्राव
- अस्वस्थता और नशा के सामान्य लक्षण
आंत में स्टेफिलोकोकल बैक्टीरिया
यदि संक्रमण आंतों की गुहा या इसकी दीवारों पर तेजी से गुणा करना शुरू कर देता है, तो जठरांत्र संबंधी मार्ग से एक शक्तिशाली प्रतिक्रिया अनिवार्य रूप से बृहदांत्रशोथ के तीव्र रूप के रूप में पालन करेगी, इसके बाद एंटरोकोलाइटिस में विकास होगा। आंतों की क्षति के मुख्य लक्षण:
- अस्पष्ट स्थानीयकरण के अधिजठर क्षेत्र में दर्द
- दर्द की प्रकृति तीव्र, भटकती या फटने वाली होती है
- भारीपन की एक मजबूत भावना, गैस के गठन में वृद्धि, सूजन
- मल में खूनी या शुद्ध समावेश होता है
- आंत्र खाली करने के लिए झूठे आग्रह की घटना, ढीले मल या कब्ज
- मतली, उल्टी, ताकत का सामान्य नुकसान, संभव बुखार
बचाव खुद को बचाने का सबसे अच्छा तरीका है
रोगज़नक़ की पहचान करने और सही निदान करने के लिए, जैविक सामग्री (रक्त, मल, मूत्र, घावों की सतह से स्क्रैपिंग) का अध्ययन करने के लिए कई प्रयोगशाला परीक्षण निर्धारित हैं। स्टेफिलोकोकस का पता लगाने के समय, मां के दूध की जांच (स्तनपान के साथ) की जाती है। यदि परीक्षण सकारात्मक परिणाम देते हैं, तो मां विशेष चिकित्सीय उपचार की पृष्ठभूमि के खिलाफ दूध पिलाना जारी रखती है। यह दृष्टिकोण बच्चे को ठीक करने की भी अनुमति देता है।
यदि बच्चे को नेत्रश्लेष्मलाशोथ है, तो आंख के श्लेष्म झिल्ली से शुद्ध सामग्री ली जाती है। वही त्वचा पर चकत्ते के लिए जाता है। यदि संक्रमण नाक और मुंह की श्लेष्मा गुहाओं को प्रभावित करता है, तो बच्चे के गले और नाक से खरोंच को तुरंत प्रयोगशाला की दीवारों में ले जाया जाता है। यह अध्ययन की गुणवत्ता और डेटा की वैधता में सुधार करता है।
स्टैफिलोकोकस का इलाज केवल एंटीबायोटिक दवाओं के साथ किया जाता है। रोगों का निदान करने और रोग की पहचान करने के बाद, डॉक्टर एक ऐसे समूह का चयन करता है जो बच्चे की स्थिति में सुधार लाने पर सकारात्मक प्रभाव डाल सके। फिर पुनर्वास चिकित्सा का एक कोर्स किया जाता है और वसूली होती है।
रोग की अवधि स्टेफिलोकोकस ऑरियस के रूप पर निर्भर करती है। स्टैफिलोकोकस ऑरियस के संक्रमण से गंभीर सेप्सिस हो सकता है और सर्जिकल हस्तक्षेप की आवश्यकता होती है। सफल उपचार की मुख्य गारंटी नैदानिक तस्वीर के संकेतों और एंटीबायोटिक दवाओं के साथ दवा के पाठ्यक्रम के पर्याप्त चयन के आधार पर एक सटीक निदान है।
निवारक कार्रवाई:
- एक सफल जन्म के बाद, जितनी जल्दी हो सके अस्पताल छोड़ना महत्वपूर्ण है
- अन्य लोगों के साथ नवजात शिशुओं के संपर्क को महत्वपूर्ण रूप से सीमित करें
- माँ और बच्चे की प्राथमिक स्वच्छता के नियमों का पालन
स्टैफिलोकोकासी में कई उपभेद होते हैं, लेकिन उनमें से कुछ ही बच्चे के स्वास्थ्य को गंभीर नुकसान पहुंचा सकते हैं। माता-पिता के लिए यह महत्वपूर्ण है कि वे बच्चे की जीवनशैली की निगरानी करें और हर संभव तरीके से संक्रमण को रोकें। संक्रमित होने पर, आपको स्व-दवा नहीं करनी चाहिए, क्योंकि रोग का निदान केवल एक प्रयोगशाला विधि द्वारा किया जाता है।
जून 9, 2016 वायलेट डॉक्टर
स्टैफिलोकोकस ऑरियस एक बच्चे के शरीर के लिए खतरनाक जीवाणु है जो बच्चे के जीवन के पहले दिन से शुरू होकर किसी भी उम्र में प्युलुलेंट-भड़काऊ प्रक्रियाओं का कारण बन सकता है। यह बच्चे हैं जो इस बीमारी के लिए अतिसंवेदनशील होते हैं, क्योंकि संक्रमण व्यक्तिगत स्वच्छता का पालन न करने या कमजोर प्रतिरक्षा के कारण होता है।
स्टैफिलोकोकस ऑरियस बच्चों में खतरनाक है क्योंकि यह कई तरह की बीमारियों में प्रकट होता है जिनका इलाज करना मुश्किल होता है और छोटे बच्चे के लिए सबसे हानिकारक परिणाम होते हैं। यह रोगजनक सूक्ष्मजीव विभिन्न अंगों में प्रवेश करता है और वहां सक्रिय हो जाता है। फेफड़ों में बैक्टीरिया निमोनिया को भड़काते हैं, रक्त में - सेप्सिस, आदि। उपचार की कठिनाई यह है कि लक्षणों को भी सामान्य बीमारियों से भ्रमित करना आसान है और यह नहीं पहचानते हैं कि इस सब के पीछे स्टैफिलोकोकस ऑरियस है।
1. संक्रमण का प्रारंभिक रूप: हानिकारक सूक्ष्मजीव के सक्रिय होने के कुछ घंटों के भीतर लक्षण दिखाई देते हैं। यह हो सकता है:
- बच्चों में उच्च तापमान;
- दस्त;
- उल्टी करना;
- भूख में कमी;
- सुस्ती
2. संक्रमण का अंतिम चरण: स्टेफिलोकोकस ऑरियस की सक्रियता के 3-5 दिन बाद ही लक्षण दिखाई दे सकते हैं। उनमें से:
- त्वचा क्षति;
- रक्त - विषाक्तता;
- आंतरिक अंगों को नुकसान।
अक्सर, एक बच्चे में स्टैफिलोकोकस ऑरियस खुद को बिल्कुल भी प्रकट नहीं करता है, स्पर्शोन्मुख रूप से आगे बढ़ता है। इसलिए, केवल कुछ परीक्षण निदान की पुष्टि कर सकते हैं।
स्टेफिलोकोकस ऑरियस के लिए टेस्ट
निदान की पुष्टि या खंडन करने के लिए, यह आवश्यक है कि बच्चे को स्टेफिलोकोकल संक्रमण की उपस्थिति के लिए परीक्षण किया जाए। उन्हें बच्चे के जन्म के तुरंत बाद बनाया जाता है, क्योंकि यह प्रक्रिया बच्चे की प्रतिरोधक क्षमता को बहुत कम कर देती है। इसलिए, अस्पताल में तुरंत नवजात शिशुओं में स्टैफिलोकोकस ऑरियस अक्सर पाया जाता है।
उत्तेजक कारक बच्चों को अधिक उम्र में होने वाले विभिन्न संक्रामक रोग भी हो सकते हैं और प्रतिरक्षा प्रणाली को कमजोर कर सकते हैं। सूक्ष्मजीव विभिन्न संस्कृतियों में पाए जा सकते हैं:
- स्टैफिलोकोकस ऑरियस, मल में पाया जाता है, आंतों में इसकी उपस्थिति को इंगित करता है: यदि गैस्ट्रिक विकार (उल्टी और दस्त) के लक्षण देखे जाते हैं, तो अवसरवादी और रोगजनक माइक्रोफ्लोरा के लिए मल की जांच की जाती है;
- गले और नाक में: यदि लक्षण फेफड़े, ब्रांकाई और श्वसन पथ से जुड़े होते हैं, तो बकपोसेव को गले और नाक से एक विशेष जांच के साथ लिया जाता है - इस तरह के संक्रमण से ब्रोंकाइटिस का विकास हो सकता है (पढ़ें: ब्रोंकाइटिस का इलाज कैसे करें) एक बच्चा) या निमोनिया;
- रक्त में पहले से ही स्टैफिलोकोकस ऑरियस का पता लगाना सेप्सिस का खतरा है, जो अक्सर मृत्यु में समाप्त होता है।
बैक्टीरियोलॉजिकल फसलों में, रोगजनक सूक्ष्मजीवों की संख्या को मैन्युअल रूप से गिना जाता है और मानकों के साथ तुलना की जाती है, जिसके बाद उचित निष्कर्ष निकाला जाता है और उपचार निर्धारित किया जाता है। विभिन्न प्रयोगशालाओं में, बच्चों में स्टैफिलोकोकस ऑरियस की दर को उसी तरह इंगित नहीं किया जा सकता है। माता-पिता इसे विश्लेषण के परिणाम के रूप में देख सकते हैं।
उदाहरण के लिए, उद्योग मानक संख्या 91500.11.0004-2003 के अनुसार, किसी भी बचपन और किसी भी संस्कृति में स्टैफिलोकोकस ऑरियस की पूर्ण अनुपस्थिति को आदर्श माना जाता है। चूंकि यह एक दुर्लभ वस्तु है, अधिकांश वैज्ञानिक संस्थान अपने स्वयं के मानकों को विकसित करते हैं, जिसके अनुसार 10 से 4 डिग्री की मात्रा में यह सूक्ष्मजीव 1 वर्ष से अधिक उम्र के बच्चों के लिए पूरी तरह से सामान्य संकेतक है। लेकिन इतनी मात्रा में शिशुओं में स्टैफिलोकोकस ऑरियस को पहले से ही उपचार की आवश्यकता होगी।
एक और बात यह है कि अगर इसकी वृद्धि देखी जाती है:
- यदि यह संकेत दिया जाता है कि विकास प्रचुर मात्रा में, बड़े पैमाने पर है, तो संक्रमण गति प्राप्त कर रहा है, पिछली चिकित्सा असफल रही थी और उपचार के एक नए पाठ्यक्रम की तत्काल आवश्यकता है;
- हाल के परीक्षणों के परिणामों के अनुसार सूक्ष्मजीवों की मध्यम और अल्प वृद्धि - इस सूचक को अलार्म का कारण नहीं बनना चाहिए, बच्चे की स्थिति संतोषजनक है।
प्रत्येक मामले में, बच्चों में रोग अलग तरह से आगे बढ़ता है। एक ही संकेतक पूरी तरह से अलग परिणाम दे सकते हैं। कुछ के लिए, रोग जल्दी से गुजरता है, किसी के लिए यह गंभीर परिणामों में समाप्त हो सकता है। यह काफी हद तक प्रतिरक्षा प्रणाली पर निर्भर करता है। किसी भी मामले में, सभी को चिकित्सा के एक कोर्स से गुजरना पड़ता है।
बच्चों में स्टैफिलोकोकस ऑरियस का इलाज कैसे करें
बच्चों के लिए स्टैफिलोकोकस ऑरियस का खतरा यह है कि ये सूक्ष्मजीव बाहरी प्रभावों के लिए अच्छी तरह से प्रतिरोधी हैं। इसलिए न तो हाइड्रोजन पेरोक्साइड और न ही उबालने से इनसे छुटकारा पाने में मदद मिलती है। ज़ेलेंका और क्लोरोफिलिप्ट को बैक्टीरिया के खिलाफ एकमात्र प्रभावी कीटाणुनाशक माना जाता है।
उपचार शुरू करने से पहले, सभी आवश्यक परीक्षणों को पास करना आवश्यक है (शायद बैक्टीरिया के विकास को देखने के लिए एक से अधिक बार)। निदान की पुष्टि के बाद ही, आप चिकित्सा का कोर्स शुरू कर सकते हैं। यहां हमें एक और महत्वपूर्ण बारीकियों को ध्यान में रखना चाहिए। यदि एक बच्चे में स्टैफिलोकोकस ऑरियस पाया जाता है, लेकिन वह बहुत अच्छा महसूस करता है, तो कोई इलाज निर्धारित नहीं है।
1. दवा उपचार:
- इम्यूनोस्टिम्युलेटिंग ड्रग्स;
- विटामिन;
- जीवाणुरोधी दवाएं;
- स्वच्छता प्रक्रियाएं (बाँझ संपीड़ित);
- यदि आवश्यक हो - रक्त आधान;
- एंटीबायोटिक दवाओं का उपयोग केवल शुद्ध सूजन और उच्च तापमान का पता लगाने के मामले में किया जाता है।
2. लोक उपचार से उपचार:
- गरारे करने के लिए कैलेंडुला का काढ़ा: उबलते पानी (250 मिलीलीटर) के साथ कैलेंडुला फूल (1 चम्मच) डालें, पानी के स्नान में गर्म करें, डेढ़ घंटे के लिए छोड़ दें, तनाव दें;
- मौखिक प्रशासन और गरारे करने के लिए सेंट जॉन पौधा का काढ़ा: सेंट जॉन पौधा फूल (2 चम्मच) उबलते पानी (250 मिलीलीटर) डालें, आधे घंटे के लिए छोड़ दें, तनाव;
- मौखिक प्रशासन के लिए कैमोमाइल का काढ़ा, नासॉफिरिन्क्स को धोना, गरारे करना: कैमोमाइल फूल (1 बड़ा चम्मच) उबलते पानी (250 मिली) के साथ डालें, आग पर पांच मिनट तक उबालें, ढक्कन बंद करें और 20 मिनट के लिए छोड़ दें।
सभी माता-पिता को यह समझने की जरूरत है कि खतरे से बचने के लिए और बीमार बच्चे के शीघ्र स्वस्थ होने के लिए, आप स्व-दवा नहीं कर सकते। जितनी जल्दी हो सके विशेषज्ञों से संपर्क करना आवश्यक है।
स्टेफिलोकोसी एरोबिक, ऐच्छिक अवायवीय, गैर-बीजाणु बनाने वाले ग्राम-पॉजिटिव बैक्टीरिया हैं जो बाहरी वातावरण में स्थिर होते हैं, जो समूहों में व्यवस्थित होते हैं।
वे सर्वव्यापी हैं: वे सामान्य माइक्रोफ्लोरा का हिस्सा हैं, जो धूल में मौजूद हैं। स्टैफिलोकोकी गर्मी और सुखाने के लिए प्रतिरोधी है, शरीर के बाहर हफ्तों और महीनों तक व्यवहार्य रह सकता है। इन सूक्ष्मजीवों को स्टैफिलोकोकस ऑरियस (स्टैफिलोकोकस ऑरियस) में विभाजित करने की सलाह दी जाती है, जो कोगुलेज़ और कई प्रकार के कोगुलेज़-नेगेटिव स्टेफिलोकोसी को छोड़ते हैं।
बच्चों में स्टैफिलोकोकस ऑरियस प्युलुलेंट त्वचा संक्रमण का लगातार प्रेरक एजेंट है। यह फोड़े, कार्बुनकल, ऑस्टियोमाइलाइटिस, प्यूरुलेंट गठिया, घाव संक्रमण, फोड़े, निमोनिया, एम्पाइमा, एंडोकार्डिटिस, पेरिकार्डिटिस और मेनिन्जाइटिस का कारण बनता है। स्टैफिलोकोकस ऑरियस द्वारा जारी किए गए टॉक्सिन्स फूड पॉइजनिंग, स्कार्लेट फीवर, स्केल्ड स्किन सिंड्रोम और टॉक्सिक शॉक के विकास का कारण बनते हैं।
एस. ऑरियस के अधिकांश उपभेद ऐसे पदार्थों का स्राव करते हैं जो उन्हें मेजबान की प्रतिरक्षा प्रणाली से बचाते हैं। तो, कई स्टेफिलोकोसी एक ढीले पॉलीसेकेराइड (श्लेष्म) कैप्सूल से घिरे होते हैं, जो ऑप्सोनाइजेशन और फागोसाइटोसिस में हस्तक्षेप करते हैं। आसंजन कारक स्टेफिलोकोसी को बड़े समूहों में एक दूसरे का पालन करने का कारण बनता है जो कि फागोसाइटाइज करना मुश्किल होता है।
स्टेफिलोकोकल संक्रमण की महामारी विज्ञान
एक नियम के रूप में, बच्चों में स्टैफिलोकोकस ऑरियस के साथ उपनिवेश जीवन के पहले सप्ताह में होता है। 20-30% स्वस्थ व्यक्तियों में, नाक के वेस्टिबुल में एस. ऑरियस का कम से कम एक स्ट्रेन पाया जाता है।
नाक के वेस्टिबुल से, स्टेफिलोकोसी त्वचा में प्रवेश कर सकता है, जहां उपनिवेशीकरण एक अल्पकालिक प्रकृति का होता है। त्वचा की सतह से एस. ऑरियस का पुन: टीकाकरण एक स्थायी बैक्टीरियोकैरियर के बजाय बैक्टीरिया के पुनरुत्पादन का संकेत देता है। हालांकि, पेरिअनल क्षेत्र की नाभि और त्वचा का दीर्घकालिक उपनिवेशण संभव है।
बच्चों में स्टैफिलोकोकस ऑरियस का संचरण आमतौर पर संपर्क द्वारा या 1.8 मीटर से कम की दूरी पर ठोस कणों के साथ होता है। उपनिवेशीकरण जितना तीव्र होगा, स्टेफिलोकोसी को अन्य लोगों तक पहुंचाने का जोखिम उतना ही अधिक होगा। स्व-संक्रमण आम है, और छोटे foci (जैसे stye, pustule, paronychia) फैलने वाले संक्रमण के स्रोत के रूप में काम कर सकते हैं। चिकित्सा परीक्षाओं के बीच हाथ धोने से एक रोगी से दूसरे रोगी में स्टेफिलोकोसी के संचरण की दर कम हो जाती है। नवजात शिशुओं की तुलना में बड़े बच्चे और वयस्क उपनिवेशवाद के प्रति अधिक प्रतिरोधी होते हैं। वस्तुओं के माध्यम से स्टेफिलोकोसी का संचरण दुर्लभ है।
आक्रमण उपनिवेश का अनुसरण कर सकता है। उन्हें जीवाणुरोधी दवाओं के साथ उपचार की सुविधा प्रदान की जाती है, जिसके लिए एस। ऑरियस प्रतिरोधी है। इसके अलावा, घावों, वेंट्रिकुलोपेरिटोनियल शंट्स, अंतःशिरा या इंट्राथेकल कैथेटर्स के साथ-साथ ग्लूकोकार्टोइकोड्स, कुपोषण, एसिडोसिस और एज़ोटेमिया के उपचार में संक्रमण की संभावना बढ़ जाती है। वायरल संक्रमण माध्यमिक स्टैफ संक्रमणों के लिए संवेदनशीलता भी बढ़ाते हैं।
रोगजनन
स्टेफिलोकोकल संक्रमण का विकास मेजबान प्रतिरक्षा और सूक्ष्मजीव के विषाणु द्वारा निर्धारित किया जाता है। बरकरार त्वचा, श्लेष्मा झिल्ली स्टेफिलोकोसी के लिए एक बाधा है। यदि उनकी अखंडता टूट जाती है (आघात, जलन, सर्जरी, टांके, शंट, अंतःशिरा कैथेटर सहित विदेशी निकायों की उपस्थिति के कारण), तो संक्रमण का खतरा बढ़ जाता है।
प्लेसेंटा के माध्यम से उन्हें दिए गए एंटीबॉडी के कारण शिशुओं में टाइप-विशिष्ट ह्यूमर इम्युनिटी होती है। बड़े बच्चों और वयस्कों में, त्वचा और कोमल ऊतकों के बार-बार होने वाले मामूली संक्रमण के जवाब में स्टेफिलोकोसी के प्रति एंटीबॉडी का उत्पादन होता है। एस ऑरियस कैप्सूल सामग्री के साथ टीकाकरण हेमोडायलिसिस पर रोगियों में संक्रमण की घटनाओं को अस्थायी रूप से कम करने के लिए दिखाया गया है। पहले स्वस्थ बच्चों में फैलाया गया स्टेफिलोकोकल संक्रमण, कुछ रिपोर्टों के अनुसार, वायरल संक्रमण के बाद विकसित होता है जो न्यूट्रोफिल और श्वसन पथ के उपकला के सुरक्षात्मक कार्यों को रोकता है।
स्टैफिलोकोकस ऑरियस संक्रमण की नैदानिक अभिव्यक्तियाँ
बच्चों में स्टैफिलोकोकस ऑरियस के लक्षण काफी हद तक संक्रमण की जगह पर निर्भर करते हैं। उत्तरार्द्ध आमतौर पर त्वचा पर पाया जाता है, लेकिन कोई भी ऊतक प्रभावित हो सकता है। एक गंभीर सामान्य स्थिति मवाद के स्थानीय संचय, आंतरिक अंगों में जांच के गठन के साथ संक्रमण के प्रसार, या विषाक्त पदार्थों की क्रिया का संकेत है। हालांकि कई लोगों की नासॉफिरिन्क्स और त्वचा एस ऑरियस के साथ उपनिवेशित होती है, ये उपभेद अपेक्षाकृत कम संक्रामक होते हैं। संक्रमण के स्थानीय फोकस, मुख्य रूप से त्वचा, समाज के निचले तबके के सदस्यों में अधिक आम हैं, विशेष रूप से उष्णकटिबंधीय जलवायु में रहने वाले।
स्टैफिलोकोसी ऑरियस नवजात शिशुओं की घटनाओं में महत्वपूर्ण योगदान देता है।
चमड़ा. बच्चों में स्टैफिलोकोकस ऑरियस प्युलुलेंट त्वचा संक्रमण का एक सामान्य कारण है, जिसमें इम्पेटिगो (बुलस सहित) और एक्टिमा, फॉलिकुलिटिस, हाइड्रैडेनाइटिस, फोड़े, कार्बुन्स, स्केल्ड स्किन सिंड्रोम, नवजात शिशु के एक्सफ़ोलीएटिव डर्मेटाइटिस और स्कार्लेट ज्वर जैसा चकत्ते शामिल हैं। स्टैफिलोकोकस ऑरियस बच्चों में घाव के संक्रमण का कारण बन सकता है या एक्जिमा जैसी गैर-संक्रामक त्वचा की स्थिति को जटिल कर सकता है। फॉलिकुलिटिस (बालों के रोम का शुद्ध संक्रमण) एक गहरे बैठे फोड़े या कार्बुनकल (यदि कई रोम प्रभावित होते हैं) के गठन का कारण बन सकता है। फुरुनकुलोसिस एक ऐसी बीमारी है जो पायोडर्मा के एपिसोड से प्रकट होती है, जो महीनों या वर्षों तक आवर्ती होती है। ऐसे रोगियों को आवश्यक रूप से प्रतिरक्षा में दोषों की उपस्थिति के लिए जांच की जाती है, सबसे पहले - न्यूट्रोफिल की शिथिलता। स्टेफिलोकोसी भी नोसोकोमियल त्वचा संक्रमण में महत्वपूर्ण भूमिका निभाते हैं।एयरवेज. एस. ऑरियस के कारण होने वाले श्वसन पथ के संक्रमण क्षेत्र के उपनिवेशण की उच्च आवृत्ति को देखते हुए अपेक्षाकृत दुर्लभ हैं। एस ऑरियस भी शायद ही कभी ओटिटिस मीडिया या साइनसिसिस का कारण बनता है। स्टैफिलोकोकल साइनसिसिस अक्सर सिस्टिक फाइब्रोसिस या ल्यूकोसाइट्स की शिथिलता की पृष्ठभूमि के खिलाफ होता है। पुरुलेंट कण्ठमाला एक दुर्लभ संक्रमण है, लेकिन एस। ऑरियस इसका मुख्य प्रेरक एजेंट है। सहवर्ती रोगों के बिना बच्चों में स्टैफिलोकोकल टॉन्सिलिटिस और ग्रसनीशोथ दुर्लभ हैं। झिल्लीदार ट्रेकाइटिस, जो वायरल क्रुप को जटिल बनाता है, एस ऑरियस और अन्य सूक्ष्मजीवों दोनों के कारण हो सकता है। विशिष्ट नैदानिक अभिव्यक्तियों में तापमान में उच्च संख्या में वृद्धि, ल्यूकोसाइटोसिस और गंभीर वायुमार्ग अवरोध के लक्षण शामिल हैं। प्रत्यक्ष लैरींगोस्कोपी या ब्रोंकोस्कोपी के साथ, एपिग्लॉटिस को नहीं बदला जाता है, लेकिन अंतर्निहित वायुमार्ग संकुचित हो जाते हैं, और श्वासनली में एक मोटा प्यूरुलेंट रहस्य होता है। उपचार में एंटीबायोटिक चिकित्सा और सावधानीपूर्वक वायुमार्ग शौचालय शामिल हैं।
एस. ऑरियस निमोनिया या तो प्राथमिक (हेमटोजेनस) या माध्यमिक (इन्फ्लूएंजा जैसे वायरल संक्रमण के कारण) हो सकता है। संक्रमण के हेमटोजेनस मार्ग को सेप्टिकोपाइमिया, दाहिने दिल के एंडोकार्टिटिस, अंतःशिरा कैथेटर वाले बच्चों में देखा जाता है। परीक्षा में आमतौर पर तापमान में उच्च संख्या में वृद्धि, सांस की तकलीफ और फेफड़ों में सीमित या लोबार घुसपैठ का पता चलता है; पेट दर्द भी संभव है। एस. ऑरियस अक्सर नेक्रोटाइज़िंग निमोनिया, फुफ्फुस एम्पाइमा, न्यूमेटोसेले, पायोप्युमोथोरैक्स और ब्रोन्कोप्लेयुरल फिस्टुलस का कारण बनता है। कभी-कभी, फेफड़ों के इंटरस्टिटियम का एक फैलाना घाव विकसित होता है, जो सांस की गंभीर कमी, सायनोसिस द्वारा प्रकट होता है। सिस्टिक फाइब्रोसिस के रोगियों में निमोनिया का एक महत्वपूर्ण अनुपात बच्चों में स्टैफिलोकोकस ऑरियस के कारण होता है।
पूति. कोई भी स्थानीय स्टेफिलोकोकल संक्रमण बैक्टीरिया या सेप्सिस द्वारा जटिल हो सकता है। शुरुआत अक्सर तीव्र होती है: मतली, उल्टी, मायलगिया, ठंड लगना के साथ बुखार। एस. ऑरियस को किसी भी अंग से अलग किया जा सकता है। बड़े पैमाने पर एंटीबायोटिक चिकित्सा की शुरुआत से 48 घंटे तक बुखार और सकारात्मक रक्त संस्कृतियां बनी रह सकती हैं।
कभी-कभी, विशेष रूप से युवा पुरुषों में, एक फैला हुआ स्टेफिलोकोकल संक्रमण विकसित होता है, जो बुखार, बैक्टरेरिया की विशेषता होती है जो एंटीबायोटिक चिकित्सा के बावजूद बनी रहती है, और कम से कम दो दूर के अंगों और ऊतकों (उदाहरण के लिए, त्वचा, हड्डियों, जोड़ों, गुर्दे, फेफड़े) को नुकसान पहुंचाती है। जिगर, दिल)। ऐसे मामलों में, एंडोकार्टिटिस और सेप्टिक थ्रोम्बोफ्लिबिटिस को बाहर करें।
मांसपेशियों. स्टेफिलोकोकल मांसपेशी फोड़े, रक्त सीरम में मांसपेशी एंजाइमों के स्तर में वृद्धि के साथ, उष्णकटिबंधीय पायोमायोसिटिस कहलाते हैं। इस रोग में सेप्टीसीमिया के कोई लक्षण नहीं होते हैं। ट्रॉपिकल पायोमायोसिटिस आमतौर पर उष्णकटिबंधीय जलवायु वाले देशों में होता है, लेकिन अमेरिकी बच्चों में ऐसे मामलों का वर्णन किया गया है जो सहवर्ती रोगों से पीड़ित नहीं थे। 30-40% रोगियों में कई फोड़े विकसित होते हैं। prodromal अवधि में, एक बहती नाक, ग्रसनीशोथ या दस्त हो सकता है। कभी-कभी चोट की जगह पर फोड़े बन जाते हैं। उपचार का आधार एंटीबायोटिक चिकित्सा और फोड़े की निकासी है।
हड्डियाँ, जोड़. बच्चों में स्टैफिलोकोकस ऑरियस ऑस्टियोमाइलाइटिस और प्युलुलेंट गठिया का प्रेरक एजेंट है।
सीएनएस. स्टैफिलोकोकल मेनिन्जाइटिस दुर्लभ है। आमतौर पर, रोग सिर की चोट या न्यूरोसर्जिकल ऑपरेशन (क्रैनियोटॉमी, सीएसएफ शंट की स्थापना) की पृष्ठभूमि के खिलाफ विकसित होता है, कम अक्सर एंडोकार्टिटिस की पृष्ठभूमि के खिलाफ, मेनिंगेस के पास स्थानीयकृत संक्रमण (उदाहरण के लिए, एपिड्यूरल फोड़ा या मस्तिष्क फोड़ा), मधुमेह मेलिटस और घातक ट्यूमर।
हृदय. बैक्टीरियल एंडोकार्टिटिस स्टेफिलोकोकल बैक्टेरिमिया का अनुसरण कर सकता है। बच्चों में स्टैफिलोकोकस ऑरियस बरकरार वाल्वों पर होने वाले तीव्र एंडोकार्टिटिस का एक सामान्य कारण है। एंडोकार्टिटिस की जटिलताओं में वाल्वुलर वेध, मायोकार्डियल फोड़ा, दिल की विफलता, चालन गड़बड़ी, तीव्र हेमोपेरिकार्डियम और प्युलुलेंट पेरिकार्डिटिस शामिल हैं। आकस्मिक मृत्यु संभव है।
गुर्दे और मूत्र पथ. एस. ऑरियस गुर्दे और पेरिरेनल फोड़े का एक सामान्य कारण है। संक्रमण हेमटोजेनस मार्ग से होता है। बच्चों में स्टैफिलोकोकस ऑरियस से मूत्र पथ शायद ही कभी प्रभावित होता है।
जठरांत्र पथ. स्टेफिलोकोकल एंटरोकोलाइटिस एस। ऑरियस के अत्यधिक प्रजनन और आंतों के माइक्रोफ्लोरा में उनकी प्रबलता के बाद होता है। यह एक दुर्लभ बीमारी है जो तब होती है जब एंटीबायोटिक दवाओं को मौखिक रूप से लिया जाता है। स्टेफिलोकोकल एंटरोकोलाइटिस रक्त और बलगम के साथ मिश्रित दस्त से प्रकट होता है।
एस. ऑरियस पेरिटोनिटिस आउट पेशेंट के आधार पर लंबे समय तक पेरिटोनियल डायलिसिस प्राप्त करने वाले रोगियों में होता है। संक्रमण उस चैनल को पकड़ लेता है जिसके माध्यम से कैथेटर डाला जाता है, इसलिए, एक बैक्टीरियोलॉजिकल इलाज प्राप्त करने के लिए, कैथेटर को हटा दिया जाना चाहिए।
फूड पॉइजनिंग का कारण एंटरोटॉक्सिन है, जो स्टेफिलोकोसी से दूषित भोजन में बनता है। एंटरोटॉक्सिन गैस्ट्रोइंटेस्टाइनल ट्रैक्ट में प्रवेश करने के लगभग 2-7 घंटे बाद, अचानक उल्टी शुरू हो जाती है। बार-बार पानी जैसा मल आना भी संभव है। शरीर का तापमान सामान्य या थोड़ा ऊंचा होता है। ये विकार आमतौर पर 12-24 घंटों के बाद गायब हो जाते हैं। सदमे और मौत दुर्लभ हैं।
निदान
स्टेफिलोकोकल संक्रमण का निदान करने के लिए, एस ऑरियस को उन जगहों से अलग करना आवश्यक है जहां वे गलती से प्रवेश नहीं कर सके (प्रभावित त्वचा, फोड़ा गुहा, रक्त)। नाक गुहा या त्वचा पर एस। ऑरियस का पता लगाना कोई नैदानिक मूल्य नहीं है क्योंकि इन क्षेत्रों को आमतौर पर स्टेफिलोकोसी द्वारा उपनिवेशित किया जा सकता है। स्टेफिलोकोसी तरल और ठोस पोषक माध्यम दोनों पर अच्छी तरह से विकसित होता है। एक बार कॉलोनियां प्राप्त हो जाने के बाद, रोगज़नक़ की पहचान एक ग्राम दाग, साथ ही कोगुलेज़ और प्रोटीन ए परीक्षणों का उपयोग करके की जाती है। गंभीर संक्रमणों में, एस। ऑरियस की एंटीबायोटिक संवेदनशीलता भी निर्धारित की जाती है।
क्रमानुसार रोग का निदान
एस ऑरियस के कारण होने वाले त्वचा के घाव कभी-कभी समूह ए स्ट्रेप्टोकोकी के कारण होने वाले घावों से अप्रभेद्य होते हैं। फेफड़ों के घावों के एक स्टेफिलोकोकल एटियलजि का सुझाव दिया जा सकता है यदि नेक्रोटाइज़िंग निमोनिया के रेडियोलॉजिकल संकेत हैं (एक न्यूमेटोसेले, पायोपनेमोथोरैक्स, या फेफड़े के फोड़े की उपस्थिति)। इस बात पर जोर दिया जाना चाहिए कि ये सभी परिवर्तन स्टेफिलोकोकल संक्रमण के लिए पैथोग्नोमोनिक नहीं हैं। इसी तरह की तस्वीर क्लेबसिएला एसपीपी के कारण होने वाले निमोनिया के साथ हो सकती है। या अवायवीय। उतार-चढ़ाव वाली त्वचा और कोमल ऊतकों के घाव कई सूक्ष्मजीवों के कारण हो सकते हैं, जिनमें माइकोबैक्टीरियम ट्यूबरकुलोसिस, एटिपिकल मायकोबैक्टीरिया, बार्टोनेला हेंसेले (बिल्ली-खरोंच रोग), फ्रांसिसेलिया टुलारेन्सिस और विभिन्न कवक शामिल हैं।
बच्चों में स्टैफिलोकोकस ऑरियस का उपचार
मवाद के संचय को खोला और निकाला जाता है, संक्रमित विदेशी निकायों को हटा दिया जाता है, अन्यथा एंटीबायोटिक चिकित्सा अप्रभावी होगी। एंटीबायोटिक चिकित्सा हमेशा पेनिसिलिनस-प्रतिरोधी दवाओं के साथ शुरू की जाती है, क्योंकि यह एंजाइम सभी स्टेफिलोकोसी के 90% से अधिक द्वारा निर्मित होता है, भले ही वे जिस स्रोत से अलग किए गए हों।
गंभीर संक्रमणों में, जीवाणुरोधी दवाओं को कम से कम तब तक प्रशासित किया जाता है जब तक कि लक्षण गायब नहीं हो जाते। गंभीर स्टेफिलोकोकल संक्रमण, यहां तक \u200b\u200bकि फोड़े के गठन की अनुपस्थिति में, एक लंबे पाठ्यक्रम और रिलेपेस के लिए प्रवण होते हैं, इसलिए एंटीबायोटिक चिकित्सा लंबे समय तक की जाती है।
जीवाणुरोधी दवा का चुनाव, इसकी खुराक, मार्ग और प्रशासन की अवधि संक्रमण की साइट, उपचार के लिए रोगी की प्रतिक्रिया और एस ऑरियस की संवेदनशीलता पर निर्भर करती है। बच्चों में स्टैफिलोकोकस ऑरियस के साथ गंभीर संक्रमण में, जीवाणुरोधी दवाओं के अंतःशिरा प्रशासन के साथ शुरू करने की सिफारिश की जाती है। प्रशासन के इस मार्ग का उपयोग तब तक किया जाता है जब तक कि तापमान 72 घंटों तक सामान्य सीमा के भीतर न हो और संक्रमण के अन्य लक्षण गायब न हो जाएं। उसके बाद, दवाओं को 3 सप्ताह के लिए मौखिक रूप से निर्धारित किया जाता है।
मुंह द्वारा निर्धारित दवाओं में से डाइक्लोक्सासिलिन, सेफैलेक्सिन और क्लैवुलानिक एसिड के साथ एमोक्सिसिलिन का संयोजन प्रभावी है। मौखिक प्रशासन की अवधि उपचार की प्रतिक्रिया से निर्धारित होती है, जिसका मूल्यांकन नैदानिक, रेडियोलॉजिकल और प्रयोगशाला मापदंडों द्वारा किया जाता है।
त्वचा के संक्रमण के लिए, कोमल ऊतकों के गैर-गंभीर संक्रमण, ऊपरी श्वसन पथ, एंटीबायोटिक दवाओं के पैरेन्टेरल प्रशासन की अवधि को कम या केवल मौखिक प्रशासन तक सीमित किया जा सकता है।
पेनिसिलिन से एलर्जी के मामले में, उनके डेरिवेटिव अन्य समूहों की निर्धारित दवाएं हैं या डिसेन्सिटाइजेशन किया जाता है। पेनिसिलिन से एलर्जी वाले लगभग 5% बच्चों को सेफलोस्पोरिन से भी एलर्जी होती है। ऐसे मामलों में, ग्लिडामाइसिन का उपयोग किया जा सकता है। एलर्जी वाले बच्चों में स्टैफिलोकोकस ऑरियस के साथ गंभीर संक्रमण के लिए, वैनकोमाइसिन 40-60 मिलीग्राम / किग्रा की दैनिक खुराक पर निर्धारित किया जाता है, जिसे 4 भागों में विभाजित किया जाता है। दवा को हर 6 घंटे में अंतःशिरा में प्रशासित किया जाता है, रक्त सीरम में इसके स्तर की निगरानी करना आवश्यक है। यदि बच्चों में स्टैफिलोकोकस ऑरियस के कारण गंभीर संक्रमण का संदेह या साबित होता है जो सेमीसिंथेटिक पेनिसिलिन डेरिवेटिव (तथाकथित मेथिसिलिन-प्रतिरोधी स्टैफिलोकोकस ऑरियस) के लिए प्रतिरोधी है, तो वैनकोमाइसिन या इसके व्युत्पन्न टेकोप्लानिन का उपयोग किया जाता है।
सेप्टिसीमिया, एंडोकार्डिटिस, सीएनएस क्षति, नाफसिलिन के अंतःशिरा प्रशासन, ऑक्सासिलिन के रूप में इस तरह के गंभीर स्टेफिलोकोकल संक्रमणों के साथ, और एलर्जी, वैनकोमाइसिन या इमिपेनम वाले बच्चों में संकेत दिया जाता है। रिफैम्पिसिन का सहक्रियात्मक प्रभाव होता है।
बच्चों में मेथिसिलिन प्रतिरोधी स्टैफिलोकोकस ऑरियस नोसोकोमियल संक्रमण का मुख्य प्रेरक एजेंट है। इस तरह के संक्रमण के जोखिम कारकों में गंभीर बीमारी (जैसे, जलन), सर्जरी, लंबे समय तक अंतःशिरा कैथेटर, लंबे समय तक अस्पताल में भर्ती, समय से पहले जन्म, और अन्य रोगियों के साथ संपर्क शामिल हैं, जिन्हें मेथिसिलिन-प्रतिरोधी स्टेफिलोकोसी के कारण संक्रमण होता है।
यदि मेथिसिलिन प्रतिरोधी स्टैफिलोकोकस ऑरियस बच्चों में बोया जाता है, तो रोगी को सख्त अलगाव के अधीन किया जाना चाहिए; अस्पताल के भीतर संक्रमण के प्रसार से बचने का सबसे अच्छा तरीका साबित हुआ है। महामारी विरोधी उपायों में नए उपभेदों की पहचान और स्ट्रेप्टोकोकल बैक्टीरियोकैरियर या संक्रमण वाले रोगियों का सख्त अलगाव भी शामिल है। इसके अलावा, अस्पताल के कर्मचारियों के बीच स्टेफिलोकोसी के वाहक की पहचान करना और उनका इलाज करना आवश्यक है।
वैनकोमाइसिन और अन्य एंटीबायोटिक दवाओं के प्रतिरोधी बच्चों में स्टैफिलोकोकस ऑरियस का अलगाव एंटीबायोटिक दवाओं के अनुचित नुस्खे का मुकाबला करने की आवश्यकता पर प्रकाश डालता है, साथ ही गंभीर संक्रमण के प्रेरक एजेंटों को अलग करने और उनकी संवेदनशीलता का निर्धारण करने के महत्व पर प्रकाश डालता है।
भविष्यवाणी
उपचार के बिना, स्टेफिलोकोकल सेप्टीसीमिया में मृत्यु दर 80% से अधिक है। बड़े पैमाने पर एंटीबायोटिक चिकित्सा मृत्यु दर को काफी कम कर सकती है। स्टैफिलोकोकल निमोनिया किसी भी उम्र में मृत्यु का कारण बन सकता है, लेकिन यह शिशुओं के लिए सबसे खतरनाक है, उन रोगियों के लिए जिनके लिए उपचार देर से शुरू किया गया था।
यदि ल्यूकोसाइट्स की संख्या 5000 / मिमी 3 तक नहीं पहुंचती है या खंडित न्यूट्रोफिल का अनुपात सभी ल्यूकोसाइट्स के 50% से कम है, तो रोग का निदान प्रतिकूल है। रोग का निदान रोगी की पोषण स्थिति, प्रतिरक्षा के स्तर और गंभीर सहवर्ती रोगों की उपस्थिति से भी प्रभावित होता है। यदि एक फोड़ा बनता है, तो इसे आमतौर पर निकालने की आवश्यकता होती है।
बच्चों में स्टैफिलोकोकस ऑरियस संक्रमण की रोकथाम
बच्चों को स्टैफिलोकोकस ऑरियस के संचरण का मुख्य तंत्र संपर्क है, इसलिए स्टेफिलोकोकल संक्रमण की रोकथाम के लिए सबसे प्रभावी उपाय हाथ धोना है। ऐसे डिटर्जेंट का उपयोग करने की सिफारिश की जाती है जिनमें आयोडीन युक्त तैयारी, क्लोरहेक्सिडिन या हेक्साक्लोरोफेन होता है। अस्पतालों में तीव्र स्टैफिलोकोकस ऑरियस संक्रमण वाले सभी व्यक्तियों को ठीक होने तक पृथक किया जाना चाहिए। नोसोकोमियल स्टेफिलोकोकल संक्रमणों की लगातार निगरानी करना भी आवश्यक है।
फुरुनकुलोसिस के पुनरुत्थान के साथ, जिसका प्रेरक एजेंट एस। ऑरियस है, हेक्साक्लोरोफेन के साथ स्नान का संकेत दिया जाता है; अंदर डिक्लोक्सासिलिन या क्लिंडामाइसिन नियुक्त करें; मुपिरोसिन (बैक्ट्रोबैन) के साथ एक मरहम नाक के म्यूकोसा पर लगाया जाता है।
फ़ूड पॉइज़निंग से बचने के लिए, त्वचा संक्रमण वाले सभी व्यक्तियों को भोजन तैयार करने से बाहर रखा जाता है। तैयार भोजन का तुरंत सेवन किया जाना चाहिए या रेफ्रिजरेटर में रखा जाना चाहिए, अन्यथा स्टेफिलोकोसी तेजी से गुणा कर सकता है।
स्वस्थ:
स्टैफिलोकोकस ऑरियस एक अवसरवादी रोगज़नक़ है जो पर्यावरण में पाया जा सकता है। सामान्य सीमा के भीतर यह किसी भी व्यक्ति के शरीर में पाया जाता है।
स्टेफिलोकोकस ऑरियस का उपचार तब आवश्यक हो जाता है, जब कुछ कारकों के प्रभाव में, यह मानव शरीर में सक्रिय रूप से गुणा करना शुरू कर देता है, जिससे इसे नुकसान पहुंचता है।
स्टेफिलोकोकस क्या है
यह जाना जाता है कि स्टैफिलोकोकस ऑरियस एक रोगजनक जीवाणु हैजीवन-धमकी और हानिरहित दोनों तरह की कई बीमारियों को पैदा करने में सक्षम। इस सूक्ष्मजीव की खोज 1880 के दशक में हुई थी, 20वीं सदी के 40 के दशक में कई वैज्ञानिकों ने इसमें रुचि दिखाई और इसका और अधिक विस्तार से अध्ययन किया जाने लगा।
बहुत से लोग नहीं जानते कि स्टेफिलोकोकस ऑरियस के प्रश्न का उत्तर कैसे दिया जाए, यह क्या है, लेकिन वास्तव में यह स्टैफिलोकोकस ऑरियस जैसा ही है। कुल मिलाकर, प्रकृति में इस सूक्ष्मजीव के 27 उपभेदों की पहचान की गई है, लेकिन मनुष्यों के लिए सबसे खतरनाक निम्नलिखित हैं::
- स्वर्ण।
- बाह्यत्वचा
- सैप्रोफाइटिक।
स्टेफिलोकोकस ऑरियस
उपरोक्त सभी प्रकार के जीवाणु उपचार योग्य हैं, लेकिन यह मत भूलो कि बच्चों में स्टेफिलोकोकस का उपचार सख्ती से डॉक्टर की देखरेख में होना चाहिए।
यह डॉक्टर है, जो परीक्षणों और संक्रमण की डिग्री के आधार पर, उदाहरण के लिए, यदि बच्चे के मल में स्टेफिलोकोकस ऑरियस पाया जाता है, तो उपयुक्त प्रभावी दवाएं लिखेंगे।
संक्रमण के तरीके
रोगजनक बैक्टीरिया कई तरीकों से मानव शरीर में प्रवेश कर सकते हैं:
- हवाई.
- आहार ।
- गृहस्थी से संपर्क करें।
- धूल के माध्यम से
- खराब संसाधित चिकित्सा उपकरणों के माध्यम से।
नाक में स्टेफिलोकोकस ऑरियस वाले कई रोगी इस सवाल में रुचि रखते हैं कि स्टेफिलोकोकस ऑरियस के इलाज के लिए कौन से एंटीबायोटिक दवाओं का उपयोग किया जाता है। एंटीबायोटिक दवाओं के साथ इस सूक्ष्मजीव का उपचार आज काफी व्यापक अभ्यास है, लेकिन कभी-कभी उन्हें लेना आवश्यक नहीं होता है, क्योंकि जीवाणु शरीर में स्वीकार्य सीमा के भीतर समाहित हो सकता है और इस मामले में इसका इलाज करना आवश्यक नहीं है।
इसके अलावा, किसी भी प्रकार के रोगजनक सूक्ष्मजीव द्वारा संक्रमण के अप्रत्यक्ष कारण हो सकते हैं:
- कमजोर प्रतिरक्षा।
- बार-बार तनाव।
- बुरी आदतें।
- बार-बार तीव्र श्वसन संक्रमण और सार्स।
- एड्स और एचआईवी।
- विषाणु संक्रमण।
- पुराने रोगों।
- एविटामिनोसिस।
- असंतुलित और अपर्याप्त पोषण।
- अत्यधिक प्रदूषित क्षेत्रों में काम करें।
- वैसोकॉन्स्ट्रिक्टर दवाओं का बार-बार उपयोग।
जो भी कारण रोग के उत्तेजक नहीं हैं, स्टैफिलोकोकस ऑरियस का इलाज करना आवश्यक है, अन्यथा मेनिन्जाइटिस, एंडोकार्डिटिस, बुखार, फेफड़े के फोड़े आदि के रूप में गंभीर जटिलताएं हो सकती हैं।
स्टेफिलोकोकस ऑरियस
सबसे अधिक बार, एक व्यक्ति स्टैफिलोकोकस ऑरियस के लक्षणों का अनुभव करता है, जो इस प्रकार हैं:
- सामान्य कमज़ोरी।
- उच्च तापमान।
- राइनाइटिस।
- साइनसाइटिस।
- साइनसाइटिस।
- पायोडर्मा।
- एनजाइना।
- न्यूमोनिया।
- ग्रसनीशोथ।
- स्वरयंत्रशोथ।
- खांसी, सांस की तकलीफ, सांस लेने में कठिनाई।
- अस्थिमज्जा का प्रदाह।
- नासॉफरीनक्स और ऑरोफरीनक्स से पुरुलेंट डिस्चार्ज।
- पलकों पर जौ।
- मतली, उल्टी, दस्त, पेट दर्द।
स्टैफिलोकोकस ऑरियस - एनजाइना का प्रेरक एजेंट
स्टैफिलोकोकस ऑरियस किसी भी उम्र के व्यक्ति को संक्रमित कर सकता है, नवजात शिशुओं सहित। बहुत बार आप मल में शिशुओं में स्टेफिलोकोकस ऑरियस पा सकते हैं। मल में एक शिशु, जिसमें यह रोगजनक सूक्ष्मजीव होता है, पेट में गंभीर असुविधा का अनुभव करता है, बहुत रोता है, खराब खाता है और थोड़ा वजन बढ़ाता है। लेकिन इस मामले में, आपको इस सवाल के जवाब की तलाश नहीं करनी चाहिए कि स्टेफिलोकोकस ऑरियस के लिए कौन सी दवाएं और दवाएं इलाज करती हैं।
यदि बच्चे में मल में एक रोगजनक जीवाणु पाया जाता है, तो मानक से अधिक हद तक, एक विशेषज्ञ को इससे निपटना चाहिए, इस मामले में मल के विश्लेषण को उपचार के बाद फिर से लेना होगा। इस मामले में, जीवाणु पायोबैक्टीरियोफेज के अंतर्ग्रहण से नष्टदोनों अंदर और एनीमा के रूप में। उपचार का कोर्स 15 दिनों से अधिक नहीं रहता है।
स्टैफिलोकोकस ऑरियस अन्य प्रजातियों से इस मायने में भिन्न है कि यह अधिकांश मानव अंगों और प्रणालियों को संक्रमित करने में सक्षम है, और इसके अलावा, यह कई प्रकार के एंटीबायोटिक दवाओं के लिए बहुत प्रतिरोधी है।
बहुत बार, यह रोगजनक जीवाणु ईएनटी अंगों के रोगों का कारण बनता है, जैसे कि लंबे समय तक राइनाइटिस या सनसुइटिस, जिसका लंबे समय तक इलाज नहीं किया जाता है। इस मामले में बुवाई के लिए विश्लेषण पास करना उचित हैयह सूक्ष्मजीव और आगे डॉक्टर को नाक में स्टेफिलोकोकस ऑरियस का उपचार सौंपता है। इस मामले में, स्टेफिलोकोकस मरहम का उपचार काफी सफल है।
यह ज्ञात है कि स्टैफिलोकोकस ऑरियस बैक्टीरिया किसी भी जीव में मौजूद होता है, आमतौर पर मानव त्वचा और श्लेष्मा झिल्ली पर। बहुत से लोग चिंता करने लगते हैं जब वे ऐसे परीक्षण देखते हैं जो ग्रेड 3 में स्टेफिलोकोकस ऑरियस 10 दिखाते हैं।
यह डिग्री किसी गंभीर बीमारी के विकास का संकेत नहीं देती है।, ऊपरी सीमा 10 से 6 वीं डिग्री है, इसलिए स्टैफिलोकोकस ऑरियस 10 से 5 वीं डिग्री और स्टैफिलोकोकस ऑरियस 10 से 4 वीं डिग्री चिंता का कारण नहीं हो सकती है।
सामान्य तौर पर, चिकित्सा पद्धति में, रोग के चार मुख्य अंश होते हैं:
- पहली डिग्री में, कोई लक्षण नहीं होते हैं और दवा उपचार की आवश्यकता नहीं होती है।
- दूसरी डिग्री में हल्के लक्षण होते हैं और एंटीबायोटिक चिकित्सा की आवश्यकता होती है।
- तीसरी डिग्री कुछ लक्षणों, एंटीबायोटिक चिकित्सा और प्रतिरक्षा प्रणाली को मजबूत करने के उद्देश्य से चिकित्सा के बारे में रोगी की शिकायतों की विशेषता है।
- चौथी डिग्री में, दवाओं के साथ उपचार भी होता है, अधिक बार एंटीबायोटिक दवाओं के साथ और प्रतिरक्षा को मजबूत करना, यानी विटामिन और पूरक आहार लेना।
बीमारी का इलाज कैसे करें
एंटीबायोटिक Cefazolin
बहुत से लोग सोचते हैं कि स्टेफिलोकोकस ऑरियस और एंटीबायोटिक्स अविभाज्य अवधारणाएं हैं। लेकिन, जैसा कि ऊपर बताया गया है, यह सब इस बात पर निर्भर करता है कि शरीर में यह जीवाणु किस हद तक मौजूद है।
उपचार में कई क्षेत्र शामिल हैं, जैसे कि एंटीबायोटिक चिकित्सा, प्रतिरक्षा को मजबूत करना और सहवर्ती रोगों का उपचार।
अक्सर, जब मानव शरीर में एक रोगजनक सूक्ष्मजीव उपरोक्त-सामान्य श्रेणी में पाया जाता है, तो डॉक्टर एंटीबायोटिक दवाओं का एक कोर्स निर्धारित करें, जैसे:
- सेफ़ाज़ोलिन।
- वैनकोमाइसिन।
- अमोक्सिसिलिन।
- बैनोसिन।
- एरिथ्रोमाइसिन।
- ऑक्सैसिलिन।
- मुपिरोसिन।
किसी भी दवा में कई प्रकार के मतभेद होते हैं और रोगी के परीक्षणों का अध्ययन करने के बाद ही डॉक्टर द्वारा निर्धारित किया जाता है, डॉक्टर की मदद से दवा की खुराक और अवधि भी निर्धारित की जाती है।
एंटीबायोटिक दवाओं के अलावा डॉक्टर लोक उपचार के उपयोग को सहायक चिकित्सा के रूप में लिख सकता है,उदाहरण के लिए, burdock, blackcurrant, सेब साइडर सिरका और क्लोरोफिलिप्ट।
संक्रमण के खतरे को कम करने के लिए लोग आपको कुछ सरल नियमों का पालन करना होगा, अर्थात्, घर में गीली सफाई करें, व्यक्तिगत स्वच्छता का पालन करें, अपार्टमेंट को हवादार करें, तीव्र श्वसन संक्रमण, तीव्र श्वसन वायरल संक्रमण, क्षय, नेत्रश्लेष्मलाशोथ का समय पर इलाज करें, प्रतिरक्षा प्रणाली को मजबूत करें, अच्छी तरह से खाएं, दूषित खाद्य पदार्थों का सेवन न करें स्टेफिलोकोकस के साथ, तनावपूर्ण स्थितियों से बचें।
एमोक्सिसिलिन
उपरोक्त सभी उपाय रोग के 100% उन्मूलन की गारंटी नहीं दे सकते हैं, लेकिन एक जीवाणु को पकड़ने के जोखिम को काफी कम कर सकते हैं।
इसके अलावा, यदि बीमारी अभी भी आश्चर्यचकित है, तो आपको इसका इलाज घर पर नहीं करना चाहिए, आपको उचित परीक्षण पास करना चाहिए और एक अनुभवी विशेषज्ञ की देखरेख में व्यापक रूप से इलाज किया जाना चाहिए।
बच्चों में स्टैफिलोकोकस ऑरियस
स्टेफिलोकोसी निमोनिया, त्वचा और कोमल ऊतकों, हड्डियों और जोड़ों के संक्रमण के प्रेरक एजेंट हैं।
स्टैफिलोकोकी गोल कोशिकाएं होती हैं, जो आमतौर पर अनियमित आकार के समूहों ("अंगूर का गुच्छा") में व्यवस्थित होती हैं।कुछ स्टेफिलोकोसी मानव त्वचा और श्लेष्म झिल्ली के सामान्य माइक्रोफ्लोरा के प्रतिनिधि हैं, जबकि अन्य प्युलुलेंट प्रक्रियाओं, फोड़े के गठन, विभिन्न संक्रमणों और यहां तक \u200b\u200bकि एक घातक परिणाम के साथ सेप्सिस का कारण बनते हैं। कुछ स्टेफिलोकोसी द्वारा निर्मित एक विष खाद्य विषाक्तता का कारण बनता है।
स्टैफिलोकोसी आसानी से कई रोगाणुरोधी दवाओं के लिए प्रतिरोध विकसित करता है, जिससे रोगियों के उपचार में बड़ी मुश्किलें पैदा होती हैं। मुख्य मानव घाव एस। ऑरियस (स्टैफिलोकोकस ऑरियस), एस। एपिडर्मिडिस (स्टैफिलोकोकस एपिडर्मिडिस), और एस। सैप्रोफाइटिकस (स्टैफिलोकोकस ऑरियस) के कारण होते हैं।
स्टैफिलोकोसी (विशेष रूप से एस। एपिडर्मिडिस) मानव त्वचा, श्वसन पथ और पाचन तंत्र के सामान्य माइक्रोफ्लोरा के प्रतिनिधि हैं; वे लगातार हवा और पर्यावरण में भी पाए जाते हैं। हालांकि, कुछ शर्तों के तहत (उदाहरण के लिए, मनुष्यों में कमजोर प्रतिरक्षा प्रणाली), ये स्टेफिलोकोसी रोगजनकों में बदल सकते हैं।
एस ऑरियस संक्रमण विविध हैं। ये बैक्टीरिया मानव शरीर के लगभग किसी भी ऊतक को संक्रमित कर सकते हैं। त्वचा और उसके उपांगों के सबसे अधिक देखे जाने वाले घाव - स्टेफिलोकोकल इम्पेटिगो (बॉकहार्ट्स इम्पेटिगो) से लेकर गंभीर फॉलिकुलिटिस तक। इसके अलावा, एस। ऑरियस महिलाओं में मास्टिटिस का मुख्य प्रेरक एजेंट है, सर्जिकल घावों और निमोनिया की संक्रामक जटिलताओं।
एस। ऑरियस मस्कुलोस्केलेटल सिस्टम (ऑस्टियोमाइलाइटिस, गठिया, आदि) के संक्रमण का मुख्य प्रेरक एजेंट है; विशेष रूप से, यह किशोरों में सेप्टिक गठिया के 70-80% मामलों का कारण बनता है, कम अक्सर वयस्कों में।
रक्त में स्टेफिलोकोसी वाले लगभग 10% रोगियों में एंडोकार्टिटिस विकसित हो सकता है। परानासल साइनस, नासोफरीनक्स, कान गुहाओं और मास्टॉयड प्रक्रिया के संक्रमण के साथ-साथ रक्त (बैक्टीरिया) में परिसंचरण के परिणामस्वरूप, रोगज़नक़ केंद्रीय तंत्रिका तंत्र में प्रवेश करता है और फोड़े और प्युलुलेंट इंट्राक्रैनील फ़्लेबिटिस के गठन का कारण बनता है।
स्टेफिलोकोकल मूल के संक्रमणों में, एक विशेष स्थान पर विषाक्त पदार्थों की कार्रवाई के कारण होने वाले घावों का कब्जा है - विषाक्त शॉक सिंड्रोम, "स्कैल्ड स्किन" सिंड्रोम और खाद्य विषाक्तता:
नवजात शिशुओं में "स्कैल्ड बेबीज" (रिटर वॉन रिटरस्टीन रोग) का सिंड्रोम देखा जाता है। रोग हिंसक रूप से शुरू होता है; विशेषता त्वचा पर लाली के बड़े फॉसी का गठन है, इसके बाद बड़े फफोले के गठन (2-3 दिनों के बाद) और रोते हुए मिटने वाले क्षेत्रों के संपर्क में आते हैं।
स्केल्ड स्किन सिंड्रोम (लियेल सिंड्रोम) बड़े बच्चों और वयस्कों में देखा जाता है; लालिमा और फफोले, गंभीर नशा और त्वचा की सतह परत के निर्वहन की विशेषता है।
टॉक्सिक शॉक सिंड्रोम। स्टैफिलोकोकल संक्रमण जो TSST-1 विष और एंटरोटॉक्सिन B और C (कम अक्सर) उत्पन्न करने वाले रोगाणुओं से संक्रमित होने पर विकसित होता है। अब यह स्थापित किया गया है कि सिंड्रोम सर्जिकल हस्तक्षेप (विशेष रूप से नाक गुहा और परानासल साइनस में) की जटिलता के रूप में बच्चे के जन्म के बाद विकसित हो सकता है। यह चिकित्सकीय रूप से उच्च शरीर के तापमान (38.8 डिग्री सेल्सियस और ऊपर), उल्टी, दस्त, लाल रंग के दाने (अधिक बार हथेलियों और तलवों पर) के साथ-साथ सदमे के विकास के साथ रक्तचाप में कमी से प्रकट होता है।फूड पॉइजनिंग चिकित्सकीय रूप से उल्टी, पेट में दर्द और पानी से भरे दस्त के रूप में दूषित खाद्य पदार्थों के सेवन के 2-6 घंटे बाद ही प्रकट होता है। घाव अपने आप सीमित हो जाते हैं और लक्षण बिना इलाज के भी 24 घंटों के बाद काफी हद तक ठीक हो जाते हैं या सुधर जाते हैं।
एस। एपिडर्मिडिस आमतौर पर चिकनी त्वचा और श्लेष्म सतहों का उपनिवेश करता है। विभिन्न कृत्रिम अंग, कैथेटर और नालियों के एस। एपिडर्मिडिस के उपनिवेशण के कारण होने वाले घावों को एपिडर्मल स्टेफिलोकोकस के लिए विशिष्ट माना जाता है। अक्सर, जीवाणु मूत्र प्रणाली (विशेषकर 50 वर्ष से अधिक उम्र के लोगों में) और संयुक्त संक्रमण के घावों का कारण बनता है, जो अक्सर कृत्रिम अंग (सभी मामलों में 50%) के आरोपण के 12 महीने बाद विकसित नहीं होता है।
एस। सैप्रोफाइटिकस जननांगों की त्वचा और मूत्रमार्ग के श्लेष्म झिल्ली का उपनिवेश करता है।
ज्यादातर लोगों में, स्टेफिलोकोसी नाक या गले की त्वचा और श्लेष्मा झिल्ली पर रहते हैं। यहां तक कि अगर त्वचा को स्टेफिलोकोसी (उदाहरण के लिए, एक्जिमा के साथ) से साफ किया जाता है, तो हवा में सूक्ष्मजीवों के साथ पुन: संक्रमण लगभग तुरंत हो जाएगा। रोगजनक सूक्ष्मजीवों को आसानी से एक घाव (उदाहरण के लिए, एक फोड़े से) से त्वचा के अन्य क्षेत्रों में उंगलियों या कपड़ों से स्थानांतरित किया जाता है।
किशोरों में गंभीर कई त्वचा घाव (मुँहासे, फुरुनकुलोसिस) अधिक आम हैं; ऐसा लगता है कि उनके विकास को हार्मोनल कारकों द्वारा बढ़ावा दिया गया है। इसी तरह के त्वचा के घाव उन रोगियों में विकसित होते हैं जिन्हें कॉर्टिकोस्टेरॉइड हार्मोन के साथ उपचार के दीर्घकालिक पाठ्यक्रम निर्धारित किए जाते हैं।
स्टेफिलोकोकस का उपचार
कोपेक जड़, नद्यपान जड़, अरलिया जड़, ल्यूजिया जड़, एल्डर शंकु, उत्तराधिकार घास, कैमोमाइल फूल - समान रूप से
अजवायन की पत्ती घास, जली हुई जड़, जंगली मेंहदी के अंकुर, उत्तराधिकार घास, लेउजिया जड़, सन्टी कलियाँ, यारो घास - समान रूप से
प्रिमरोज़ रूट 1 भाग, लंगवॉर्ट ग्रास 1 भाग, वायलेट ग्रास 1 भाग, कोक्रोव्याक फूल 1 भाग, प्लांटैन लीफ 2 भाग, स्ट्रिंग ग्रास 3 भाग, रास्पबेरी लीफ 3 भाग, बर्च लीफ 1 भाग, बिछुआ पत्ती 1 भाग, डिल फल 1 भाग, मीडोजस्वीट फूल 2 भाग, गुलाब कूल्हों 3 भाग
फ्लैक्स सीड्स 2 भाग, कोल्टसफ़ूट लीफ 2 भाग, एलेकम्पेन रूट 1 भाग, मार्शमैलो रूट 2 भाग, अरलिया रूट 1 भाग, लीकोरिस रूट 4 भाग, काउच ग्रास रूट 2 भाग, सिनकॉफ़िल रूट 2 भाग, रास्पबेरी पत्ती 2 भाग
खोपड़ी की जड़ 3 भाग, नद्यपान जड़ 5 भाग, रूबर्ब रूट 3 भाग, ब्लैकहैड घास 2 भाग, स्ट्रिंग घास 4 भाग, बर्च कलियाँ 4 भाग, यारो घास 2 भाग, कैमोमाइल फूल 2 भाग, नागफनी फल 3 भाग, रोवन फल 3 भाग, गुलाब कूल्हों 3 भाग
बर्जेनिया रूट 2 भाग, कैलमस रूट 2 भाग, नद्यपान जड़ 4 भाग, अरलिया रूट 1 भाग, एलेकम्पेन रूट 3 भाग, पेनी रूट 2 भाग, रोडियोला रूट 1 भाग, काउच ग्रास रूट 2 भाग, रोवन फल 4 भाग
बर्ड चेरी फल 4 भाग, करंट लीफ 3 भाग, रास्पबेरी लीफ 3 भाग, अजवायन की जड़ी 2 भाग, थाइम हर्ब 2 भाग, वर्मवुड हर्ब 3 भाग, प्लांटैन लीफ 2 भाग, कोल्टसफ़ूट 2 भाग, लीकोरिस रूट 3 भाग
सोआ फल 1 भाग, फायरवीड लीफ 3 भाग, कैमोमाइल फूल 2 भाग, हॉप कोन 2 भाग, अजवायन की जड़ी 2 भाग, पुदीना पत्ती 2 भाग, मीडोस्वीट फूल 2 भाग, कैलमस रूट 2 भाग, सायनोसिस हर्ब 1 भाग
बच्चों को सूखे औषधीय संग्रह की निम्नलिखित दैनिक खुराक में जलसेक और काढ़े तैयार करने की सलाह दी जाती है: 1 वर्ष तक - 1/2 - 1 चम्मच, 1 से 3 वर्ष तक - 1 चम्मच, 3 से 6 वर्ष तक - 1 मिठाई चम्मच, से 6 से 10 साल तक - 1 बड़ा चम्मच। चम्मच, 10 साल से अधिक उम्र के और वयस्क - 2 बड़े चम्मच। संग्रह चम्मच।फीस की तैयारी: पूर्व-कुचल (कॉफी की चक्की या मांस की चक्की में) संग्रह के 2 बड़े चम्मच, उबलते पानी का 1 लीटर डालें, थर्मस में घास के साथ डालें, रात भर जोर दें। भोजन से 30 मिनट पहले दिन में 100-150 मिली लें। स्वाद को बेहतर बनाने के लिए आप इसमें शहद, चीनी, जैम मिला सकते हैं। उपचार का कोर्स 3-4 महीने है। लगातार आवर्ती संक्रमण के साथ, उपचार का कोर्स 10-14 दिनों के ब्रेक के बाद जारी रहता है और संग्रह में बदलाव होता है, सामान्य पाठ्यक्रम 12-18 महीने होता है (हर 2-3 महीने में संग्रह में आवधिक परिवर्तन के साथ), जिसके बाद आप दो महीने के वसंत और शरद ऋतु में रोगनिरोधी फाइटो-संग्रह पर स्विच कर सकते हैं।
हर्बल तैयारियों का उपयोग अन्य दवाओं के साथ संयोजन में किया जा सकता है।
जड़ी-बूटियों के नियमित सेवन के 2-3 सप्ताह के बाद हर्बल दवा में सुधार होता है। हालांकि, जड़ी-बूटियों के दीर्घकालिक और नियमित उपयोग (8-12 महीने या उससे अधिक के लिए) के मामले में ही स्थायी प्रभाव प्राप्त किया जा सकता है।